Clear Sky Science · fr
Performance réelle du système de diagnostic IA IDx-DR dans le dépistage de la rétinopathie diabétique et ses principaux facteurs confondants
Pourquoi ce nouveau test oculaire compte
Pour les personnes vivant avec le diabète, la perte de vision due à des lésions oculaires peut progresser silencieusement et de façon irréversible. Des contrôles oculaires réguliers permettent de prévenir de nombreux cas de cécité, mais il n’y a pas assez d’ophtalmologistes pour examiner tout le monde aussi souvent que nécessaire. Cette étude a évalué un système entièrement automatisé d’intelligence artificielle (IA), appelé IDx-DR, pour mesurer sa capacité à détecter les maladies oculaires diabétiques dans la pratique clinique courante et identifier les obstacles réels qui subsistent.
Un besoin croissant de dépistages rapides
Le diabète progresse à l’échelle mondiale et environ une personne sur trois atteinte de diabète développe des lésions de la couche sensible à la lumière à l’arrière de l’œil, une affection connue sous le nom de rétinopathie diabétique. Repérées tôt, ces lésions peuvent être traitées pour réduire fortement le risque de cécité. Le défi est que dépister des millions de personnes demande du temps, de la formation et des équipements coûteux. IDx-DR vise à alléger cette charge : des infirmiers ou des assistants formés prennent des photographies de la rétine avec une caméra spéciale, et les images sont envoyées à un logiciel dans le cloud qui classe automatiquement l’œil comme sain, présentant une maladie légère, modérée ou sévère, sans présence d’un ophtalmologiste sur place.
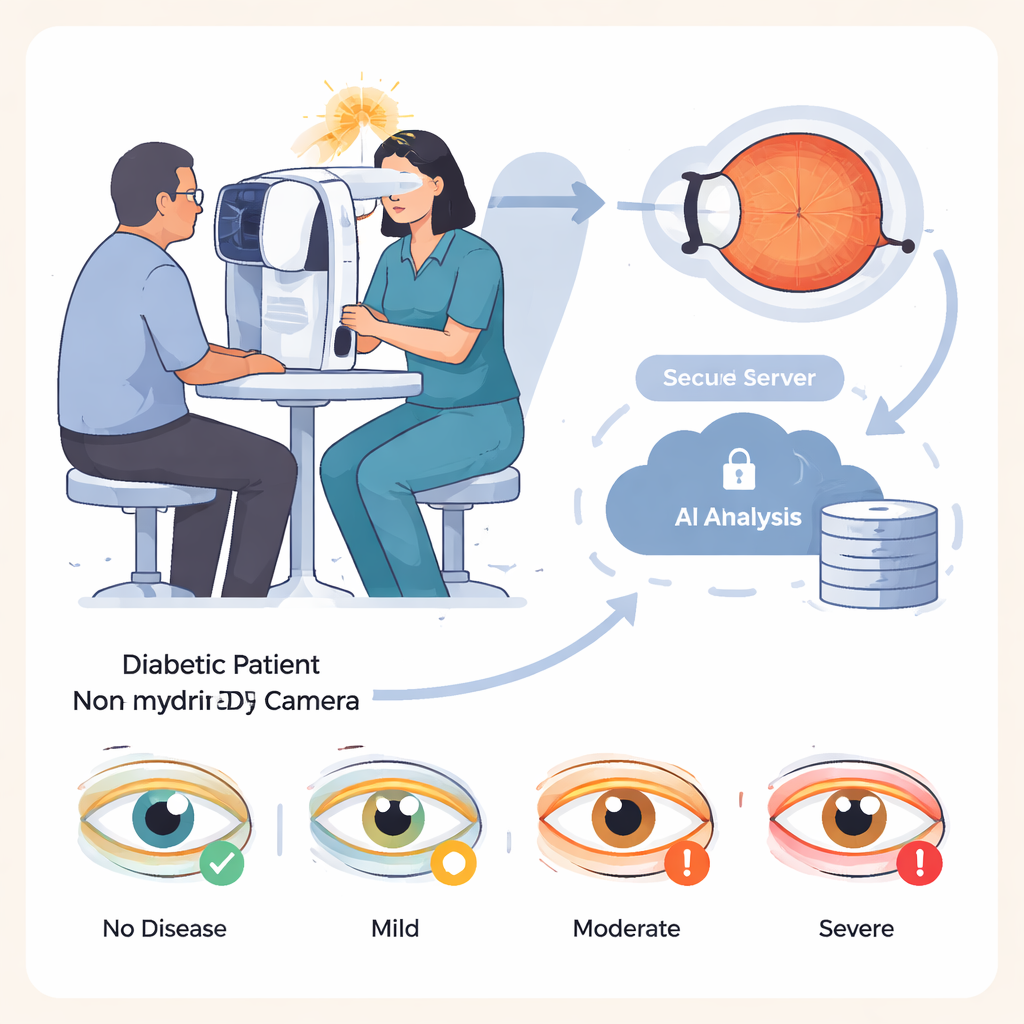
Mettre l’IA à l’épreuve
Les chercheurs ont évalué IDx-DR sur 875 patients diabétiques suivis dans un hôpital spécialisé en Allemagne. Le groupe était large, comprenant des enfants dès 8 ans et des adultes jusqu’à 92 ans, et les deux principaux types de diabète. Pour chaque personne, des assistants ont pris quatre photographies rétiniennes dans une pièce assombrie, sans instiller de collyre mydriatique pour dilater les pupilles, afin d’imiter une visite de dépistage en soins primaires. Le système d’IA a analysé ces images et a produit un diagnostic unique par patient, basé sur l’œil le plus atteint. Tous les patients ont également subi un examen oculaire complet par des ophtalmologistes expérimentés, après dilatation des pupilles, qui a servi de référence, et les photographies stockées ont ensuite été évaluées par des ophtalmologistes qui ignoraient les résultats de l’IA.
Dans quelle mesure l’IA a-t-elle reconnu la maladie ?
Lorsque des photographies de bonne qualité étaient disponibles, l’IA a particulièrement bien performé pour les cas les plus dangereux. Pour la rétinopathie diabétique sévère, sa sensibilité — la part des patients réellement atteints qu’elle a correctement signalés — était d’environ 94 %, et sa spécificité — la fréquence à laquelle elle rassurait correctement les personnes sans maladie sévère — était d’environ 90 %. Dans plus de la moitié des patients avec des images exploitables, la classification en quatre niveaux de l’IA correspondait exactement à l’examen ophtalmologique après dilatation. Lorsqu’elle était en désaccord, elle avait tendance à faire preuve de prudence : elle étiquetait plus souvent la maladie comme plus grave qu’elle ne l’était réellement plutôt que de manquer des problèmes sérieux. La sous-estimation de la gravité, qui pourrait retarder un traitement nécessaire, se produisait chez moins de 5 % des patients avec des images utilisables, et très rarement chez ceux ayant une maladie vraiment sévère.
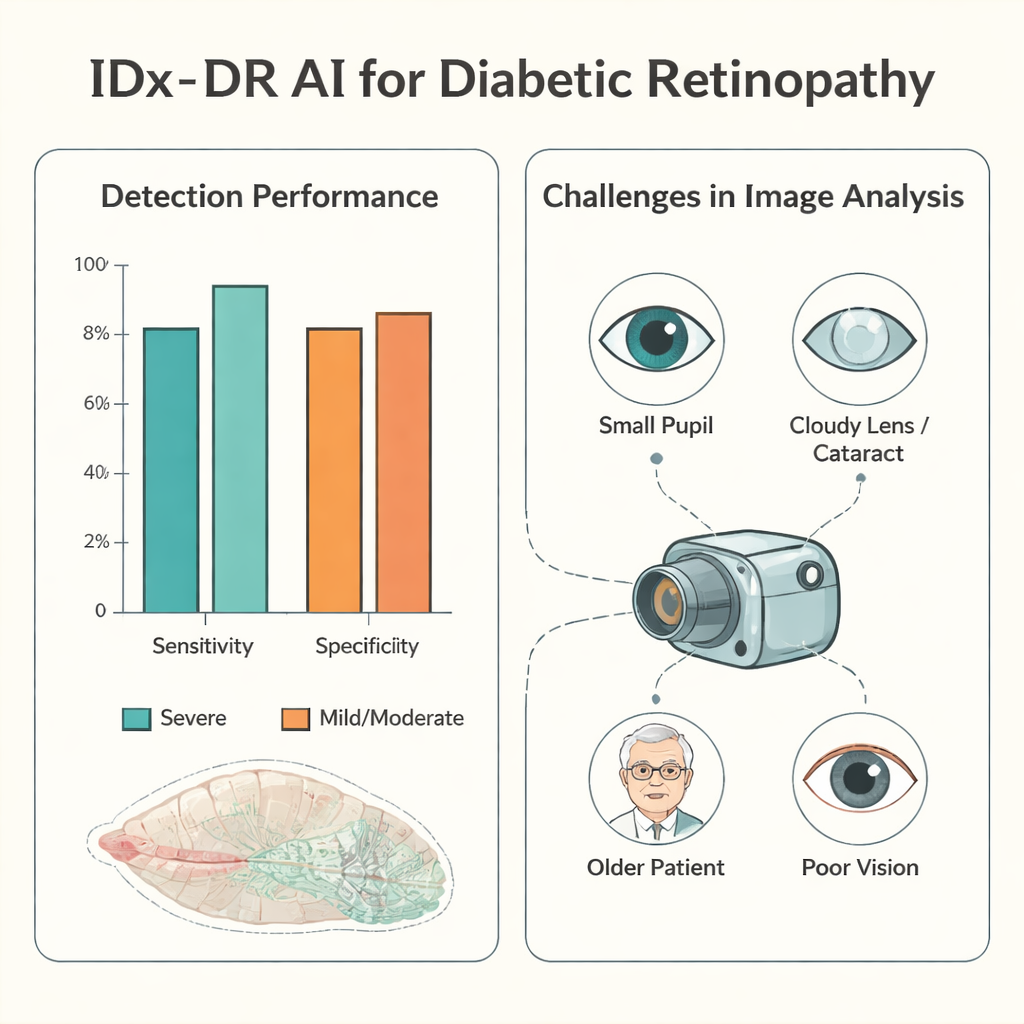
Les obstacles cachés : obtenir des images exploitables
Le principal point faible n’était pas la prise de décision de l’IA mais la praticité d’obtenir des images qu’elle pouvait interpréter. Dans environ un patient sur dix, le personnel n’a pas pu du tout capturer de photographie rétinienne, et dans environ un sur quatre, l’IA a jugé les images trop mauvaises pour être analysées. L’étude a examiné les raisons. Des pupilles petites étaient un facteur clé : les patients avec des pupilles serrées de moins de 3 millimètres avaient beaucoup moins d’images utilisables. L’âge avancé, les opacités du cristallin (cataractes), un œdème rétinien diabétique préexistant et une faible acuité visuelle rendaient également la photographie et l’analyse plus difficiles. Même la personne prenant les clichés influait : avec la formation et l’expérience, le taux d’images inutilisables d’un examinateur chutait nettement et le temps nécessaire par patient diminuait, mais après une longue pause de pratique, les performances déclinaient à nouveau.
Ce que cela signifie pour les soins oculaires futurs
Pour le grand public, le message principal est que l’IA autonome peut aider en toute sécurité à identifier les personnes présentant des lésions rétiniennes diabétiques avancées, en particulier là où les ophtalmologistes sont rares. Toutefois, son utilité dépend fortement de photos rétiniennes claires, qui sont plus difficiles à obtenir chez les patients âgés, ceux ayant de petites pupilles ou des cataractes, ou dans des contextes pressés et sous-dotés en personnel. L’étude suggère que de meilleurs protocoles de prise de vue, une formation soignée du personnel et, éventuellement, l’utilisation sélective de collyres mydriatiques pourraient améliorer grandement l’impact réel du système. Pour l’instant, IDx-DR apparaît prometteur comme outil de triage pour prioriser qui doit voir un spécialiste oculaire en priorité, plutôt que comme un remplacement complet de l’examen humain.
Citation: Hunfeld, E., Tayar, A., Paul, S. et al. Real-world performance of the AI diagnostic system IDx-DR in the diagnosis of diabetic retinopathy and its main confounders. Sci Rep 16, 4349 (2026). https://doi.org/10.1038/s41598-026-36970-9
Mots-clés: rétinopathie diabétique, intelligence artificielle, imagerie rétinienne, dépistage médical, santé oculaire