Clear Sky Science · fr
Évaluation de la cytotoxicité, de la cicatrisation des plaies et des effets anti-inflammatoires du nétarsudil sur des cellules épithéliales cornéennes humaines
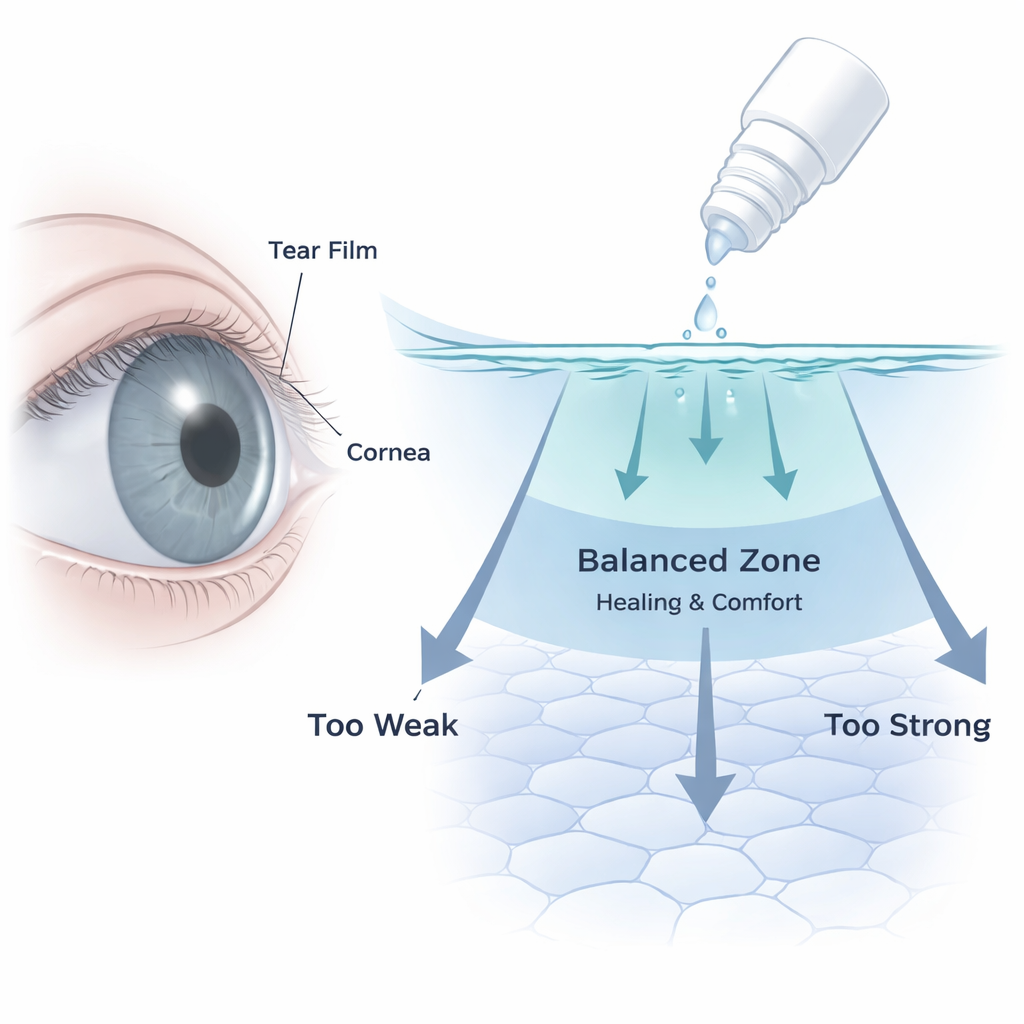
Pourquoi la « zone optimale » d’un collyre compte
Les collyres pour le glaucome peuvent préserver la vision en abaissant la pression intraoculaire, mais leur usage prolongé laisse souvent les patients confrontés à des sensations de brûlure, des rougeurs et une sécheresse. Cette étude examine de près un antiglaucomateux moderne, le nétarsudil (commercialisé sous le nom de Rhopressa), et pose une question simple mais cruciale : à quel point un médicament utile commence-t-il à nuire à la surface transparente de l’œil ? En testant différentes dilutions du collyre commercial sur des cellules cornéennes humaines en laboratoire, les auteurs mettent en évidence une « zone optimale » étroite où le médicament semble favoriser la cicatrisation et calmer l’inflammation, et des concentrations plus élevées où il devient toxique.
Le problème des collyres efficaces mais agressifs
Le glaucome endommage lentement le nerf optique et constitue une des principales causes de cécité irréversible dans le monde. Le moyen standard pour en ralentir la progression est de diminuer la pression oculaire à l’aide de collyres quotidiens. Mais ces médicaments baignent la surface antérieure de l’œil pendant des années, et de nombreux patients développent une maladie de la surface oculaire : yeux secs et irrités avec une vision floue ou variable. Les causes sont multiples : molécules actives du médicament, conservateurs tels que le chlorure de benzalconium, et des formules de collyre trop acides ou trop salées par rapport aux larmes naturelles. Le nétarsudil appartient à une classe plus récente appelée inhibiteurs ROCK, qui agissent en relaxant les tissus de drainage interne plutôt qu’en modifiant la production de fluide. Comme la voie ROCK régule aussi la façon dont les cellules cornéennes conservent leur forme, adhèrent entre elles, migrent et réagissent aux blessures, il existe des inquiétudes — et quelques rapports cliniques — selon lesquels le nétarsudil pourrait perturber la surface cornéenne de manières que nous ne comprenons pas encore complètement.
Tester le nétarsudil sur les cellules de première ligne de l’œil
L’équipe a utilisé une lignée cellulaire épithéliale cornéenne humaine établie — le type de cellules qui forment la couche externe claire de l’œil — et les a exposées à des versions diluées du flacon commercial de nétarsudil tel que reçu par les patients. Ils ont d’abord vérifié des propriétés physiques basiques : la solution du collyre avait un pH acide de 5,5 (les larmes sont plus proches de la neutralité, autour de 7,0–7,5) et une concentration en sel légèrement inférieure à celle des larmes naturelles, mais une osmolarité globale restant proche de la plage physiologique. Ils ont ensuite préparé une série de solutions de travail en mélangeant le collyre commercial avec un milieu de culture jusqu’à des concentrations finales de 0,1 %, 0,5 %, 1 % et 2 % en volume, et les ont comparées à un témoin sans médicament. Sur ces dilutions et sur des durées allant de 30 minutes à 24 heures, ils ont mesuré la survie cellulaire, la perméabilité membranaire, les changements de forme et de structure fine au microscope, et la vitesse de fermeture d’une « blessure » artificielle par grattage.
Une fenêtre étroite entre cicatrisation et dommage
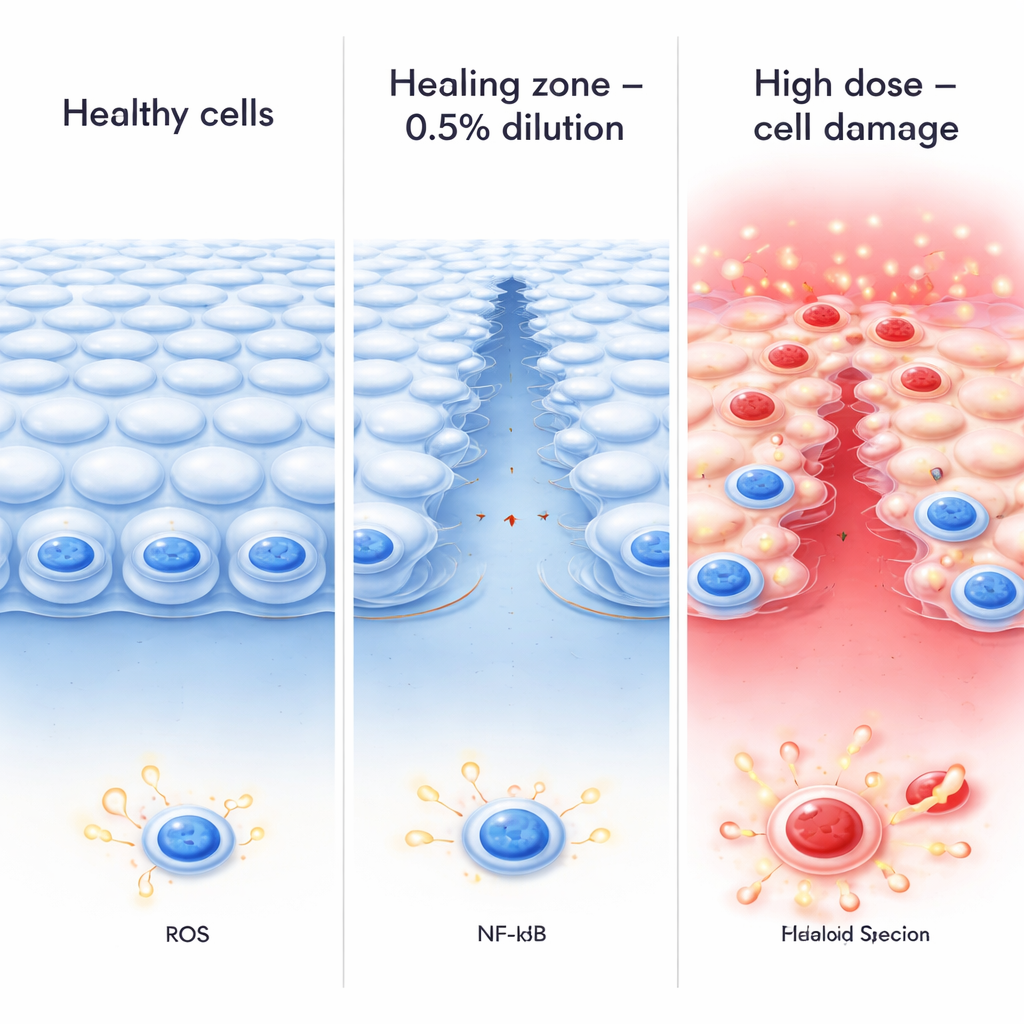
Les résultats montrent un schéma net en deux phases. Des concentrations très faibles (0,1 %) n’entraînent qu’un stress léger, tandis qu’une dilution intermédiaire (0,5 %) apparaît comme une « zone optimale » sous-létale. À ce niveau, la survie globale des cellules reste élevée, la couche cellulaire demeure relativement intacte, et les plaies par grattage se referment plus rapidement que dans les témoins non traités, suggérant une meilleure réparation. En revanche, des expositions plus fortes à 1 % et 2 % réduisent fortement la survie cellulaire et augmentent la libération d’une enzyme (LDH) indicatrice d’une atteinte membranaire, en particulier après 12–24 heures. Au microscope standard et électronique, les cellules exposées à ces dilutions supérieures deviennent arrondies, perdent leurs fines projections de surface, forment de grandes bulles internes (vacuoles) et présentent une condensation de l’ADN — signes caractéristiques d’un processus menant à la mort cellulaire. Autrement dit, à mesure que la concentration efficace augmente, le même médicament qui peut soutenir la cicatrisation à un niveau devient clairement nocif au-delà d’un seuil critique.
Calmer l’inflammation sur une surface oculaire stressée
Les chercheurs ont aussi étudié le comportement du nétarsudil lorsque la surface oculaire est déjà enflammée. Ils ont simulé une lésion bactérienne en ajoutant du lipopolysaccharide (LPS), une molécule qui déclenche une réponse immunitaire, et ont observé le devenir des cellules cornéennes avec ou sans la dilution à 0,5 %. Le LPS seul diminuait la survie cellulaire, augmentait la production d’espèces réactives de l’oxygène (des composés oxygénés dommageables) et entraînait la translocation du facteur inflammatoire clé NF-κB vers le noyau cellulaire, où il active des gènes inflammatoires. Lorsque les cellules étaient co‑traitées par LPS et par la dilution 0,5 % de nétarsudil, elles survivaient mieux, produisaient moins d’espèces réactives de l’oxygène et présentaient une réduction de NF-κB nucléaire. Cela suggère qu’à au moins ce niveau intermédiaire, le nétarsudil peut atténuer la signalisation inflammatoire plutôt que de l’amplifier.
Ce que cela signifie pour les personnes qui utilisent des collyres antiglaucomateux
Pour un lecteur non spécialiste, la conclusion est que le même collyre au nétarsudil peut pousser les cellules cornéennes vers la guérison ou vers la lésion, selon la quantité qui atteint effectivement ces cellules et la durée d’exposition. En boîte de culture contrôlée, une dilution à 0,5 % de la formulation commerciale accélère la fermeture des plaies et adoucit les réponses inflammatoires, tandis que des dilutions plus élevées du même produit tuent les cellules et perturbent leur structure. Les yeux réels sont plus complexes : le clignement, le renouvellement des larmes et les défenses naturelles diluent et éliminent rapidement les gouttes, et le produit contient des conservateurs et d’autres ingrédients qui peuvent aussi jouer un rôle. Néanmoins, ces résultats fournissent aux praticiens et aux concepteurs de médicaments un indice mécanistique : il existe une fenêtre thérapeutique étroite où l’inhibition de ROCK peut favoriser une surface cornéenne plus saine, et la dépasser risque de basculer vers la toxicité. Des travaux futurs qui relient ces seuils observés en laboratoire aux schémas d’administration et à la dynamique du film lacrymal réels pourraient aider à affiner les formulations et les calendriers afin de protéger à la fois la vision et le confort quotidien des personnes vivant avec un glaucome.
Citation: Han, K.E., Ahn, J.H., Kim, SJ. et al. Evaluation of cytotoxicity, wound healing, and anti-inflammatory effects of netarsudil on human corneal epithelial cells. Sci Rep 16, 6164 (2026). https://doi.org/10.1038/s41598-026-36860-0
Mots-clés: collyres pour le glaucome, nétarsudil, épithélium cornéen, maladie de la surface oculaire, inhibiteur ROCK