Clear Sky Science · fr
Isomère de glycosylation de la protéine de liaison Mac-2 sérique dans la prédiction de l’apparition du carcinome hépatocellulaire chez des patients guéris du VHC par antiviraux à action directe
Pourquoi cette recherche vous concerne
Les médicaments modernes peuvent désormais guérir l’infection par le virus de l’hépatite C (VHC) chez la plupart des personnes, mais certains anciens patients développent encore un cancer du foie des années après la guérison. Les médecins ont besoin de meilleurs moyens pour identifier qui reste à haut risque afin de surveiller ces personnes plus étroitement. Cette étude a évalué si un marqueur sanguin appelé isomère de glycosylation de la protéine de liaison Mac‑2 (M2BPGi) peut aider à prédire la probabilité de développer un carcinome hépatocellulaire, la forme la plus courante de cancer du foie, après une guérison réussie de l’hépatite C.
Un risque de cancer persistant après la guérison
L’hépatite C touche des dizaines de millions de personnes dans le monde et peut fibrose silencieusement le foie pendant de nombreuses années. Les nouveaux antiviraux à action directe (AAD) obtiennent la guérison de l’infection chez plus de 95 % des patients traités, réduisant fortement les lésions hépatiques. Pourtant, même après l’élimination du virus, les personnes ayant eu une fibrose avancée peuvent encore développer un cancer du foie. Les outils de dépistage actuels, comme l’échographie et les dosages sériques de l’alpha‑foetoprotéine, manquent une fraction importante des cancers précoces. Il existe donc un besoin urgent de tests sanguins simples capables de classer les patients en groupes à faible et à haut risque et d’orienter l’intensité de la surveillance pour chaque personne.
Un signal sanguin de lésions hépatiques
La M2BPGi est une forme modifiée d’une protéine naturellement présente qui augmente lorsque le foie est enflammé et fibrosé. Contrairement à une biopsie, elle peut être mesurée à partir d’un prélèvement sanguin de routine. Des études antérieures au Japon ont suggéré que des niveaux élevés de M2BPGi sont associés au cancer du foie chez les personnes atteintes d’hépatite C, mais il était incertain si les mêmes valeurs seuils seraient valables dans d’autres populations et chez des patients traités par les AAD modernes. Pour répondre à cette question, des chercheurs à Taïwan ont suivi 704 adultes atteints d’hépatite C chronique traités par AAD et ayant obtenu l’élimination du virus. Tous ont eu la M2BPGi mesurée juste avant le traitement puis à nouveau 12 semaines après la fin de la thérapie, le point de mesure standard utilisé pour confirmer la guérison.
Suivi des patients sur le long terme
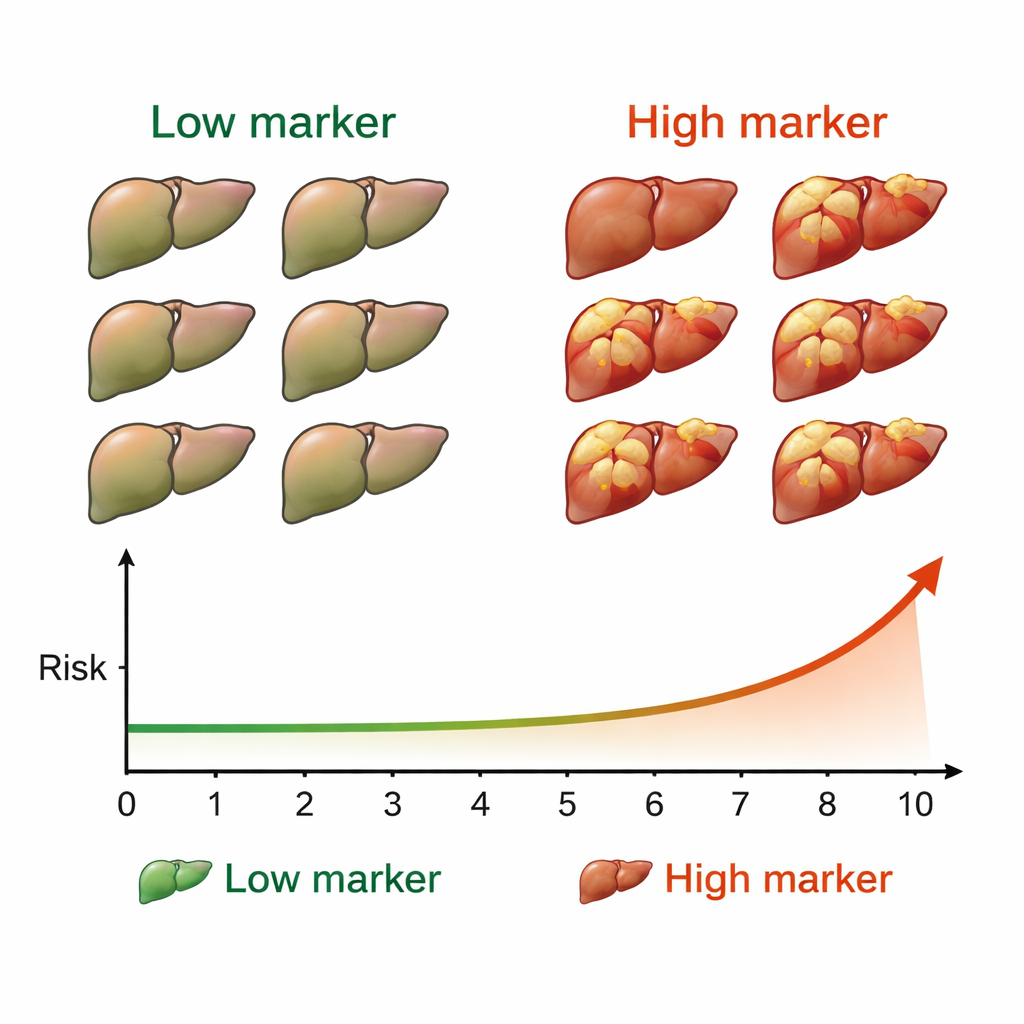
Après la guérison, les patients ont été contrôlés tous les six mois par échographie et par des bilans sanguins standard pour rechercher de nouvelles tumeurs hépatiques. Sur une médiane de quatre ans et demi de suivi, 50 personnes — environ 7 % du groupe — ont développé un cancer du foie. Lorsque l’équipe a comparé les résultats oncologiques aux niveaux de M2BPGi, un schéma clair est apparu. Les patients dont la M2BPGi était d’au moins 4,0 unités avant le traitement ont présenté beaucoup plus de cancers que ceux en dessous de ce seuil. La différence était frappante : leur taux cumulatif de cancer à 10 ans approchait 53 %, contre des taux beaucoup plus bas dans le groupe à faible marqueur. Un second seuil, 2,0 unités mesuré après la guérison, a également distingué des groupes à risque élevé et faible au cours de la décennie suivante.
Évolutions du risque dans le temps
Les chercheurs ont ensuite combiné les deux points temporels pour voir comment les variations du marqueur se rapportaient au risque. Ils ont divisé les patients en quatre catégories selon que la M2BPGi était au‑dessus ou en dessous de 4,0 avant le traitement et au‑dessous ou au‑dessus de 2,0 après la guérison. Les personnes ayant des niveaux bas aux deux moments présentaient le risque le plus faible. Celles dont les niveaux étaient élevés avant et après le traitement avaient de loin la probabilité la plus élevée de développer un cancer du foie. Les patients passant de haut à bas, ou de bas à haut, se situaient entre les deux. Même après ajustement pour l’âge, le sexe, des mesures échographiques de rigidité hépatique, des tests des enzymes hépatiques et l’alpha‑foetoprotéine, la M2BPGi est restée un prédicteur indépendant de l’apparition ultérieure d’un cancer.
Ce que cela signifie pour les patients et les médecins
Pour les patients guéris de l’hépatite C, ces résultats suggèrent qu’un simple test sanguin pourrait aider à préciser à quel point ils et leurs médecins doivent s’inquiéter du risque futur de cancer du foie. Des niveaux élevés de M2BPGi — en particulier s’ils restent élevés avant et après le traitement — indiquent que le foie demeure à risque important et qu’une surveillance oncologique étroite et prolongée est essentielle. À l’inverse, des niveaux constamment bas peuvent rassurer certains patients quant à un risque comparativement faible, même si des contrôles réguliers restent recommandés. En termes clairs, la M2BPGi fonctionne comme un voyant d’alerte précoce pour le cancer du foie après la guérison de l’hépatite C, offrant un moyen pratique de cibler la surveillance la plus intensive sur ceux qui en ont le plus besoin.
Citation: Chang, YP., Chen, YC., Su, TH. et al. Serum Mac-2 binding protein glycosylation isomer in predicting hepatocellular carcinoma occurrence among patients with direct-acting antiviral-induced HCV cure. Sci Rep 16, 5757 (2026). https://doi.org/10.1038/s41598-026-36809-3
Mots-clés: hépatite C, cancer du foie, biomarqueur sanguin, prévision du risque, M2BPGi