Clear Sky Science · fr
Association entre un programme de formation structuré et l’inertie clinique auto-déclarée dans la prise en charge du diabète de type 2 en soins primaires
Pourquoi cette étude compte pour la santé quotidienne
Le diabète de type 2 n’est plus une maladie rare ou lointaine — il affecte des centaines de millions de personnes dans le monde et est particulièrement fréquent en Turquie. Beaucoup de patients s’adressent d’abord à leur médecin de famille local, plutôt qu’à un spécialiste hospitalier, pour gérer leur glycémie. Cette étude pose une question simple mais importante : si l’on propose aux médecins de famille un cours de formation pratique et ciblé sur le diabète, modifieront-ils la manière dont ils déclarent traiter et orienter leurs patients, de façon à prévenir plus tôt les complications ?
Former les médecins de famille à prendre les devants
Des chercheurs d’Adana, une grande ville du sud de la Turquie, ont étudié un programme appelé « Diabetes 01 », organisé par la Turkish Diabetes Foundation. Pendant six mois, 118 médecins de famille volontaires ont assisté à des sessions mensuelles animées par des spécialistes du diabète. Ces sessions mélangeaient de courtes conférences, des discussions de cas réels et des consultations en ligne, visant à aider les médecins à se sentir plus confiants pour gérer le diabète de type 2 dans leurs propres cabinets plutôt que d’adresser les patients directement à l’hôpital. Pour évaluer l’impact, les chercheurs ont ensuite comparé ces médecins formés à 516 collègues de la même région qui n’avaient pas participé au programme.
Un questionnaire qui reflète des choix du monde réel
Au lieu de suivre directement des patients, l’équipe a utilisé un questionnaire détaillé présentant des situations cliniques quotidiennes. On demandait aux médecins, par exemple, comment ils traiteraient un patient nouvellement diagnostiqué, quand ils commenceraient un médicament, quand ils modifieraient le traitement et à quel moment ils orienteraient quelqu’un vers une clinique ou un hôpital de niveau supérieur. Un marqueur clé de ces questions était l’HbA1c, un test sanguin reflétant la glycémie moyenne sur plusieurs mois. En comparant les réponses des médecins formés et non formés, les chercheurs ont pu déterminer si le cours était associé à des décisions plus proactives et conformes aux recommandations, ou à une tendance à retarder l’action — ce que les experts appellent « inertie clinique ».
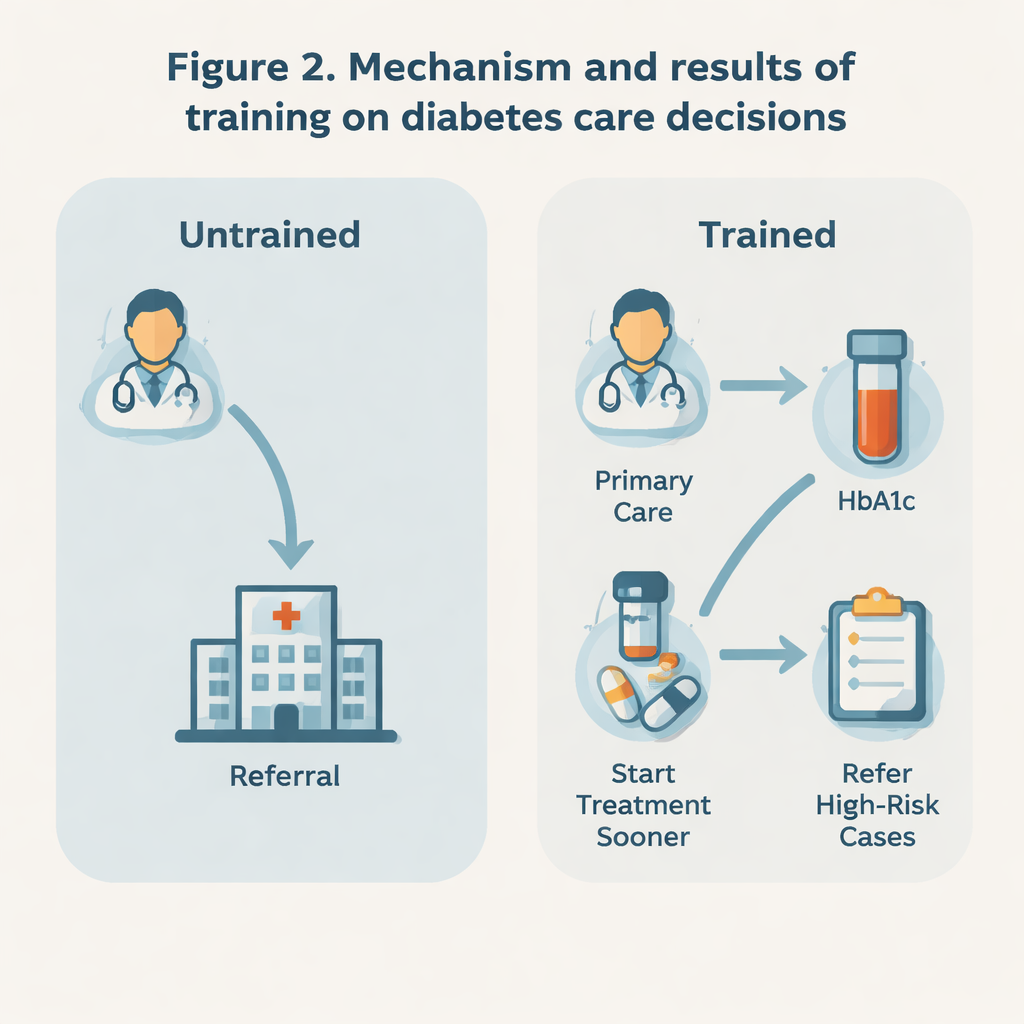
Actions plus précoces, moins d’orientations prématurées
Les résultats suggèrent que la formation a orienté les médecins vers une attitude plus active. Les médecins formés étaient beaucoup moins enclins à déclarer qu’ils orienteraient un patient nouvellement diagnostiqué directement vers un spécialiste (environ 3 % contre 13 % chez les médecins non formés). Ils étaient également moins susceptibles d’orienter des patients dont l’HbA1c n’était que légèrement élevée, et plus enclins à essayer de prendre en charge ces cas eux‑mêmes en soins primaires. Dans le même temps, lorsque les niveaux d’HbA1c étaient très élevés — signe d’un risque plus sérieux — les médecins formés étaient en réalité plus disposés que leurs pairs à adresser les patients vers des soins de niveau supérieur. Ce schéma suggère une approche plus sélective et basée sur le risque : garder les cas gérables près du domicile, mais escalader rapidement lorsque des signes de danger apparaissent.
Commencer le traitement plus tôt, sans surtraiter
La formation a également semblé influencer le moment où les médecins disaient qu’ils commenceraient un traitement antidiabétique. Pour les patients sans problèmes de santé majeurs, les médecins formés étaient plus enclins à débuter un traitement médicamenteux dès que l’HbA1c dépassait 6,5 %, plutôt que d’attendre qu’elle excède 7 %. Ce déplacement vers un traitement plus précoce est important parce qu’un contrôle strict de la glycémie en début de maladie a montré qu’il réduit les complications à long terme, comme les atteintes oculaires, rénales et nerveuses. Cependant, lorsqu’il s’agissait d’augmenter la dose ou d’ajouter de nouveaux médicaments ultérieurement, ou de choisir des objectifs glycémiques précis, les deux groupes de médecins ont répondu de manière assez similaire. Cela suggère que le programme a principalement modifié les points d’entrée dans le traitement et l’orientation, plutôt que d’encourager un contrôle global plus agressif.
Promesses, limites et ce que cela signifie pour les patients
Comme toute étude, celle-ci a des limites. Les médecins qui ont suivi le cours l’ont choisi volontairement et pouvaient déjà être plus motivés. Le questionnaire a capturé ce qu’ils disaient qu’ils feraient, pas ce qui s’est réellement passé avec de vrais patients. Et l’étude s’est déroulée dans une seule province turque, de sorte que les schémas observés peuvent ne pas être identiques ailleurs. Malgré cela, les résultats délivrent un message encourageant : une formation structurée et basée sur des cas pour les médecins de famille peut être associée à des décisions de traitement plus précoces et à moins d’orientations inutiles, sans encourager des retards dangereux pour les patients les plus malades. Pour les personnes vivant avec ou à risque de diabète de type 2, cela suggère que l’investissement dans la formation et la confiance des médecins de première ligne pourrait signifier un accès à des soins opportuns plus près du domicile, et potentiellement prévenir des complications avant qu’elles ne deviennent mortelles.
Citation: Coşkun, Y., Karagün, B. & Bakıner, O. Association between a structured training programme and self-reported clinical inertia in type 2 diabetes management in primary care. Sci Rep 16, 5878 (2026). https://doi.org/10.1038/s41598-026-36726-5
Mots-clés: diabète de type 2, soins primaires, inertie clinique, formation des médecins, éducation au diabète