Clear Sky Science · fr
Valeur pronostique comparative de la troponine cardiaque haute sensibilité T et du NT-proBNP pour la mortalité à 30 jours chez des patients en état critique non cardiaque
Pourquoi les analyses cardiaques comptent au-delà des infarctus
Lorsque des personnes arrivent en unité de soins intensifs (USI), la crise immédiate est souvent une pneumonie, une septicémie, un traumatisme ou une chirurgie majeure — pas un infarctus classique. Pourtant, les médecins mesurent systématiquement des tests sanguins liés au cœur pour évaluer la gravité de ces patients. Cette étude posait une question pratique aux implications vitales : lorsque le problème n’est pas principalement cardiaque, quel test cardiaque courant signale le mieux qui court le plus de risque de mourir dans les 30 jours ?
Deux signaux issus d’un cœur en difficulté
La médecine moderne s’appuie sur des indices de laboratoire appelés biomarqueurs — des molécules dans le sang qui reflètent ce qui se passe à l’intérieur des organes. Les chercheurs se sont concentrés sur deux biomarqueurs cardiaques largement utilisés. La troponine cardiaque T haute sensibilité (souvent abrégée en troponine) augmente quand les cellules du muscle cardiaque sont lésées, même légèrement. Le NT-proBNP, en revanche, augmente quand les parois cardiaques sont distendues et soumises à une pression, par exemple lorsque l’organisme retient trop de liquide. Les deux tests sont prescrits de façon routinière en USI, même pour des patients dont le problème principal est une insuffisance respiratoire, une infection ou un choc. Toutefois, comme ces taux augmentent souvent en cas de maladie critique même sans affection cardiaque classique, les médecins n’étaient pas certains lequel des deux tests pesait le plus pour prédire la survie.
Comment l’étude a été menée
L’équipe a examiné les dossiers de 827 adultes admis dans une USI mixte médico-chirurgicale à Cracovie, Pologne, entre 2021 et 2022. Ils ont délibérément exclu les patients dont la raison principale d’admission était une urgence cardiaque telle qu’un infarctus, une insuffisance cardiaque aiguë, une embolie pulmonaire majeure ou un arrêt cardiaque. Il restait un groupe typique de nombreuses USI : des personnes avec des difficultés respiratoires graves, différentes formes de choc, des infections sévères et des patients post-opératoires après d’importantes interventions non cardiaques. La troponine et le NT-proBNP ont été mesurés pour chaque patient au tout début du séjour en USI, en utilisant les mêmes méthodes de laboratoire. Les chercheurs ont ensuite suivi qui était vivant ou décédé 30 jours plus tard, en tenant également compte de l’âge et d’un score standard appelé SOFA qui résume la défaillance des différents organes.
Ce que les chiffres ont révélé
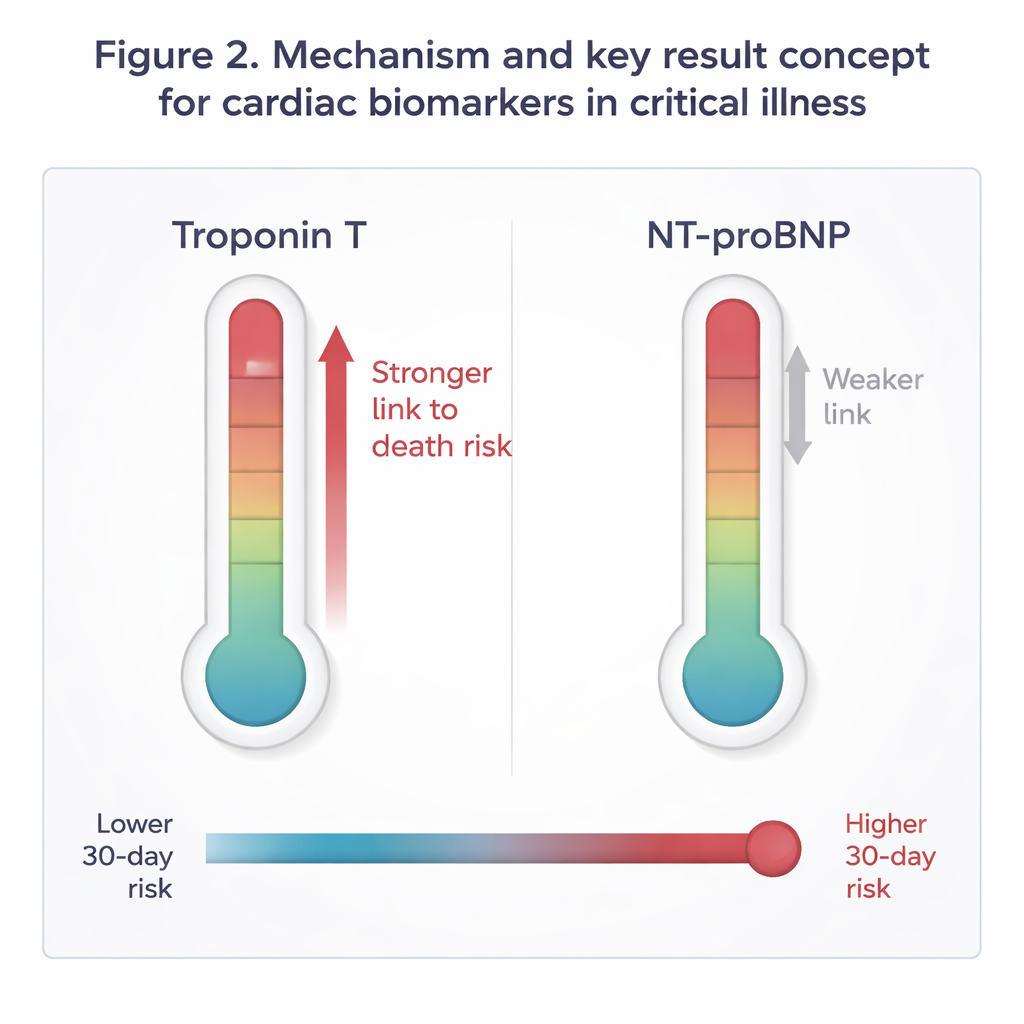
À première vue, les deux biomarqueurs semblaient plus élevés chez les patients décédés : les non-survivants présentaient des valeurs médianes de troponine et de NT-proBNP à peu près doubles de celles des survivants. Mais le test crucial était de savoir si ces différences restaient significatives après ajustement pour l’âge et la gravité globale de la maladie. En utilisant des modèles statistiques mettant les deux biomarqueurs sur un pied d’égalité, la troponine est restée clairement liée à un risque accru de décès, tandis que le NT-proBNP ne l’était pas. Les patients du quartile le plus élevé de troponine avaient environ 44 % de risque en plus de mourir dans les 30 jours que ceux du quartile le plus bas, même après prise en compte de l’âge et du score SOFA. L’ajout de la troponine au modèle clinique a rendu les prédictions plus précises, tandis que l’ajout du NT-proBNP n’a pas amélioré de manière significative le pronostic. La combinaison des deux marqueurs n’a offert aucun avantage réel par rapport à la troponine seule.
Ce que cela signifie pour les soins en USI
Ces résultats suggèrent que, chez les patients en état critique sans diagnostic cardiaque principal, une lésion subtile ou franche du muscle cardiaque lui-même peut être un signal d’alerte plus parlant que le degré de tension des parois ou de surcharge liquidienne. La troponine semble résumer en un seul signal de risque plusieurs processus nuisibles fréquents dans la maladie critique — pression artérielle basse, mauvaise oxygénation et inflammation massive. L’étude ne plaide pas contre l’utilisation du NT-proBNP ; ce test reste utile pour comprendre le statut volémique et une contrainte cardiaque cachée. Mais pour estimer la survie à court terme, la troponine a fourni l’alarme précoce la plus fiable, et ce de façon cohérente chez les patients médicaux et chirurgicaux ainsi que chez ceux avec ou sans sepsis.
Message essentiel pour les patients et les familles
Pour les familles qui regardent un proche se battre pour sa vie en USI, les longues listes d’analyses peuvent être déroutantes. Cette recherche offre un message plus net : lorsque les médecins dosent des tests cardiaques chez des personnes dont la maladie principale n’est pas un infarctus, un taux élevé de troponine est un signe de danger plus fort pour le mois à venir qu’un NT-proBNP augmenté. La troponine agit comme un indicateur sensible que le cœur a été lésé durant le stress global de la maladie critique, et ces patients peuvent mériter une surveillance particulièrement étroite et des bilans cardiaques ciblés. Si aucun test seul ne peut prédire l’avenir avec certitude, comprendre quels marqueurs ont le plus de poids peut aider les cliniciens à concentrer l’attention là où elle est le plus nécessaire.
Citation: Świstek, R., Szpunar, W., Droś, J. et al. Comparative prognostic value of high-sensitivity cardiac troponin T and NT-proBNP for 30-day mortality in non-cardiac critically ill patients. Sci Rep 16, 6156 (2026). https://doi.org/10.1038/s41598-026-36605-z
Mots-clés: maladie critique, soins intensifs, biomarqueurs cardiaques, troponine, NT-proBNP