Clear Sky Science · fr
Classification de l’hypermobilité de l’articulation temporomandibulaire basée sur la vue latérale de l’ATM et l’imagerie par résonance magnétique contribuant à un protocole de traitement non chirurgical
Pourquoi l’« hyper‑souplesse » de l’articulation mandibulaire importe
Beaucoup de personnes peuvent ouvrir la bouche suffisamment grand pour mordre un sandwich haut ou bâiller profondément sans y penser. Mais pour d’autres, l’articulation de la mâchoire sur le côté du visage — l’articulation temporomandibulaire, ou ATM — bouge trop loin et trop librement. Cela peut provoquer des claquements douloureux, la mâchoire qui reste coincée en position ouverte, ou une peur constante qu’un grand bâillement mène aux urgences. L’étude résumée ici visait à clarifier ce problème confus en créant une méthode simple, fondée sur l’imagerie, pour trier les différents types de sur‑mouvement de la mâchoire et associer à chaque type un plan de traitement non chirurgical.
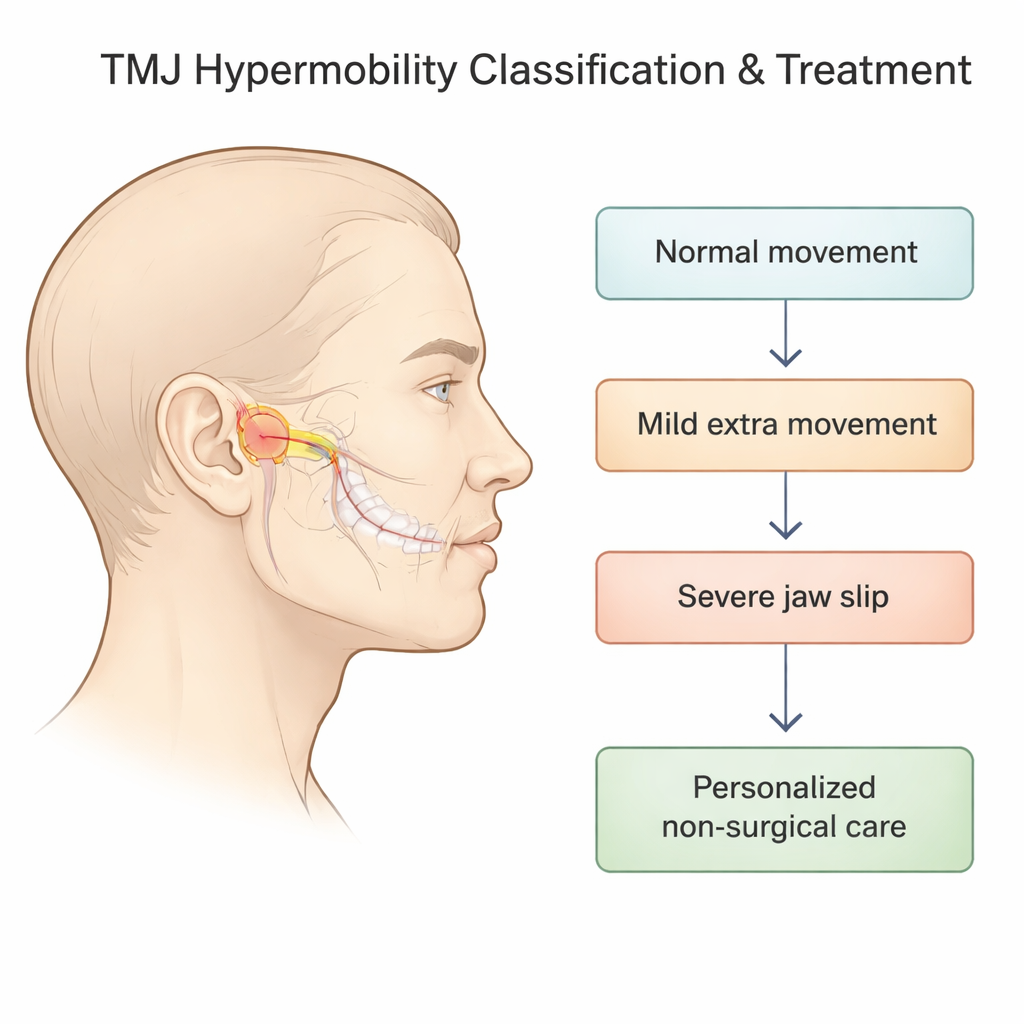
Rendre les symptômes dispersés en étapes claires
Les chercheurs se sont concentrés sur l’« hypermobilité » de l’ATM — des situations où la partie mobile de l’articulation mandibulaire (le condyle) glisse trop en avant hors de sa cavité et peut tirer ou perdre le disque amortisseur qui se situe entre les os. Les systèmes antérieurs tentaient de décrire cela uniquement avec des radiographies, mais omettaient l’état du disque et ne reflétaient pas toujours la sensation et le fonctionnement réels de la mâchoire. Dans ce projet, l’équipe a combiné des radiographies en profil de l’articulation avec des IRM, qui montrent en détail le disque et les tissus mous environnants, pour établir une classification en cinq stades allant du mouvement normal à une luxation sévère qui ne se réduit pas d’elle‑même.
Du mouvement normal au « glissement » et au blocage de la mâchoire
Dans le nouveau système, le Stade 0 représente l’ouverture normale : l’os mandibulaire se retrouve directement sous la crête osseuse devant l’oreille, et le disque est bien positionné entre l’os et la cavité. Les Stades 1 et 2 décrivent des glissements « auto‑réducteurs » de la mâchoire, où le condyle passe devant la crête mais peut revenir seul ; au sein de chacun, le disque peut être normal, glisser brièvement vers l’avant puis revenir avec un clac, ou rester déplacé. Le Stade 3 couvre des épisodes plus sérieux où la mâchoire reste coincée en ouverture et ne revient pas seule, tandis que le Stade 4 capture un schéma où le disque se déplace vers l’arrière pendant l’ouverture. Cette vue fine est importante car l’association précise de la position osseuse et du comportement du disque aide à prédire des symptômes tels que le claquement, la douleur ou le blocage, et indique à quel point il est nécessaire de stabiliser l’articulation.
Tester un plan de traitement progressif à base d’aiguille
Pour vérifier si cette classification pouvait guider la prise en charge, l’équipe a suivi 144 patients présentant une hypermobilité de l’ATM. Tous ont reçu des informations sur la protection de l’articulation — par exemple, éviter les bâillements extrêmes et les sports de contact. Le traitement principal a consisté à « laver » l’espace articulaire avec un liquide (arthrocentèse) puis à injecter soit le sang du patient, soit une fraction concentrée et riche en facteurs de croissance de son sang appelée fibrine riche en plaquettes injectable (I‑PRF). Ces injections visent à provoquer une légère cicatrisation et un renforcement autour de la capsule articulaire, limitant l’amplitude du glissement antérieur de la mâchoire. Pour les patients dont les surfaces articulaires présentaient aussi de l’usure, l’I‑PRF était privilégié pour soutenir la réparation tissulaire ; d’autres recevaient des injections de sang simples. Dans les stades où le disque était déplacé, les patients portaient également une gouttière nocturne sur mesure pendant un an, ajustée en épaisseur pour repositionner doucement la mâchoire et favoriser une relation disque‑os plus saine. Une immobilisation brève de la mâchoire avec bandages, vis ou attelles pendant deux semaines a aidé les tissus injectés à cicatriser sans être suretirés.
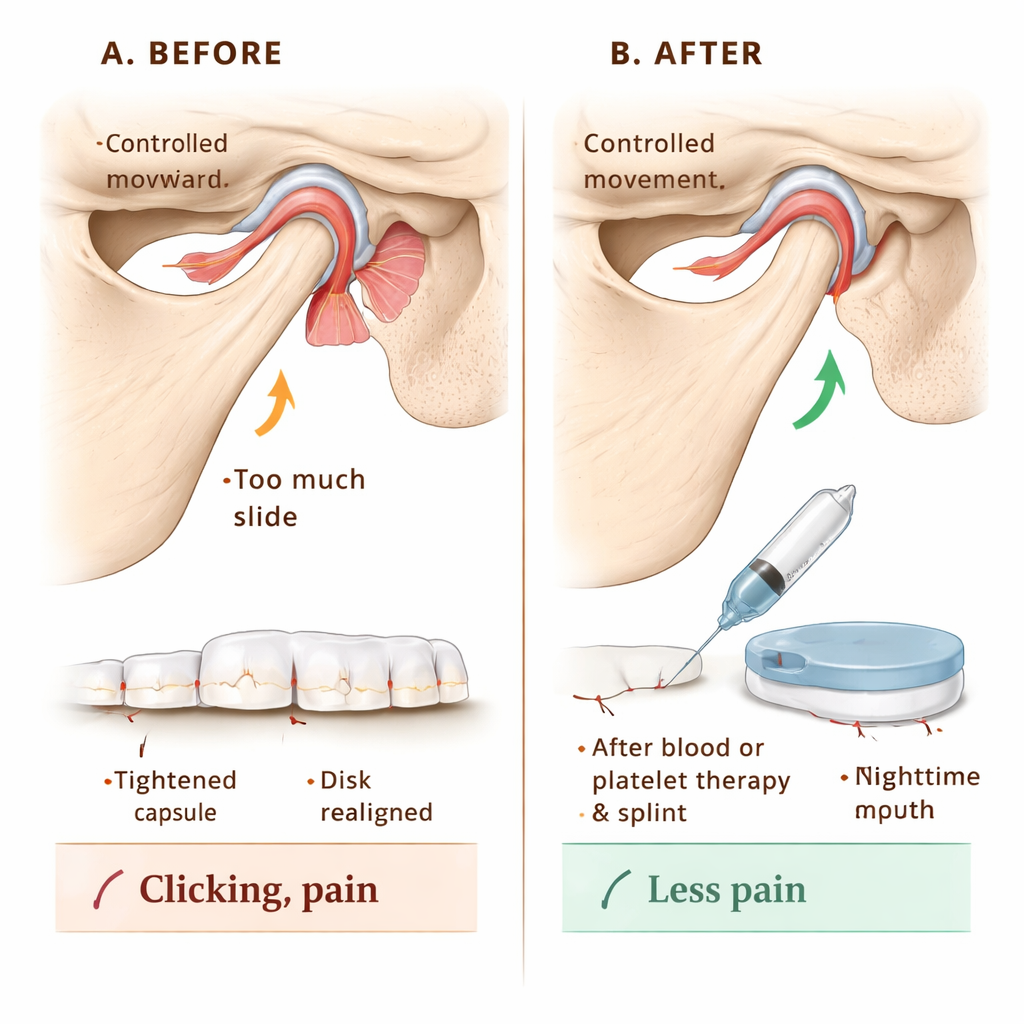
Mesurer la douleur, le mouvement et les bruits
Sur 12 mois, les chercheurs ont suivi trois résultats pratiques : l’ouverture maximale volontaire de la bouche, l’intensité de la douleur sur une échelle de 0 à 10, et la présence de bruits articulaires tels que claquements ou pops. Avant le traitement, de nombreux patients pouvaient ouvrir la bouche de manière extrêmement large — signe d’un sur‑mouvement plutôt que de santé — et signalaient des scores de douleur élevés autour de 8 sur 10, avec des bruits articulaires dans tous les cas. Après traitement, l’ouverture moyenne s’est réduite vers une plage plus normale, les scores de douleur sont tombés à zéro au bout de six mois et y sont restés, et les bruits articulaires ont disparu chez tous les patients dès le bilan du premier mois. Les injections de sang et l’I‑PRF ont bien fonctionné ; le sang seul a légèrement mieux limité la sur‑ouverture de la mâchoire que l’I‑PRF, tandis que le soulagement douloureux à plus long terme s’est avéré similaire entre les deux méthodes.
Ce que cela signifie pour les personnes ayant des problèmes de mâchoire
Pour les patients et les cliniciens, ce travail offre une feuille de route plus claire. Plutôt que de traiter toutes les mâchoires bruyantes ou instables de la même manière, les médecins peuvent utiliser une imagerie simple pour attribuer un stade qui capture à la fois l’amplitude du déplacement osseux et le comportement du disque amortisseur. Ce stade oriente ensuite vers un plan non chirurgical personnalisé combinant informations, immobilisation brève, injections articulaires ciblées et, si nécessaire, une gouttière soigneusement conçue. Les résultats de cette étude suggèrent qu’une telle approche peut réduire de façon fiable la douleur, faire taire les claquements gênants et contenir le mouvement excessif de la mâchoire sans recourir, dans la plupart des cas, à une chirurgie modifiant l’os.
Citation: Hegab, A.F., Shuman, M., Al Hameed, H.A. et al. Classification of temporomandibular joint hypermobility based on lateral TMJ, and magnetic resonance imaging contributing to a nonsurgical treatment protocol. Sci Rep 16, 6345 (2026). https://doi.org/10.1038/s41598-026-36461-x
Mots-clés: articulation de la mâchoire, hypermobilité de l’ATM, IRM, traitement non chirurgical, injection de sang