Clear Sky Science · fr
Caractéristiques de référence associées à la mortalité chez les enfants vivant avec le VIH commençant un TAR dans une clinique VIH de district rurale du Mozambique
Pourquoi cette étude importe pour la santé des enfants
Le traitement du VIH a transformé une infection autrefois mortelle en une maladie gérable pour de nombreux adultes, mais les enfants — en particulier dans les milieux ruraux et à faibles revenus — continuent de mourir à des taux préoccupants. Cette étude menée dans un hôpital de district rural du sud du Mozambique a suivi plus de 1 300 enfants vivant avec le VIH ayant débuté une thérapie antirétrovirale (TAR) entre 2002 et 2019. En examinant qui a survécu et qui n’a pas survécu, les chercheurs ont identifié quels enfants sont les plus à risque et ce qui peut être changé dans les cliniques et les systèmes de santé pour leur donner une meilleure chance de vivre.
La vie et la mort dans une clinique VIH rurale
À l’hôpital Carmelo de Chókwè, un centre de référence desservant une population majoritairement rurale, 1 341 enfants de moins de 15 ans ont commencé un traitement contre le VIH sur une période de 17 ans. Ensemble, ils ont apporté plus de 6 700 « années‑enfant » d’observation — période pendant laquelle leur évolution, leurs complications et leurs issues ont été consignées dans un dossier médical électronique. Au total, environ 14 % de ces enfants sont décédés alors qu’ils étaient sous traitement, soit 2,8 décès pour 100 années‑enfant, un taux comparable à d’autres contextes africains mais néanmoins loin d’être acceptable. La plupart des enfants ont commencé les soins en ambulatoire et n’avaient jamais reçu d’antirétroviraux auparavant ; beaucoup, toutefois, présentaient déjà des signes d’infection avancée à leur arrivée. 
Les plus jeunes affrontent la pente la plus abrupte
L’âge s’est dégagé comme l’un des prédicteurs les plus forts de la survie. Les enfants âgés de deux ans ou moins au moment de l’initiation du traitement avaient plus du double de risque de décès que ceux qui ont commencé la thérapie au début de l’adolescence. Les jeunes enfants ont des systèmes immunitaires moins matures et sont plus vulnérables aux infections graves et à la malnutrition. Les résultats de l’étude confirment un schéma observé à travers l’Afrique : les retards de diagnostic du VIH chez les nourrissons, combinés à l’accès limité à une bonne nutrition et aux médicaments préventifs, créent une fenêtre dangereuse pendant laquelle la TAR, même si elle sauve des vies, peut arriver trop tard pour inverser complètement les dommages.
Quand le diagnostic tardif rencontre une maladie grave
Au‑delà de l’âge, la gravité de la maladie au moment du démarrage du traitement était cruciale. Les enfants qui ont commencé la TAR alors qu’ils étaient suffisamment malades pour être hospitalisés présentaient presque le double du risque de décès comparé à ceux qui étaient suffisamment bien pour être pris en charge en ambulatoire. De même, ceux qui étaient déjà aux stades les plus avancés de la maladie à VIH, ou qui avaient des taux de CD4 très bas — un marqueur d’un système immunitaire fortement affaibli — avaient plusieurs fois plus de risque de mourir. Beaucoup de ces enfants combattaient également la tuberculose (TB). Si un traitement antituberculeux a été nécessaire dans les trois mois suivant le début des antirétroviraux, leur risque de décès a presque doublé, reflétant à la fois le fardeau de la TB elle‑même et les complications qui peuvent survenir lorsqu’un système immunitaire en récupération réagit fortement à des infections latentes.
Tous les schémas thérapeutiques ne se valent pas
Le type de combinaison d’antirétroviraux administrée aux enfants a aussi eu une importance. Les schémas comprenant la stavudine (D4T), un ancien médicament désormais largement supplanté, étaient associés à un risque de mortalité beaucoup plus élevé. En revanche, les combinaisons incluant des inhibiteurs de la protéase — des antirétroviraux plus puissants et plus modernes — ou la zidovudine (ZDV) semblaient protéger les enfants, réduisant substantiellement le risque de mortalité comparé à certains schémas à base de ténofovir. Comme l’étude couvre de nombreuses années pendant lesquelles les directives nationales de traitement ont évolué, une partie de ce constat reflète des améliorations générales des soins au fil du temps. Néanmoins, le message est clair : des schémas modernes, plus sûrs et plus puissants sont essentiels pour préserver la vie des enfants, surtout lorsqu’ils sont initiés avant que le VIH n’ait gravement endommagé leur système immunitaire. 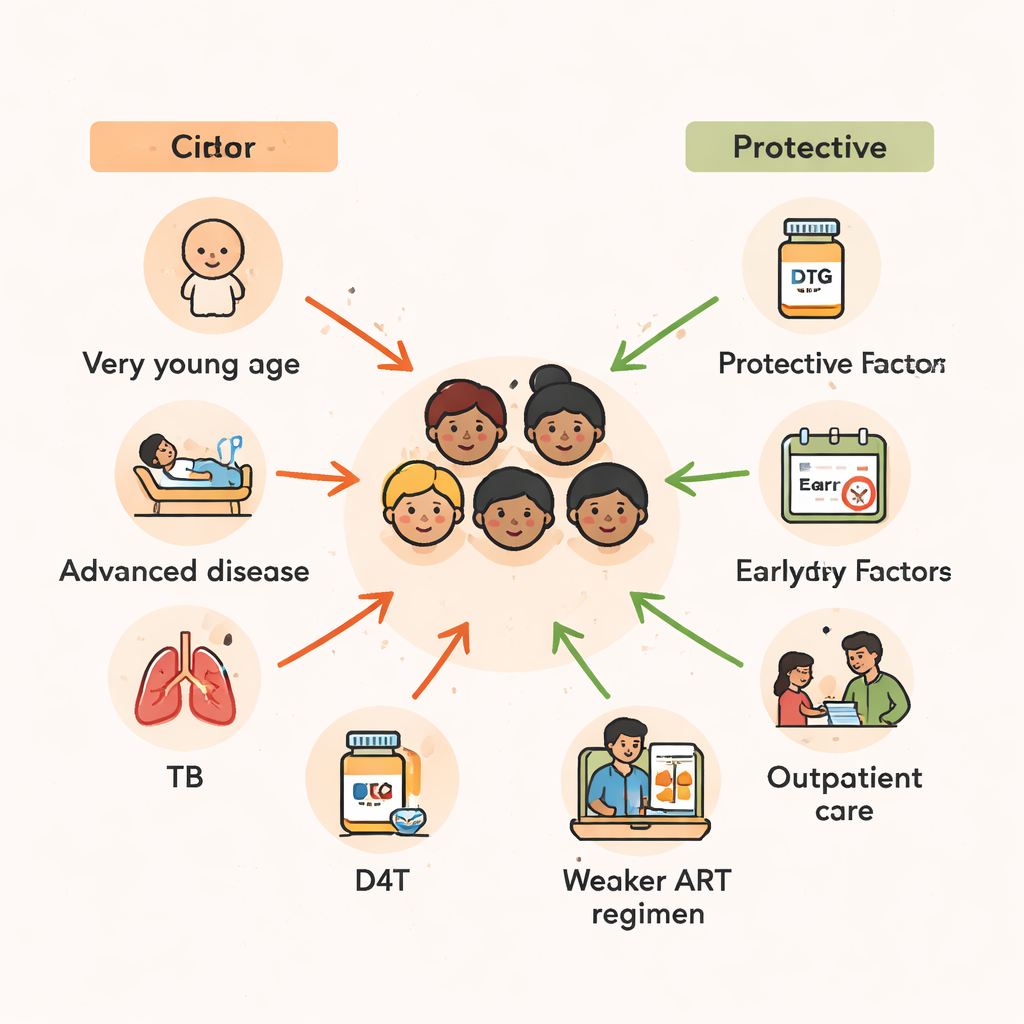
Transformer les preuves en meilleurs soins
En termes simples, l’étude montre que trop d’enfants dans les zones rurales du Mozambique commencent leur traitement antirétroviral tardivement — lorsqu’ils sont très jeunes, déjà très malades ou confrontés à la fois au VIH et à la TB — et que ce retard augmente fortement leur risque de mourir. Les auteurs concluent que, pour sauver davantage de vies, les cliniques doivent diagnostiquer le VIH plus tôt, en particulier chez les nourrissons ; initier le traitement avant l’effondrement du système immunitaire ; dépister soigneusement les infections latentes comme la tuberculose ; et utiliser les combinaisons médicamenteuses pédiatriques les plus efficaces et adaptées disponibles aujourd’hui, telles que celles à base d’inhibiteurs de la protéase ou de dolutégravir. Ils soutiennent que le renforcement de la formation du personnel et des soins centrés sur la famille en milieu rural peut transformer ces connaissances en pratiques quotidiennes, contribuant à faire du VIH une maladie infantile contrôlable, quel que soit le lieu de naissance de l’enfant.
Citation: Nacarapa, E., Maddalozzo, R., Moosa, MY.S. et al. Baseline characteristics associated with mortality among children living with HIV initiating ART at a rural district HIV clinic of Mozambique. Sci Rep 16, 6051 (2026). https://doi.org/10.1038/s41598-026-36433-1
Mots-clés: VIH pédiatrique, thérapie antirétrovirale, coinfection tuberculose, Mozambique, mortalité infantile