Clear Sky Science · fr
Le rapport lactate/albumine prédit la mortalité à un an chez les patients en réanimation sous ventilation mécanique invasive
Pourquoi cela compte pour les personnes en soins intensifs
Lorsque qu’un proche est placé sous machine respiratoire en unité de soins intensifs (USI), les familles veulent désespérément savoir à quoi s’attendre. Les médecins utilisent des systèmes de scores complexes et des dizaines de mesures pour estimer les chances de survie, mais ces outils peuvent être difficiles à appliquer et donner parfois des réponses incertaines. Cette étude a exploré si un simple ratio de deux analyses sanguines courantes — le rapport lactate‑sur‑albumine, ou LAR — peut aider à identifier quels patients en USI sous ventilation mécanique invasive présentent un risque plus élevé de décès dans l’année qui suit.
Un signal simple caché dans des analyses de routine
Les équipes de réanimation mesurent déjà le lactate et l’albumine chez la plupart des patients gravement malades. Le lactate augmente lorsque les tissus manquent d’oxygène ou subissent un stress sévère, et on l’observe souvent dans le choc ou les infections généralisées. L’albumine est une protéine synthétisée par le foie qui reflète à la fois l’état nutritionnel global et la réaction de l’organisme à l’inflammation ; des taux faibles sont associés à des séjours hospitaliers prolongés et à une récupération plus difficile. En divisant le lactate par l’albumine, le LAR condense l’information sur le stress aigu et l’état de santé à plus long terme en un seul nombre. Les chercheurs se sont demandé si cette mesure combinée pourrait mieux repérer les patients les plus fragiles parmi ceux nécessitant une assistance respiratoire.
Qui a été étudié et comment
L’équipe a examiné des dossiers électroniques détaillés de plus de 65 000 séjours en USI dans un hôpital de Boston, en se concentrant sur 9 195 adultes qui ont nécessité une ventilation mécanique invasive et chez lesquels le lactate et l’albumine ont été mesurés dans les 24 premières heures suivant l’admission en USI. Ils ont suivi le devenir de ces patients pendant leur séjour en USI et jusqu’à un an après la sortie. Les patients ont été répartis en deux groupes en utilisant une valeur seuil du LAR de 1,48 déterminée par les données : un groupe LAR faible et un groupe LAR élevé. Les chercheurs ont ensuite utilisé des méthodes statistiques standard pour comparer les taux de mortalité entre ces groupes en tenant compte de l’âge, des comorbidités, des résultats de laboratoire, des traitements reçus et des scores de gravité établis en USI.
Ce que révèlent les chiffres
Les patients ayant des valeurs de LAR plus élevées étaient manifestement plus malades à l’observation clinique : ils respirai(en)t plus rapidement, présentaient des pressions artérielles plus faibles, davantage d’insuffisance rénale, des infections plus sévères et des scores d’insuffisance d’organes plus élevés. Leurs issues reflétaient cet état. Dans le groupe LAR élevé, près de la moitié sont décédés en USI et presque les deux‑tiers étaient décédés un an plus tard, contre environ un cinquième et deux cinquièmes, respectivement, dans le groupe LAR faible. Même après ajustement pour de nombreux autres facteurs de risque et scores, un LAR élevé restait associé à environ 30 % de risque de mortalité en plus, tant en USI qu’à un an. Lorsqu’on a traité le LAR comme une échelle continue plutôt que comme une dichotomie, le risque de décès augmentait régulièrement avec la hausse du ratio, sans « plateau » sûr au‑delà duquel le risque supplémentaire se stabiliserait.
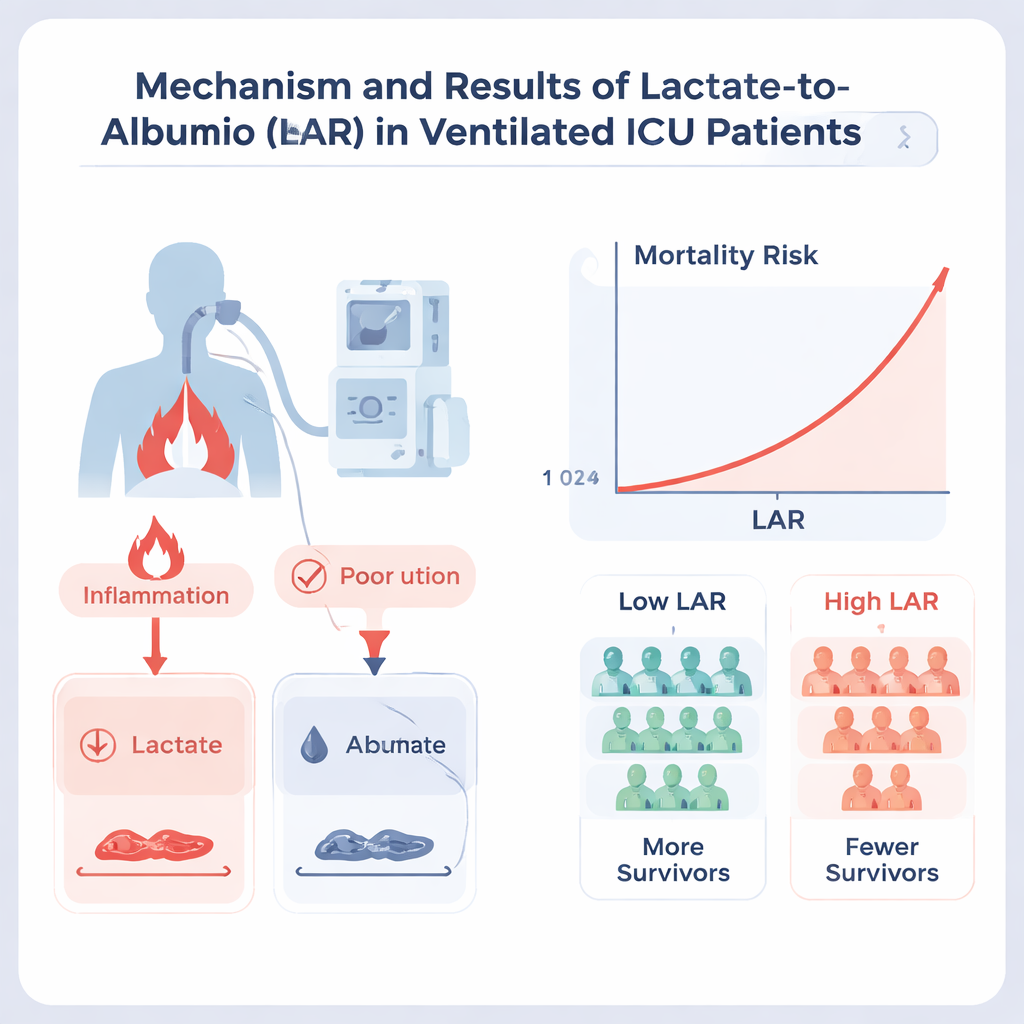
Comment cette mesure se compare aux outils existants
Pour évaluer l’utilité du LAR par rapport aux scores classiques de réanimation, les auteurs ont utilisé une méthode d’apprentissage automatique qui classe les variables les plus prédictives de décès. Comme prévu, des mesures larges de maladie chronique et d’atteinte aiguë — telles que l’indice de comorbidité de Charlson et le score de physiologie aiguë — figuraient en haut du classement. Néanmoins, le LAR est apparu comme un prédicteur important, se situant au‑dessus du score SOFA largement utilisé et au‑dessus du lactate ou de l’albumine considérés séparément. De manière notable, le LAR a aidé à distinguer des patients qui paraissaient similaires selon les scores standards mais qui ont eu des issues très différentes, en particulier les patients plus jeunes et ceux sans troubles sanguins ou inflammatoires chroniques.
Ce que cela signifie pour les patients et les familles
Cette étude n’offre pas de boule de cristal, et le test LAR ne peut remplacer le jugement attentif des équipes d’USI ni les systèmes de scores complets. Cependant, elle suggère qu’un calcul simple basé sur des analyses sanguines de routine peut fournir un indice supplémentaire sur les patients ventilés qui sont les plus en danger, à court terme comme sur l’année suivante. Pour les cliniciens, il pourrait devenir un moyen rapide de repérer les patients nécessitant une surveillance accrue, des discussions précoces sur les objectifs de soin ou des mesures de soutien plus agressives. Pour les familles, savoir qu’il existe des mesures aussi simples peut aider à comprendre comment les médecins évaluent le risque dans un contexte où chaque information compte.
Citation: Mu, Y., Lou, F., Feng, G. et al. Lactate to albumin ratio predicts one year mortality in ICU patients receiving invasive mechanical ventilation. Sci Rep 16, 5590 (2026). https://doi.org/10.1038/s41598-026-36028-w
Mots-clés: soins intensifs, ventilation mécanique, rapport lactate albumine, pronostic des maladies critiques, mortalité en réanimation