Clear Sky Science · fr
Prévalence et signification clinique des traitements médicamenteux recommandés par les directives dans l’insuffisance cardiaque aiguë à fraction d’éjection réduite ou légèrement réduite
Pourquoi cela importe pour les personnes atteintes de problèmes cardiaques
L’insuffisance cardiaque est l’une des principales causes d’hospitalisation chez les personnes âgées, et de nombreux patients rentrent chez eux avec une combinaison de médicaments destinés à protéger le cœur. Mais dans la pratique quotidienne, tout le monde ne reçoit pas la combinaison complète recommandée par les directives. Cette étude menée dans des hôpitaux japonais pose une question simple mais essentielle : parmi les personnes hospitalisées pour une aggravation aiguë de l’insuffisance cardiaque, quitter l’hôpital sous un plus grand nombre de ces médicaments appuyés par les directives se traduit-il réellement par moins de décès et moins de retours à l’hôpital ?
Les personnes derrière les chiffres
La recherche s’appuie sur un vaste projet appelé registre Kyoto Congestive Heart Failure (KCHF), qui suit les patients admis pour insuffisance cardiaque aiguë dans 19 hôpitaux au Japon. Parmi plus de 4 000 personnes, l’équipe s’est concentrée sur 2 086 patients dont la capacité de pompage cardiaque était affaiblie (fraction d’éjection réduite ou légèrement réduite) et qui ont survécu jusqu’à la sortie. Les médecins ont examiné si chaque patient se voyait prescrire à la sortie trois grandes classes de médicaments pour l’insuffisance cardiaque : des médicaments qui détendent les vaisseaux (IEC ou ARB), des bêta-bloquants qui ralentissent et protègent le cœur, et des bloqueurs hormonaux appelés antagonistes des récepteurs des minéralocorticoïdes. Les patients ont été regroupés selon le nombre de ces trois classes qui leur avaient été effectivement prescrites : aucune, une, deux ou les trois.
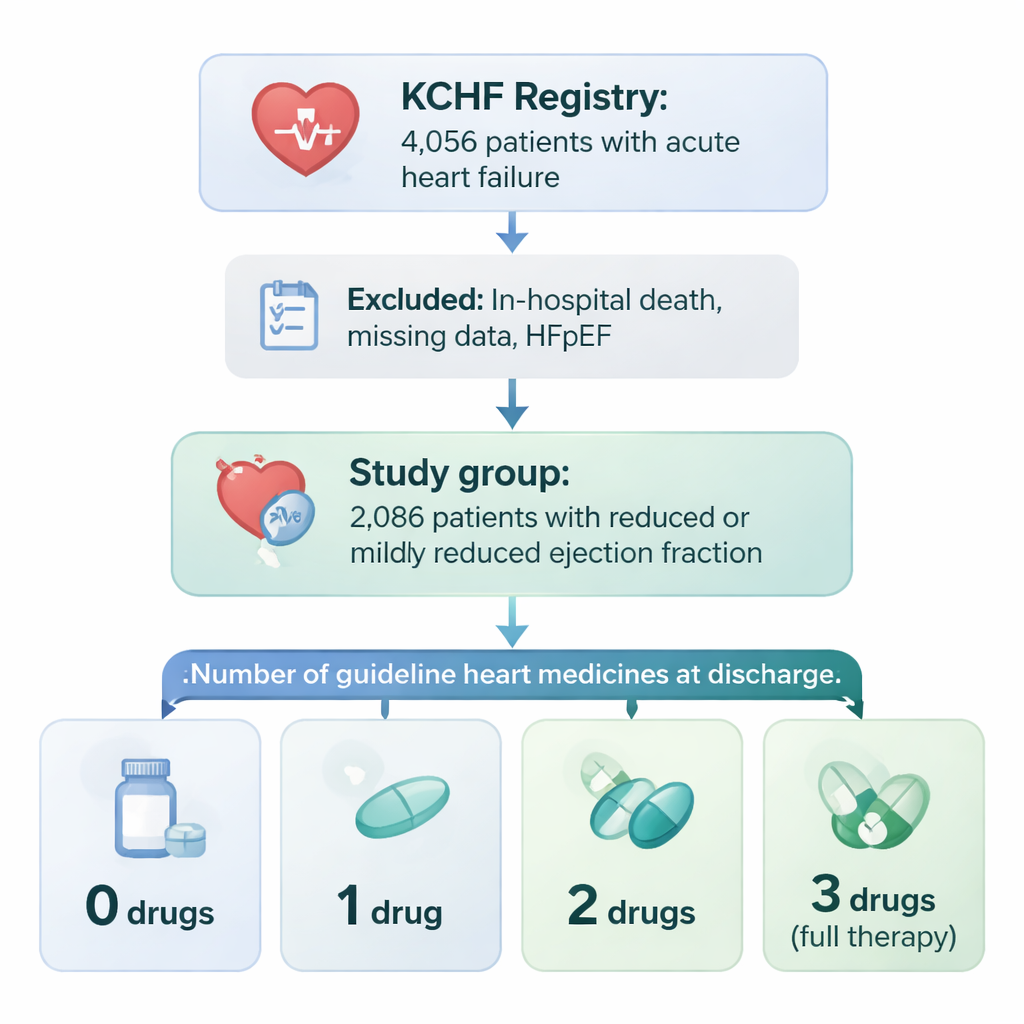
Qui reçoit la combinaison complète
Seulement environ trois patients sur dix sont sortis de l’hôpital sous les trois classes de médicaments. Ceux qui les recevaient avaient tendance à être plus jeunes, plus souvent des hommes, capables de marcher de façon autonome et avec moins de comorbidités sévères comme une insuffisance rénale ou une anémie sévère. Les personnes âgées de 80 ans et plus, celles admises pour un infarctus et celles présentant une insuffisance rénale importante étaient beaucoup moins susceptibles de recevoir la combinaison complète. En bref, les médecins étaient plus enclins ou capables de prescrire les trois médicaments aux patients qui paraissaient plus robustes et moins compliqués médicalement, et plus prudents chez les patients plus fragiles qui pourraient mal tolérer les effets indésirables.
Ce qui s’est passé après la sortie
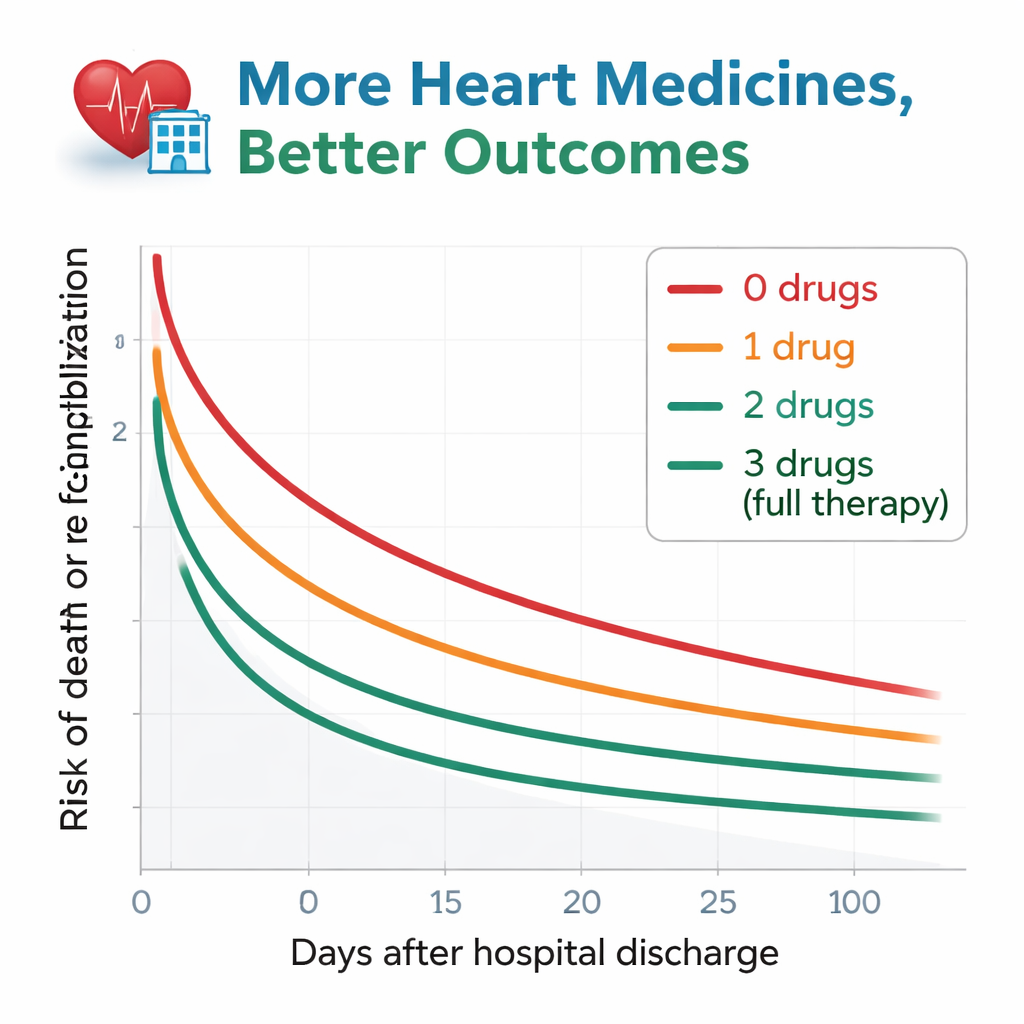
Les chercheurs ont suivi les patients pendant environ un an après la sortie, en surveillant deux événements clés : le décès toutes causes confondues et la réhospitalisation pour aggravation de l’insuffisance cardiaque. Le schéma était frappant. Parmi ceux qui n’avaient reçu aucun des médicaments recommandés, plus de la moitié sont décédés ou ont été réadmis dans l’année. Ce risque diminuait progressivement avec l’augmentation du nombre de classes de médicaments prescrites. Les patients sortis avec les trois médicaments présentaient les meilleurs résultats, avec seulement environ un quart d’entre eux confrontés au décès ou à une réhospitalisation sur la même période. Même après ajustement minutieux pour l’âge, la fonction rénale, l’anémie et de nombreux autres facteurs de santé, les patients sous zéro ou un seul des types de médicaments présentaient encore un risque clairement supérieur à celui des patients sous les trois médicaments. Les personnes sous deux médicaments se situaient entre les deux et étaient statistiquement proches du groupe ayant reçu le traitement complet.
Pourquoi certains patients sont encore privés de traitement
L’étude éclaire aussi les raisons pour lesquelles de nombreux patients ne reçoivent pas la combinaison complète recommandée. Certaines raisons sont médicales : une pression artérielle basse, des problèmes rénaux ou des anomalies biologiques peuvent rendre certains médicaments dangereux. L’âge avancé, la fragilité et des difficultés à prendre régulièrement des comprimés jouent également un rôle. Des facteurs sociaux et systémiques comptent aussi, comme le niveau de confiance des médecins envers ces médicaments, la capacité de suivi des patients après la sortie et la variabilité des pratiques entre hôpitaux. Les auteurs soulignent que les patients sortis sans aucune des trois classes de médicaments formaient un petit groupe mais particulièrement vulnérable, qui peut cumuler plusieurs obstacles à la mise en place du traitement.
Ce que cela signifie pour les patients et leurs familles
Pour les personnes vivant avec une insuffisance cardiaque et leurs aidants, le message est clair : lorsqu’il est sûr de le faire, être traité par un plus grand nombre des médicaments éprouvés contre l’insuffisance cardiaque semble protéger contre le décès et les réhospitalisations. Cette étude ne prouve pas la causalité, car les patients les plus malades étaient aussi les moins susceptibles de recevoir le traitement complet. Pourtant, sur plus de deux mille cas en conditions réelles, ceux qui sont sortis avec les trois grandes classes médicamenteuses ont régulièrement présenté de meilleurs résultats au cours de l’année suivante. Discuter avec les médecins et les infirmières des médicaments recommandés, des effets indésirables à surveiller et de la possibilité d’ajouter en toute sécurité des traitements supplémentaires peut aider davantage de patients à bénéficier des avantages de survie que visent les recommandations cliniques.
Citation: Miyoshi, Y., Kato, T., Morimoto, T. et al. Prevalence and clinical significance of guideline-directed medical therapy in acute heart failure with reduced or mildly reduced ejection fraction. Sci Rep 16, 5116 (2026). https://doi.org/10.1038/s41598-026-35835-5
Mots-clés: insuffisance cardiaque, traitement conforme aux recommandations, médicaments cardiaques, réadmission hospitalière, issues cardiaques