Clear Sky Science · fr
Prédiction, par métabolomique, du statut mutationnel de personnes en bonne santé ayant des antécédents familiaux de syndrome héréditaire du cancer du sein et de l’ovaire : l’étude HRRmet
Pourquoi les indices cachés dans le sang comptent
Beaucoup savent que le cancer du sein et de l’ovaire peut être familial, souvent à cause d’altérations héréditaires de gènes comme BRCA1 et BRCA2. Aujourd’hui, les tests génétiques peuvent révéler qui porte ces mutations à risque—mais ils sont coûteux, pas toujours accessibles, et certaines personnes hésitent à réaliser un test ADN. Cette étude pose une question audacieuse : un simple test sanguin mesurant de petites molécules produites par notre organisme pourrait‑il indiquer si une personne en bonne santé porte de telles mutations liées au cancer, bien avant l’apparition d’une tumeur ?
Des molécules minuscules comme messagers précoces
Nos cellules fabriquent et dégradent en permanence des milliers de petites substances chimiques, appelées métabolites, dans le cadre du métabolisme quotidien. Ensemble, ces composés forment une empreinte « métabolomique » qui reflète à la fois notre patrimoine génétique et notre environnement. Les chercheurs ont émis l’hypothèse que si certains gènes de réparation de l’ADN sont défectueux—en particulier ceux impliqués dans un processus appelé réparation par recombinaison homologue, qui répare les cassures dangereuses de l’ADN—alors des modifications subtiles du métabolisme pourraient apparaître dans le sang. Détecter ces changements pourrait offrir une nouvelle manière de repérer les personnes portant silencieusement des variants nuisibles dans des gènes tels que BRCA1, BRCA2, PALB2, ATM, CHEK2 et RAD51.
Étudier des apparentés sains à risque
L’équipe a recruté 260 volontaires sains issus de familles présentant un cancer du sein et de l’ovaire héréditaire. La moitié d’entre eux étaient des porteuses connues de variants pathogènes dans l’un des gènes de réparation de l’ADN, tandis que l’autre moitié était composée de proches apparentés appariés qui ne portaient pas de tels variants. Fait crucial, aucun participant n’avait de cancer, si bien que toute différence de chimie sanguine pouvait être attribuée au statut génétique héréditaire plutôt qu’à une tumeur. À l’aide d’une technique sensible couplant chromatographie liquide et spectrométrie de masse haute résolution, les scientifiques ont mesuré 285 métabolites dans le plasma et soumis 169 signaux de haute qualité à une analyse détaillée.
Des profils qui distinguent porteurs et non‑porteuses
Les premiers tests statistiques ont montré que des dizaines de métabolites différaient entre porteurs et non‑porteuses dans au moins une comparaison. Les signaux les plus forts provenaient souvent des lipides, en particulier des molécules grasses comme les lysophosphatidylcholines et des dérivés de la carnitine, ainsi que de certains acides aminés tels que la proline, la tyrosine et la valine. Ces molécules sont déjà connues pour intervenir dans la manière dont les cellules cancéreuses réorganisent leur métabolisme énergétique, ce qui suggère que le « terrain » métabolique propice à un comportement de type cancéreux peut être détectable même chez des personnes actuellement en bonne santé. Lorsqu’ils ont construit un modèle global unique utilisant 31 métabolites pour distinguer tous les porteurs de tous les non‑porteuses, il a correctement classé environ 62 % des individus—mieux que le hasard, mais encore insuffisant pour servir de test autonome.
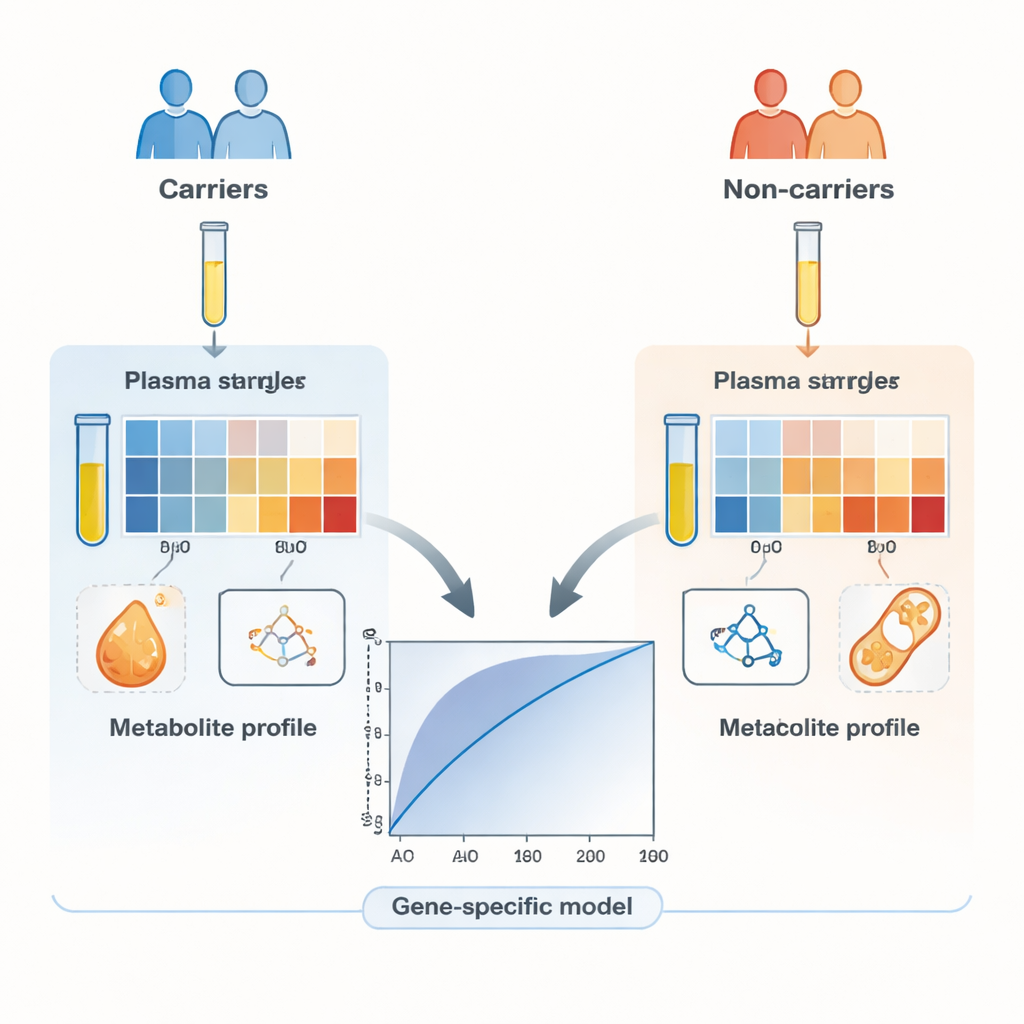
Des signaux plus nets en se concentrant sur des gènes individuels
Le tableau s’est nettement amélioré lorsque l’équipe a construit des modèles de prédiction séparés pour des gènes spécifiques. En laissant un algorithme d’apprentissage automatique choisir le sous‑ensemble de métabolites le plus informatif pour chaque gène, ils ont produit des signatures compactes—parfois composées de quelques molécules seulement—qui identifiaient les porteuses de BRCA1, BRCA2, PALB2, ATM ou CHEK2 avec plus de 80 % de précision, et souvent beaucoup plus. Les modèles centrés sur des gènes dits à risque modéré, comme ATM et CHEK2, ont particulièrement bien fonctionné malgré l’utilisation d’un nombre relativement faible de métabolites. Les cartes thermiques des données ont montré que les résultats se regroupaient plus clairement selon le type de métabolite (par exemple lipides versus acides aminés) que selon le gène muté, ce qui souligne que différentes défaillances génétiques peuvent perturber des voies métaboliques qui se chevauchent.
Ce que cela pourrait signifier pour les familles
En termes simples, cette étude montre que la chimie sanguine de personnes saines porteuses de mutations héréditaires associées au cancer du sein et de l’ovaire diffère de manière mesurable de celle de leurs apparentés non‑porteuses. Ces différences sont subtiles et invisibles avec les tests sanguins standard, mais elles émergent lorsque des centaines de métabolites sont examinés ensemble à l’aide d’outils statistiques avancés. Bien que cette approche ne soit pas prête à remplacer le test génétique, elle ouvre la voie à un avenir où un test sanguin métabolomique pourrait aider à repérer des individus à haut risque, affiner les stratégies de dépistage ou prioriser qui devrait recevoir un test ADN complet. Pour les familles vivant avec le cancer héréditaire, de tels outils pourraient offrir une fenêtre supplémentaire et non invasive sur le risque héréditaire, bien avant le développement de la maladie.
Citation: Roig, B., Fernández-Castillejo, S., Gumà, J. et al. Metabolomic-driven prediction of the mutational status of healthy individuals with a family history of hereditary breast and ovarian cancer syndrome: the HRRmet study. Sci Rep 16, 6844 (2026). https://doi.org/10.1038/s41598-026-35789-8
Mots-clés: cancer du sein héréditaire, risque de cancer de l’ovaire, métabolomique, mutations génétiques, biomarqueurs sanguins