Clear Sky Science · fr
Enquête sur les perceptions des médecins concernant les conséquences du handicap après un traumatisme crânien hypothétique
Pourquoi cela importe pour les patients et les familles
Lorsqu’une personne subit une grave blessure à la tête, les familles sont soudainement amenées à prendre des décisions de vie ou de mort sans savoir à quoi ressemblera réellement l’avenir. Cette étude explore la manière dont les médecins eux‑mêmes évaluent différents niveaux de handicap après un traumatisme crânien—s’ils considèrent certains états comme une vie digne d’être vécue ou comme pire que la mort. Comprendre ces convictions est important, car les attentes des médecins peuvent fortement influencer les traitements proposés, poursuivis ou arrêtés.
Différents parcours après une grave blessure à la tête
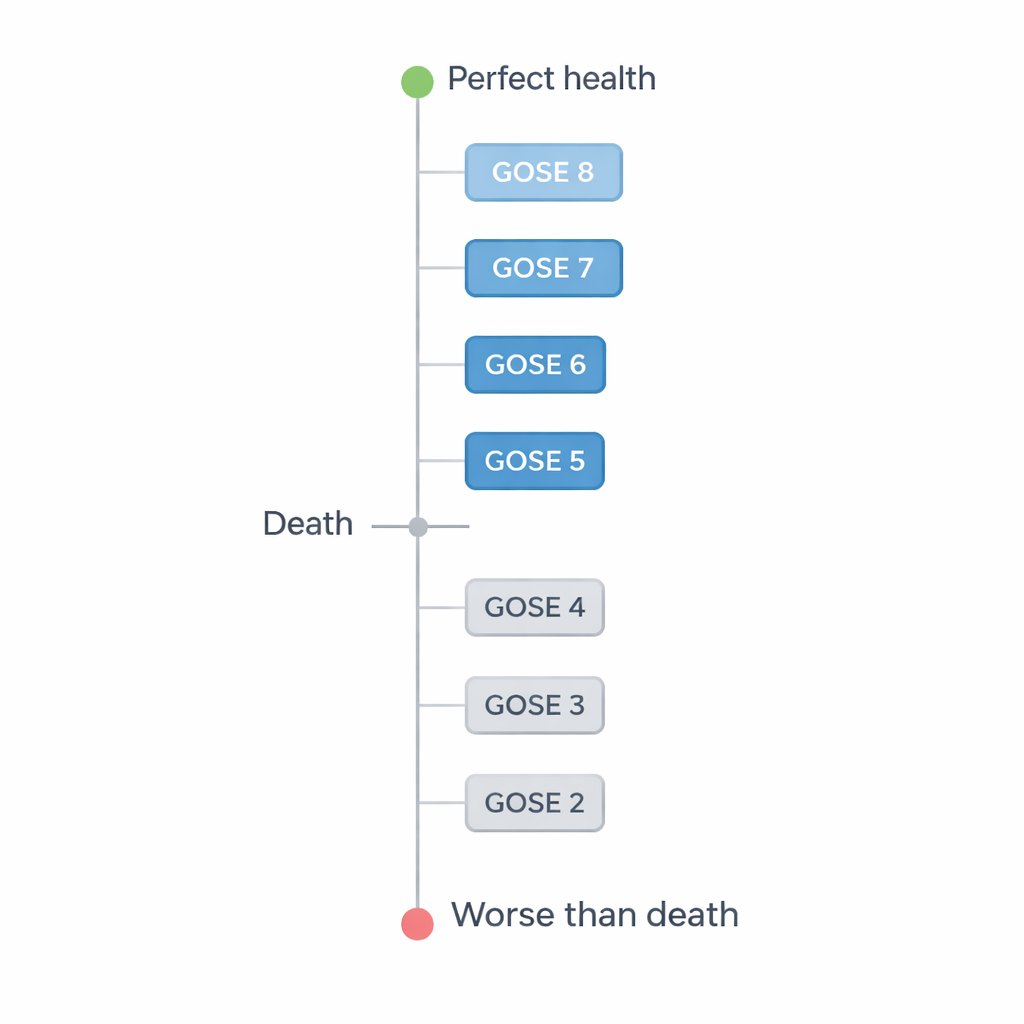
Le traumatisme crânien (TCC) touche plus de 50 millions de personnes dans le monde chaque année et peut laisser les survivants avec des troubles allant de problèmes subtils de mémoire à des incapacités physiques et mentales profondes. Pour décrire ces issues, les chercheurs utilisent souvent l’échelle étendue de résultat de Glasgow (GOSE), qui va de la mort au retour à une vie normale. Dans cette étude, les auteurs se sont concentrés sur sept états possibles un an après un TCC hypothétique, allant de l’état végétatif à une bonne récupération avec peu ou pas de problèmes. Ils ont voulu savoir comment les médecins évaluent chacun de ces états en termes de qualité de vie.
Demander aux médecins de faire un choix difficile
Les chercheurs ont enquêté auprès de 646 médecins titulaires de diplômes dans des spécialités comme la neurologie, la neurochirurgie, les soins intensifs et la rééducation dans des centres traumatologiques majeurs à travers les États‑Unis. Parmi eux, 528 ont répondu à toutes les questions et ont été inclus dans l’analyse. En utilisant une méthode appelée « pari standard », chaque médecin choisissait à plusieurs reprises entre deux options : vivre dans un état GOSE spécifique pour le reste de sa vie, ou accepter un traitement risqué offrant une chance d’obtenir une santé parfaite mais aussi une chance de mort immédiate. En ajustant les probabilités jusqu’à ce que le médecin hésite entre les deux options, les chercheurs ont pu convertir ce jugement en un nombre entre –1 et 1, où 1 signifie santé parfaite, 0 signifie la mort, et les nombres négatifs signifient « pire que la mort ».
Comment les médecins ont évalué la vie avec un handicap
Les médecins ont généralement attribué des scores de qualité de vie plus faibles aux handicaps plus sévères. De manière frappante, ils ont évalué deux des pires états—l’état végétatif (GOSE 2) et le handicap sévère inférieur (GOSE 3)—comme pire que la mort, avec des scores négatifs. Ils n’ont pas non plus perçu chaque échelon de l’échelle comme également distinct. La chute la plus nette s’est produite entre le handicap modéré inférieur (GOSE 5), où la personne ne peut pas reprendre pleinement le travail ou la vie sociale, et le handicap sévère supérieur (GOSE 4), où la personne a besoin d’une aide régulière d’autrui. Cette baisse abrupte suggère que les médecins accordent une importance particulière au degré de dépendance vis‑à‑vis des aidants, même si la personne est éveillée et interagit.
Médecins versus patients et familles
Pour situer ces points de vue, les auteurs ont comparé leurs résultats à des études antérieures portant sur des volontaires en bonne santé, des personnes vivant avec un TCC grave et leurs aidants. Ces groupes antérieurs considéraient également le handicap profond comme très difficile, mais les patients et les familles avaient tendance à évaluer les états de handicap sévère plus positivement que les médecins. Ils percevaient souvent moins de différences entre plusieurs niveaux de handicap, peut‑être parce qu’ils s’étaient adaptés aux nouvelles limitations au fil du temps. Les volontaires en bonne santé, en revanche, ressemblaient davantage aux médecins, jugeant souvent les états les plus invalidants comme pire que la mort. Ces nouveaux résultats suggèrent que les médecins partagent peut‑être ce regard plus pessimiste et peuvent sous‑estimer à quel point certains issues sont acceptables pour les personnes qui y vivent réellement.
Ce que cela signifie pour les décisions en contexte réel
À l’hôpital, les choix concernant la poursuite ou l’arrêt des traitements de maintien de la vie après un TCC se prennent souvent sous une forte pression. Parce que les familles s’appuient largement sur les recommandations des médecins, les convictions privées des cliniciens au sujet du handicap peuvent déplacer l’équilibre en faveur ou contre des soins agressifs. Cette étude montre que, en moyenne, les médecins évaluent la vie avec un handicap modéré ou sévère moins favorablement que beaucoup de patients et d’aidants. Les auteurs soutiennent que reconnaître ces biais est essentiel pour une véritable prise de décision partagée. En discutant plus ouvertement des valeurs, en écoutant attentivement ce que les patients et les familles considèrent comme une vie digne d’être vécue, et en utilisant de meilleurs outils de prédiction, les cliniciens peuvent mieux aligner les plans de soins sur les objectifs et le sens de la dignité propres à chaque patient.
Citation: Weppner, J., Yim, I. & Martinez, M. A survey of physicians perceptions of disability outcomes after hypothetical traumatic brain injury. Sci Rep 16, 4978 (2026). https://doi.org/10.1038/s41598-026-35727-8
Mots-clés: traumatisme crânien, handicap, prise de décision médicale, qualité de vie, pronostic