Clear Sky Science · fr
La pravastatine associée à des CSMB intégrées dans un scellement fibrineux améliore la récupération dans la nécrose avasculaire stéroïde de la tête fémorale
Pourquoi la mort osseuse de la hanche compte
Lorsque des patients prennent des doses élevées de corticoïdes sur de longues périodes, un effet indésirable discret peut détruire progressivement la tête de l’articulation de la hanche, une affection appelée nécrose avasculaire de la tête fémorale. À mesure que l’apport sanguin faiblit, les cellules osseuses meurent, l’articulation s’effondre et de nombreux patients finissent par nécessiter une prothèse de hanche au milieu de la vie. Cette étude chez le lapin explore une façon de protéger et de reconstruire l’os endommagé en combinant un médicament courant contre le cholestérol et des cellules souches vivantes délivrées dans une colle biologique. 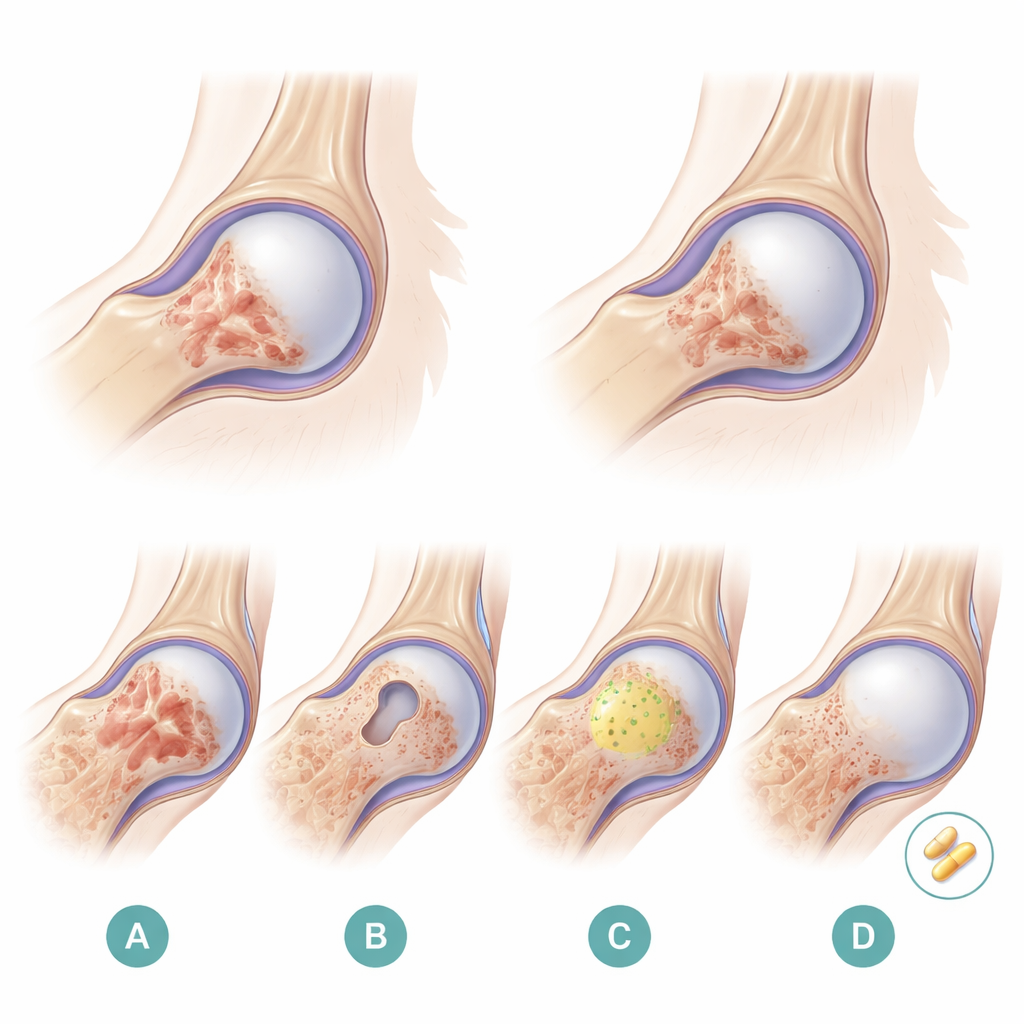
Le problème des stéroïdes pour les os de la hanche
Les médicaments stéroïdiens sont des outils puissants contre l’inflammation et les maladies auto‑immunes, mais ils perturbent aussi le métabolisme des lipides. Dans la tête fémorale — la « boule » arrondie au sommet du fémur — un excès de graisse peut obstruer de tout petits vaisseaux, augmenter la pression à l’intérieur de l’os et priver les cellules osseuses d’oxygène. Avec le temps, cela crée des zones d’os nécrosé qui fragilisent la structure et peuvent provoquer l’effondrement de la hanche. À un stade précoce, les chirurgiens pratiquent parfois un forage (décompression du noyau) pour soulager la pression et améliorer la perfusion, mais cette procédure, prise isolément, ne reconstruit souvent pas un os solide et sain.
Une stratégie de réparation en trois volets
Les chercheurs ont testé quatre options chez 48 lapins présentant des lésions précoces induites par des stéroïdes. Un groupe est resté témoin sans intervention. Un deuxième groupe n’a reçu que la décompression du noyau. Un troisième groupe a bénéficié de la décompression plus des cellules souches mésenchymateuses de moelle osseuse, des cellules polyvalentes capables de se différencier en cellules osseuses et en cellules formant des vaisseaux sanguins. Ces cellules ont été mélangées à un scellement fibrineux, une « colle » biologique chirurgicale qui forme un échafaudage souple en trois dimensions à l’intérieur du canal foré. Le quatrième groupe a reçu le même traitement de cellules souches dans la fibrine, plus des doses quotidiennes de pravastatine, une statine largement utilisée pour abaisser le cholestérol. L’équipe a suivi les taux lipidiques sanguins et examiné les hanches par IRM, inspection visuelle, lames au microscope et marquage du VEGF, un signal stimulant la néovascularisation.
Ce que les expériences ont révélé
Sur 12 semaines, les analyses sanguines ont montré que les lapins traités par pravastatine voyaient leurs taux de cholestérol et de triglycérides baisser régulièrement, tandis que ces taux augmentaient dans les autres groupes. L’imagerie et l’analyse tissulaire ont livré un constat analogue au sein de l’os. Chez les animaux non traités, les scans IRM devenaient plus chaotiques et montraient finalement l’effondrement de la tête fémorale. Au microscope, ces animaux présentaient de nombreux adipocytes gonflés, des travées osseuses amincies et fracturées, et de nombreuses lacunes vides où les cellules osseuses étaient mortes. La décompression seule n’a apporté qu’une amélioration modeste. L’ajout de cellules souches dans le scellement fibrineux a réduit l’étendue de l’os nécrosé et augmenté légèrement la formation osseuse. Les meilleurs résultats ont toutefois été observés dans le groupe ayant reçu à la fois la pravastatine et la greffe de cellules souches dans la colle. Leurs IRM montraient moins de bandes de signal anormales et pas d’effondrement ; leurs têtes fémorales conservaient une forme presque normale. Les lames au microscope révélaient moins de cellules graisseuses, des trabéculations osseuses plus épaisses et plus nombreuses, et beaucoup moins d’espaces vides. Le marquage du VEGF était également le plus marqué dans ce groupe, indiquant un réseau de nouveaux vaisseaux plus riche alimentant l’os en réparation. 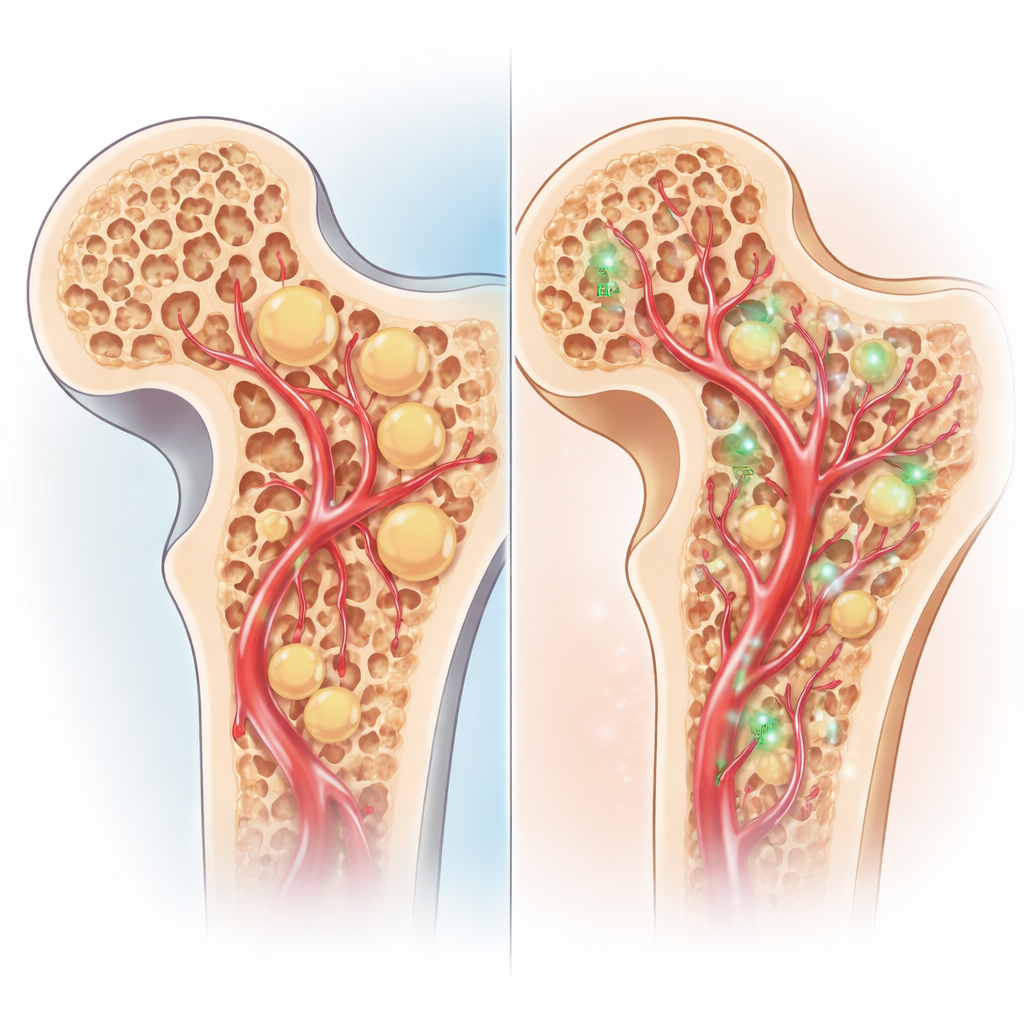
Comment la combinaison pourrait agir
Ce traitement en trois volets semble agir de l’intérieur vers l’extérieur. La pravastatine s’attaque au problème métabolique de fond en abaissant les lipides sanguins, ce qui peut réduire les bouchons graisseux et la pression dans les micro‑vaisseaux osseux. Parallèlement, la décompression du noyau ouvre un chemin pour une meilleure circulation et crée de l’espace pour du nouveau tissu. Dans cet espace, le scellement fibrineux retient les cellules souches comme une éponge, les empêchant d’être emportées et leur offrant une structure où croître. Ces cellules peuvent se différencier en ostéoblastes et aussi libérer des facteurs comme le VEGF qui attirent de nouveaux vaisseaux. Ensemble, ces effets remplacent un os graisseux et mourant par un tissu plus solide et mieux vascularisé, du moins dans ce modèle animal.
Ce que cela pourrait signifier pour les patients
Pour les personnes qui doivent utiliser des stéroïdes et qui courent le risque de nécrose de la hanche, l’étude suggère que combiner un médicament hypolipidé familier avec des cellules souches et une colle chirurgicale simple pourrait, un jour, retarder voire prévenir la nécessité d’une prothèse de hanche — si le traitement est initié suffisamment tôt. Les travaux ont été réalisés chez le lapin et n’ont duré que trois mois, donc des essais cliniques et des études à plus long terme restent nécessaires. Mais les résultats offrent un aperçu prometteur d’un avenir où les médecins non seulement soulagent la pression intra‑osseuse, mais corrigent aussi les troubles lipidiques et reconstruisent activement l’articulation à l’aide de cellules réparatrices vivantes.
Citation: Yang, Q., Yang, Y., Li, B. et al. Pravastatin combined with fibrin sealant-embedded BMSCs enhances recovery in steroid-induced avascular necrosis of the femoral head. Sci Rep 16, 5074 (2026). https://doi.org/10.1038/s41598-026-35663-7
Mots-clés: ostéonécrose de la hanche, effets secondaires des stéroïdes, thérapie par cellules souches, pravastatine, régénération osseuse