Clear Sky Science · fr
Perspectives moléculaires sur des isolats de Mycoplasma pneumoniae résistants aux macrolides provenant de cliniques externes à Téhéran, Iran
Pourquoi un germe de « pneumonie ambulante » est important
Beaucoup de gens associent la pneumonie à l’hôpital, mais un minuscule germe appelé Mycoplasma pneumoniae provoque souvent une forme plus bénigne, dite « pneumonie ambulante », chez des personnes par ailleurs en bonne santé. Les médecins le traitent habituellement avec une famille courante d’antibiotiques, les macrolides, comme l’azithromycine. Cette étude menée à Téhéran, en Iran, montre que ces médicaments échouent de plus en plus contre ce germe, et explique comment les chercheurs ont suivi l’essor de souches résistantes et ce que cela signifie pour les patients et la santé publique.
Suivre une infection pulmonaire tenace
Les chercheurs se sont intéressés à 270 adultes présentant une « pneumonie atypique » vus dans quatre cliniques externes de Téhéran. Ces patients présentaient typiquement une toux sèche, des douleurs thoraciques et des difficultés respiratoires, mais avaient moins souvent une forte fièvre ou des expectorations abondantes. Des tests de laboratoire ont confirmé une infection à Mycoplasma pneumoniae chez 54 d’entre eux. Comme ce microbe est dépourvu de paroi cellulaire, les antibiotiques utilisés pour les pneumonies bactériennes plus typiques sont inefficaces, si bien que les médecins comptent beaucoup sur les macrolides, surtout pour les cas communautaires traités hors de l’hôpital.
Des antibiotiques courants qui perdent de leur efficacité
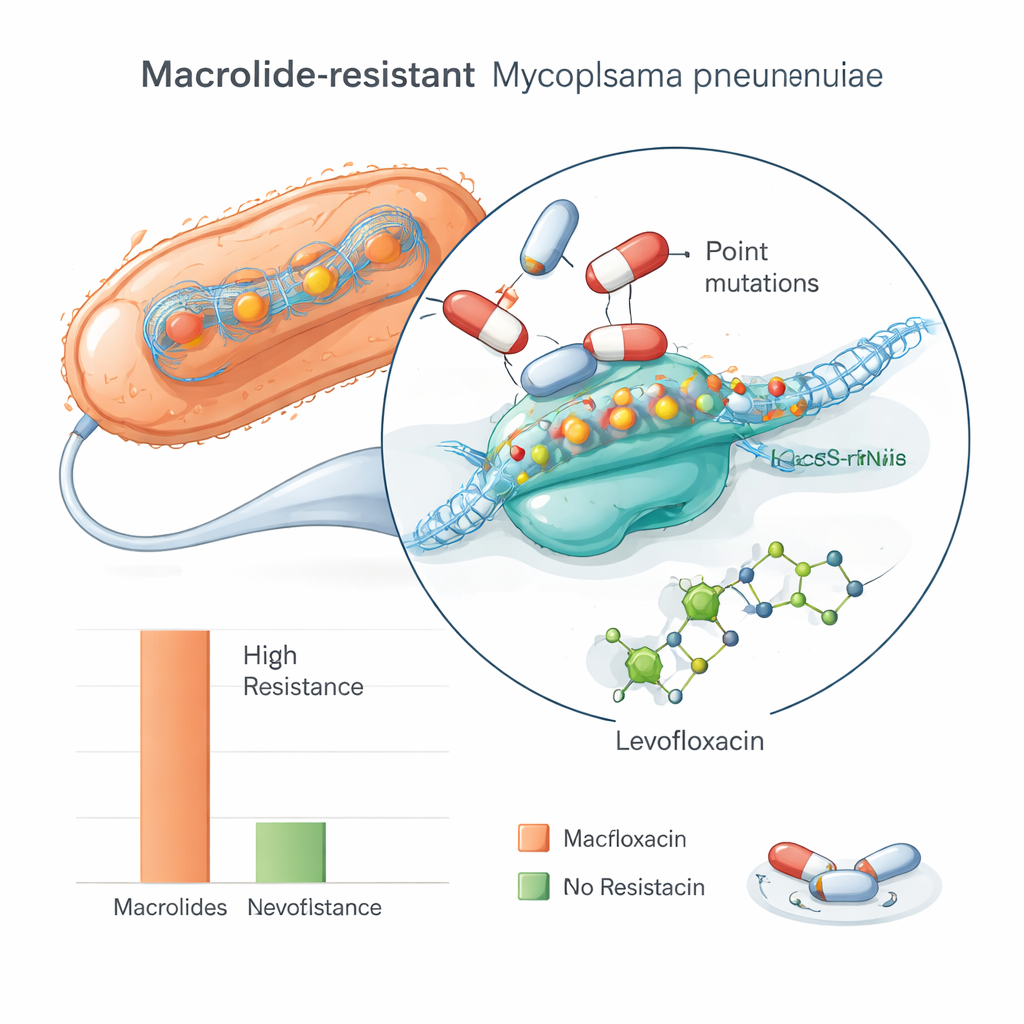
L’équipe a testé en laboratoire la capacité de plusieurs antibiotiques à inhiber la croissance de chaque échantillon de Mycoplasma. Les résultats sont frappants : environ 85 % des isolats étaient résistants à deux macrolides de première ligne, l’érythromycine et l’azithromycine, ce qui signifie qu’il fallait des concentrations très élevées pour les freiner. Certains échantillons présentaient une sensibilité réduite à d’autres médicaments, comme la tétracycline ou la clindamycine, mais ces proportions étaient beaucoup plus faibles. En revanche, tous les isolats restaient sensibles au lévofloxacine, un autre type d’antibiotique souvent réservé aux infections plus graves. En termes pratiques, ce schéma suggère que les médicaments habituellement prescrits en première intention peuvent échouer chez de nombreux patients iraniens, contraignant les médecins à recourir à des options de deuxième intention, plus toxiques et parfois limitées selon l’âge.
Indices fournis par l’« arbre généalogique » du germe
Pour comprendre comment ces souches résistantes se propageaient, les scientifiques ont utilisé une méthode de typage génétique appelée multilocus sequence typing. En lisant des segments de huit gènes dits « housekeeping », ils ont identifié huit types génétiques distincts parmi 20 échantillons résistants choisis au hasard. Un type, appelé ST3, représentait la moitié des isolats résistants, et la plupart appartenaient à une « famille » plus large de souches étroitement liées connue sous le nom de complexe clonale 1. Des arbres phylogénétiques et des diagrammes de réseau générés par ordinateur ont montré que les souches de Téhéran se répartissaient en trois principaux groupes, reflétant des schémas observés dans des pays d’Asie de l’Est où Mycoplasma résistant est devenu fréquent.
Relier les résultats locaux à un tableau mondial
Lorsque les données de Téhéran ont été comparées à une base de données mondiale en ligne des types de Mycoplasma, la même lignée ST3 est apparue comme dominante à l’échelle mondiale, en particulier parmi les souches résistantes. Cependant, l’Iran présentait une proportion relativement plus élevée de quelques autres types, comme ST2 et ST14, suggérant des variations régionales dans l’évolution et la propagation du germe. La plupart des symptômes cliniques ne permettaient pas de distinguer de manière fiable les infections résistantes des infections non résistantes, ce qui souligne que les médecins ne peuvent pas déduire la résistance à partir de l’apparence clinique ; ils ont besoin d’un bon accès aux tests de laboratoire et à des données locales actualisées.
Ce que cela signifie pour les patients et les médecins
Pour le grand public, le message est clair : un germe familier de « pneumonie ambulante » apprend à esquiver certains de nos antibiotiques les plus fiables dans des régions du monde, y compris en Iran. Cette étude montre que Mycoplasma pneumoniae résistant aux macrolides est déjà très courant à Téhéran et qu’il est dominé par quelques familles génétiques performantes, en particulier ST3. Alors qu’un autre médicament, le lévofloxacine, reste efficace en laboratoire, il ne peut pas être utilisé librement dans tous les groupes d’âge et doit être prescrit avec prudence. Les auteurs préconisent une surveillance continue de la génétique et de la sensibilité aux antibiotiques, ainsi qu’une utilisation plus prudente des antibiotiques, pour préserver les options thérapeutiques et ralentir la propagation de ces souches plus robustes.
Citation: Arfaatabar, M., Sadeghi, Y., Goodarzi, N.N. et al. Molecular insights into macrolide resistant Mycoplasma pneumoniae isolates from outpatient clinics in Tehran, Iran. Sci Rep 16, 7432 (2026). https://doi.org/10.1038/s41598-026-35614-2
Mots-clés: résistance aux antibiotiques, Mycoplasma pneumoniae, macrolides, pneumonie, typage moléculaire