Clear Sky Science · fr
L’obésité comme facteur prédictif de dyslipidémie athérogène chez les patients atteints de stéatose hépatique associée à une dysfonction métabolique
Pourquoi la graisse abdominale et la santé du foie comptent pour votre cœur
Beaucoup considèrent la stéatose hépatique comme un problème limité au foie, et l’obésité comme une simple question de poids. Cette étude réunit ces idées et pose une question cruciale : chez les personnes atteintes de stéatose hépatique associée à une dysfonction métabolique (MASLD, anciennement appelée maladie du foie gras non alcoolique), le surpoids rend‑il leurs lipides sanguins et leur glycémie plus dangereux pour le cœur — ou les patients maigres et obèses présentent‑ils le même risque ?
Une affection hépatique fréquente mais des risques cardiaques cachés
La MASLD est aujourd’hui l’un des problèmes hépatiques les plus répandus au monde, touchant environ un tiers des adultes. Des lipides s’accumulent dans les cellules du foie et, avec le temps, peuvent conduire à des cicatrices et même à un cancer du foie. Mais pour beaucoup de patients, la principale menace n’est pas l’insuffisance hépatique : c’est la maladie cardiovasculaire. Même les personnes atteintes de MASLD qui n’ont ni diabète ni obésité présentent des taux plus élevés d’artères obstruées et d’événements cardiovasculaires. Cela a conduit les chercheurs à se demander quelle part du danger provient de la maladie hépatique elle‑même et quelle part revient aux facteurs de risque classiques comme l’excès de poids. 
Examiner de plus près le poids, les lipides et la glycémie
Pour étudier cela, les chercheurs ont suivi 452 adultes âgés de 18 à 65 ans avec une MASLD confirmée par un examen hépatique non invasif appelé FibroScan. Tous les participants présentaient au moins un facteur de risque métabolique, comme un tour de taille élevé, une hypertension ou un profil lipidique anormal. L’équipe a réparti les personnes selon l’indice de masse corporelle (IMC) en catégories poids normal, surpoids et obésité. Après un jeûne nocturne, ils ont mesuré les lipides sanguins, la glycémie et l’insuline, et utilisé ces mesures pour calculer un ensemble « d’indices athérogènes » — des valeurs combinées qui reflètent le caractère nocif des profils de cholestérol et de triglycérides — ainsi que des marqueurs de la résistance à l’insuline.
Ce que le poids supplémentaire a, et n’a pas, modifié
Dans l’ensemble de l’échantillon, seulement 18 % des patients atteints de MASLD étaient maigres ; la majorité étaient en surpoids ou obèses, et l’IMC moyen se situait dans la fourchette d’obésité. À mesure que l’IMC augmentait, la résistance à l’insuline augmentait régulièrement et la sensibilité à l’insuline diminuait, montrant que l’organisme des patients plus lourds peinait davantage à gérer le glucose. Plusieurs indicateurs combinés du cholestérol se sont également aggravés avec l’IMC plus élevé, ce qui signifie que les patients obèses avaient tendance à présenter des profils lipidiques plus « athérogènes » associés aux lésions artérielles. Cependant, lorsque l’équipe a comparé les groupes en détail, elle a constaté que ces profils lipidiques à risque étaient nettement plus élevés seulement chez les patients obèses. Les individus en surpoids ne différaient pas beaucoup des patients de poids normal pour la plupart des indices. Certaines mesures spécifiques, comme l’indice triglycérides‑glycémie et l’indice athérogène du plasma, n’ont montré que des corrélations modestes avec l’IMC, ce qui suggère que le poids seul n’explique pas entièrement qui présente le profil lipidique le plus dangereux.
La répartition des graisses et la maladie hépatique complètent le tableau
La morphologie corporelle compte aussi. L’IMC était fortement lié au rapport tour de taille/taille, un indicateur de graisse abdominale que des travaux antérieurs ont associé au risque cardiaque dans la MASLD. Les résultats de l’étude soutiennent l’idée que la graisse centrale, la résistance à l’insuline et la stéatose hépatique agissent de concert pour produire un mélange néfaste de triglycérides élevés, de faible cholestérol HDL « protecteur » et de particules LDL petites et denses qui bouchent plus facilement les artères. Pourtant, certains patients maigres atteints de MASLD présentaient néanmoins des signes de dyslipidémie athérogène, ce qui souligne que tous les risques ne sont pas visibles sur la balance. D’autres facteurs — tels que la génétique, l’inflammation, l’alimentation et la fibrose hépatique — contribuent probablement à déterminer qui développe des profils lipidiques dangereux. 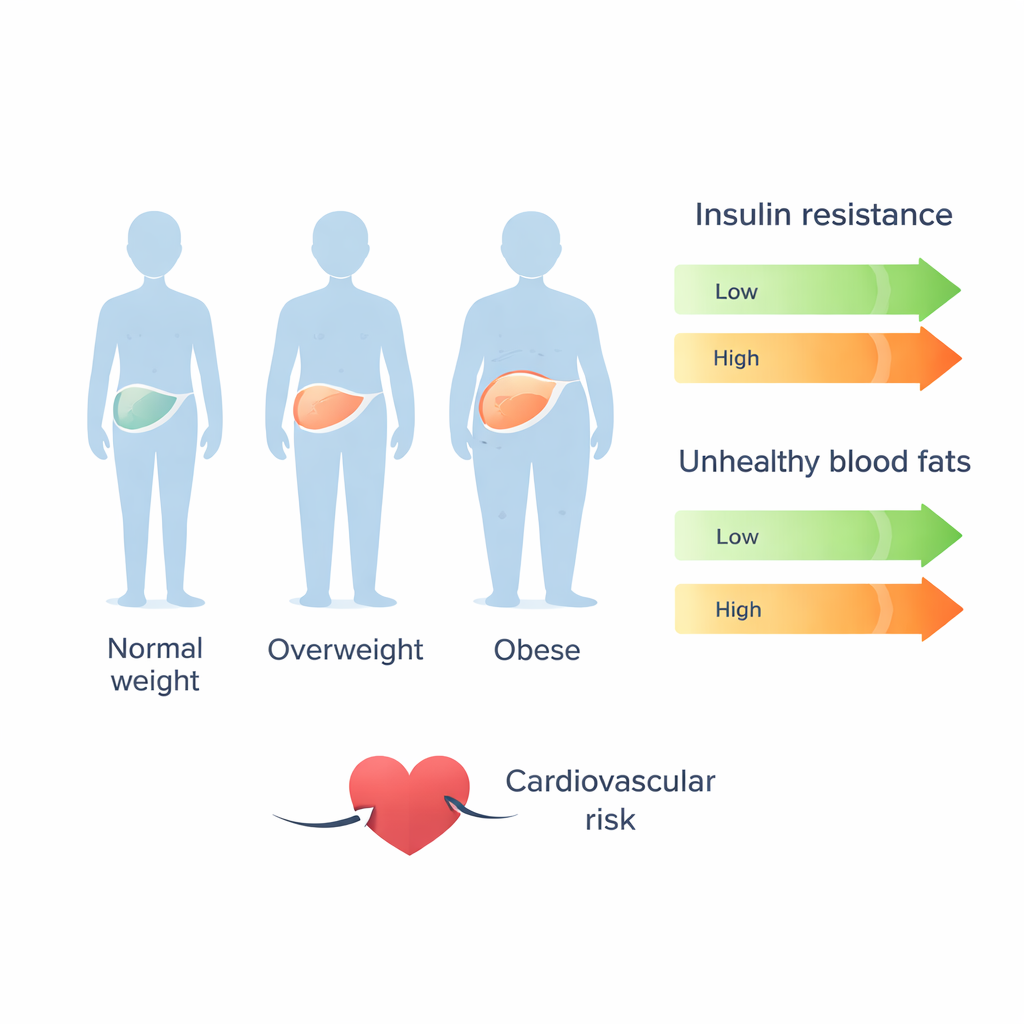
Ce que cela signifie pour les patients et la prise en charge
Les auteurs concluent que, chez les personnes atteintes de MASLD, l’obésité est fortement associée à une aggravation de la résistance à l’insuline et à des profils lipidiques plus nocifs, qui augmentent ensemble le risque cardiovasculaire. Néanmoins, comme certains patients maigres présentent aussi des modifications lipidiques préoccupantes, les médecins ne doivent pas se fier au seul poids pour évaluer le risque cardiaque dans la MASLD. L’étude appuie plutôt une approche plus complète combinant une surveillance attentive du cholestérol et de la glycémie avec des efforts pour réduire l’excès de poids, en particulier au niveau abdominal, et pour améliorer le mode de vie. Pour les patients, le message est que la prise en charge de la MASLD ne vise pas seulement à protéger le foie : c’est aussi une opportunité de diminuer le risque d’infarctus et d’accident vasculaire cérébral par le contrôle du poids, une alimentation plus saine, l’activité physique et un traitement médical approprié.
Citation: Fotros, D., Hekmatdoost, A. & Yari, Z. Obesity as a predictor of atherogenic dyslipidemia in patients with metabolic dysfunction associated steatotic liver disease. Sci Rep 16, 6209 (2026). https://doi.org/10.1038/s41598-026-35525-2
Mots-clés: stéatose hépatique, obésité, cholestérol, résistance à l’insuline, maladie cardiaque