Clear Sky Science · fr
La tuberculose pulmonaire antérieure aggrave la mortalité toutes causes confondues chez les patients AECOPD après la sortie
Pourquoi les cicatrices d’anciennes infections pulmonaires comptent encore
Beaucoup de personnes survivent à la tuberculose et vivent ensuite avec une bronchopneumopathie chronique obstructive (BPCO), une maladie chronique qui rend la respiration difficile. Cette étude pose une question simple mais cruciale pour ces patients et leurs médecins : les cicatrices pulmonaires laissées par une ancienne tuberculose rendent‑elles les exacerbations de BPCO futures plus mortelles, et si oui, les traitements inhalés modernes peuvent‑ils améliorer la survie sans réactiver la tuberculose ?
Un examen approfondi d’un groupe à haut risque
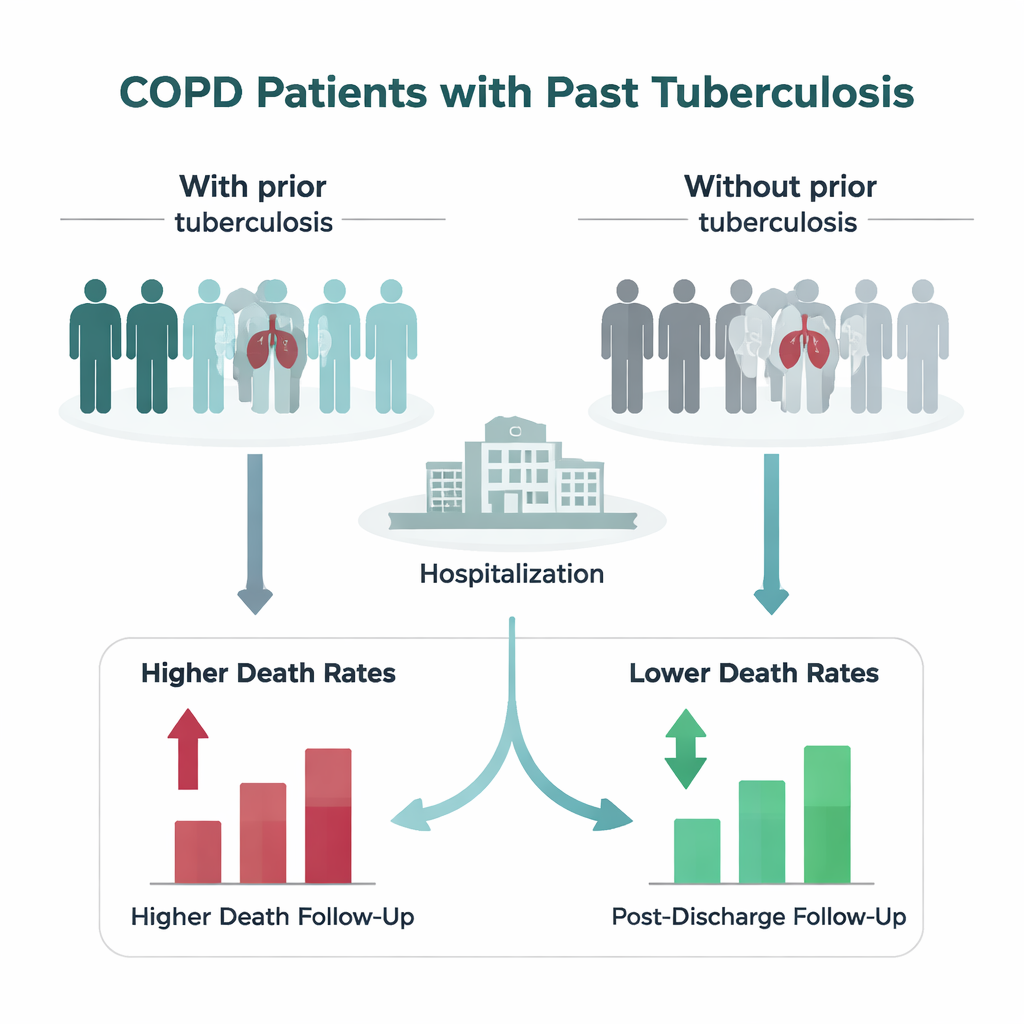
Les chercheurs ont suivi 740 personnes en Chine hospitalisées pour une aggravation soudaine de la BPCO, appelée exacerbation aiguë. Tous ces patients étaient gravement malades — suffisamment pour nécessiter une hospitalisation. Environ un patient sur trois (31,2 %) présentait des signes évidents de tuberculose pulmonaire antérieure à l’imagerie ou dans ses antécédents médicaux. L’équipe a comparé ceux avec et sans antécédent, en suivant les traitements reçus à l’hôpital, les médicaments utilisés après la sortie et la survie dans les mois et les années qui ont suivi.
Ancienne tuberculose, nouveau danger après la sortie
Pendant l’hospitalisation, les patients avec et sans tuberculose antérieure se ressemblaient étonnamment en termes de symptômes, d’analyses sanguines et de fonction pulmonaire. En fait, ceux ayant des antécédents de tuberculose étaient légèrement moins susceptibles d’arriver en insuffisance respiratoire, bien qu’ils restent un peu plus longtemps à l’hôpital. La vraie différence est apparue seulement après la sortie. En six mois, environ 13 % des patients avec antécédent de tuberculose étaient décédés, contre 5 % de ceux sans antécédent. Après un an, près d’un patient sur cinq avec antécédent de tuberculose était décédé contre environ un sur dix sans. Sur un suivi plus long, presque la moitié des patients avec une tuberculose antérieure sont décédés, contre un tiers de ceux sans. Même en tenant compte de l’âge, du sexe, du poids, de la fonction pulmonaire et d’autres facteurs, un antécédent de tuberculose restait un facteur indépendant associé à un risque de décès plus élevé.
Corticostéroïdes à court terme à l’hôpital : utiles, non nocifs
Les médecins administrent souvent des glucocorticoïdes (corticostéroïdes) lors des exacerbations de BPCO pour calmer l’inflammation des voies aériennes. Toutefois, les stéroïdes peuvent affaiblir les défenses immunitaires et, en théorie, augmenter le risque de réactivation de la tuberculose. Dans cette étude, les patients avec antécédent de tuberculose qui étaient plus malades à l’admission étaient plus susceptibles de recevoir des stéroïdes à l’hôpital. Malgré un état initial plus sévère, leurs chances de décès après la sortie étaient similaires à celles des patients n’ayant pas reçu de stéroïdes, et le taux de tuberculose nouvelle ou récurrente n’était pas plus élevé. Cela suggère que des cures courtes de stéroïdes pendant une crise sévère de BPCO peuvent être utilisées en toute sécurité chez des patients présentant des cicatrices de tuberculose ancienne lorsqu’elles sont nettement nécessaires.
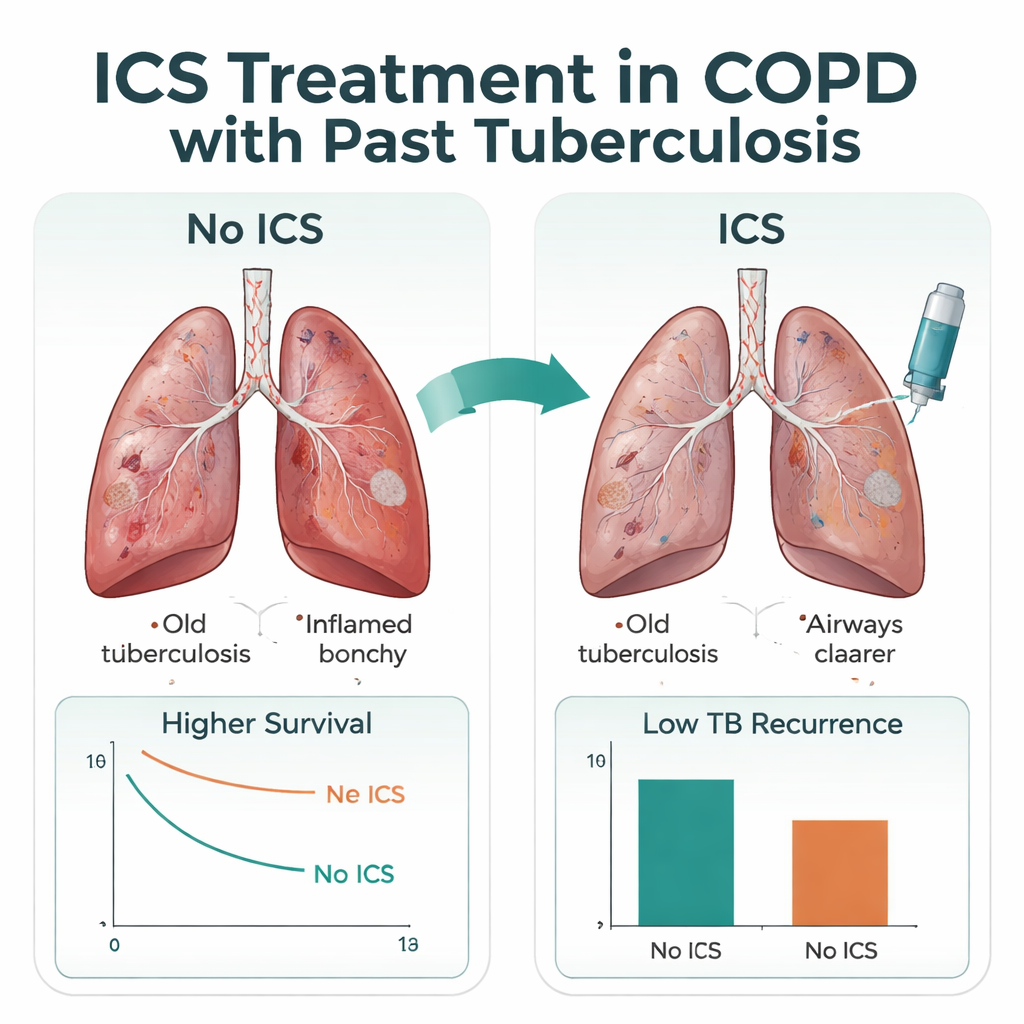
Inhalateurs quotidiens et survie à long terme
L’équipe a également examiné les corticostéroïdes inhalés (CSI) — des stéroïdes délivrés directement dans les poumons par inhalateur et utilisés à long terme pour prévenir de nouvelles exacerbations. Les recommandations sont prudentes quant au démarrage d’un CSI chez les personnes ayant des antécédents d’infections mycobactériennes, y compris la tuberculose, en raison des préoccupations liées au risque infectieux. Pourtant, dans ce groupe réel de patients à haut risque, ceux avec antécédent de tuberculose qui ont utilisé un CSI pendant la phase stable avaient en fait une meilleure survie que ceux qui n’en ont pas utilisé. Leurs taux de mortalité à six mois, un an et à long terme étaient tous significativement plus faibles, malgré un état initial plus sévère, plus d’exacerbations antérieures et une distance de marche moindre. Fait important, la tuberculose ne réapparaissait pas plus souvent chez les utilisateurs de CSI que chez les non‑utilisateurs. Le bénéfice en termes de survie était le plus marqué chez les sous‑groupes présentant des symptômes et des limitations plus sévères, en particulier les patients ayant un score de 20 ou plus au COPD Assessment Test — un questionnaire qui mesure l’impact quotidien sur la respiration et l’activité.
Ce que cela signifie pour les patients et les médecins
Pour les personnes vivant avec une BPCO et des cicatrices de tuberculose ancienne, cette étude délivre deux messages clairs. Premièrement, des antécédents de tuberculose ne sont pas qu’une marque à l’imagerie — ils signalent un risque accru de décès après une exacerbation sévère de BPCO, et ces patients nécessitent un suivi rapproché et une planification à long terme soigneuse. Deuxièmement, tant le traitement stéroïdien à court terme à l’hôpital que la thérapie par corticostéroïdes inhalés bien choisie par la suite peuvent non seulement être sûrs mais prolonger la vie chez des patients sélectionnés, sans augmenter de façon évidente la récurrence de la tuberculose. Bien que des essais contrôlés plus larges soient nécessaires, en particulier pour déterminer quels médicaments et quelles doses sont les mieux adaptés, les résultats soutiennent une utilisation plus confiante et individualisée des traitements par stéroïdes chez les patients BPCO qui portent également l’héritage d’une tuberculose passée.
Citation: Xiong, R., Zhao, Z., Cui, Y. et al. Prior pulmonary tuberculosis deteriorated all-cause mortality in AECOPD patients after discharge. Sci Rep 16, 4970 (2026). https://doi.org/10.1038/s41598-026-35523-4
Mots-clés: BPCO, tuberculose, corticostéroïdes inhalés, maladie pulmonaire, médecine respiratoire