Clear Sky Science · fr
Le lymphome non hodgkinien des cellules B associé aux virus de l’hépatite implique une régulation épigénétique et médiée par l’ARN déréglée et une transcription altérée des snoRNA
Pourquoi les virus du foie comptent pour le système immunitaire
Les virus de l’hépatite B et D sont surtout connus pour endommager le foie, mais des preuves croissantes suggèrent qu’ils peuvent aussi contribuer au déclenchement de certains cancers du sang. Cette étude examine comment une infection chronique par ces virus pourrait modifier le comportement des cellules B — des acteurs clés de notre système immunitaire — de façon à augmenter le risque de lymphome non hodgkinien à cellules B, un ensemble de cancers issus de ces cellules.
Suivre des patients là où les infections sont courantes
Pour étudier ces liens, les chercheurs ont analysé des patients en Mongolie, un pays présentant certains des taux mondiaux les plus élevés d’hépatite B et D chroniques. Ils ont prélevé des échantillons de sang dans cinq groupes : des personnes porteuses de l’hépatite B seule, des personnes porteuses des hépatites B et D, des patients ayant à la fois l’infection et un lymphome des cellules B, des patients atteints de lymphome sans infection virale, et des volontaires sains. À partir de ces échantillons, ils ont isolé les cellules B périphériques — les cellules B circulantes — et utilisé le séquençage de l’ARN pour lire quels gènes étaient activés ou réprimés dans chaque groupe.
Des cellules immunitaires qui semblent mises au repos
En comparant les profils d’activité génique, l’équipe a constaté que les cellules B de patients chroniquement infectés portaient une signature d’amortissement immunitaire généralisé. Par rapport aux cellules B de personnes saines et à celles de patients lymphomateux sans infection, les cellules B des patients infectés présentaient une activité réduite dans des réseaux géniques liés à l’activation immunitaire et à la réponse aux signaux inflammatoires. Des analyses des régulateurs en amont ont suggéré que des stimulateurs immunitaires importants, tels que certaines cytokines clés et les voies du récepteur des cellules B, étaient effectivement bridés, tandis que plusieurs molécules inhibitrices de ces voies de signalisation étaient plus actives. Dans l’ensemble, les données dressent le portrait de cellules B moins réactives et plus supprimées lors d’une infection hépatique de longue durée.
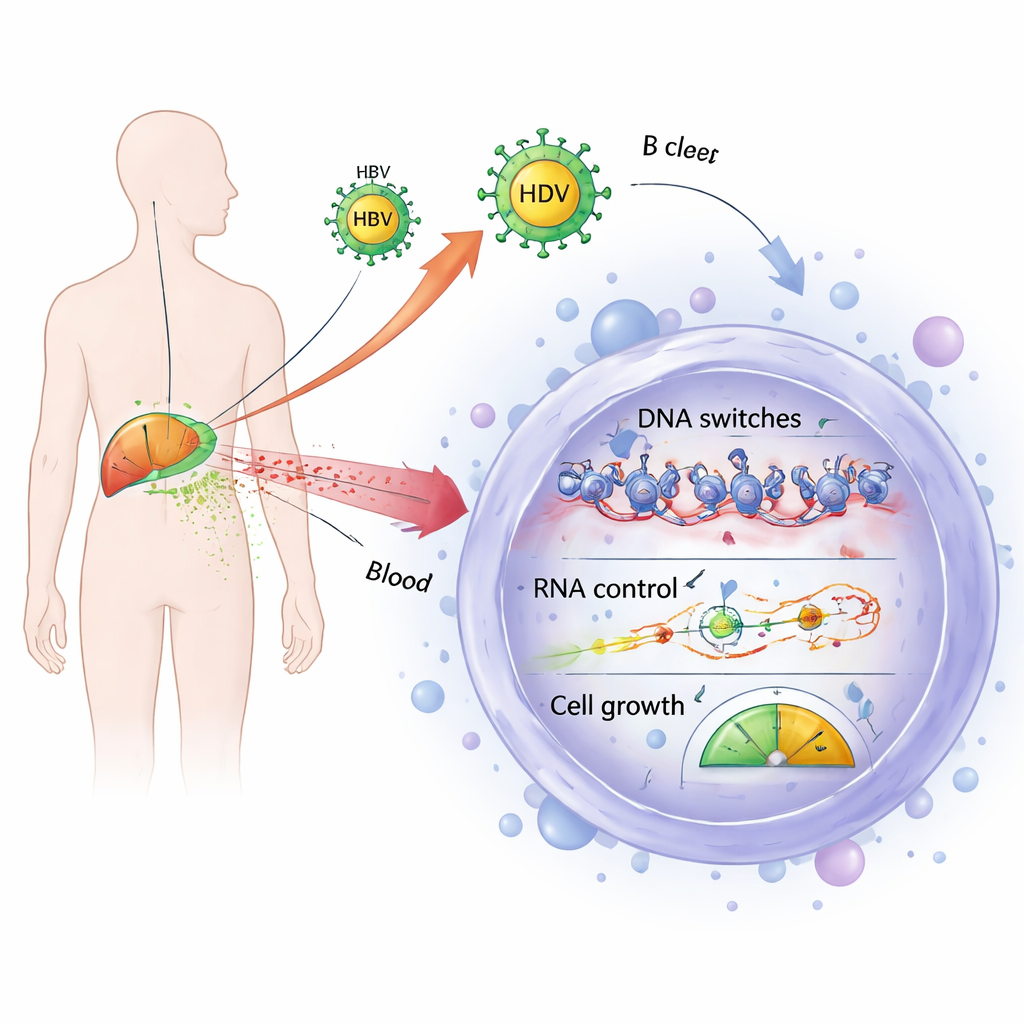
Problèmes de contrôle génétique communs aux cellules B infectées et cancéreuses
Les chercheurs se sont ensuite concentrés sur les gènes systématiquement plus actifs dans tous les groupes malades — patients infectés et patients lymphomateux — par rapport aux donneurs sains. Ils ont identifié 185 gènes de ce type et constaté que beaucoup participent au contrôle de la façon dont l’ADN est empaqueté et lu (régulation épigénétique) et à la manière dont les messages ARN sont traités et silencés. Cela comprenait plusieurs composants des complexes de remodelage de la chromatine et des enzymes qui ajoutent ou enlèvent des marques chimiques sur les histones, modulant ainsi l’accès aux gènes. On y trouvait aussi des acteurs clés de la machinerie utilisée par les microARN pour réprimer des cibles. Comme le développement normal des cellules B dépend d’un contrôle précis de ces systèmes, leur surexpression dans les lymphomes associés aux virus comme dans les lymphomes non liés aux virus suggère une voie commune par laquelle les cellules B peuvent être poussées vers la transformation maligne.
Augmentations inhabituelles de petits ARN dans les cellules B infectées
Une des découvertes les plus marquantes était spécifique aux patients infectés : une augmentation généralisée des petits ARN nucléolaires, ou snoRNA, dans leurs cellules B. Ces minuscules molécules d’ARN résident généralement dans le nucléole de la cellule, où elles aident à modifier l’ARN ribosomique et à assembler les ribosomes, les usines de fabrication des protéines. Dans les infections par les hépatites B et D, on sait que ces virus détournent les fonctions nucléolaires pour soutenir leur propre réplication. Ici, l’équipe a identifié 69 snoRNA distincts dont l’activité était modifiée, principalement augmentée dans les cellules B infectées, en particulier chez les patients atteints d’hépatite B seule. Beaucoup de ces snoRNA ont déjà été associés à des cancers d’autres organes, agissant parfois comme oncogènes ou suppresseurs de tumeur, et certains peuvent modifier directement la stabilité ou la traduction d’ARNm spécifiques.
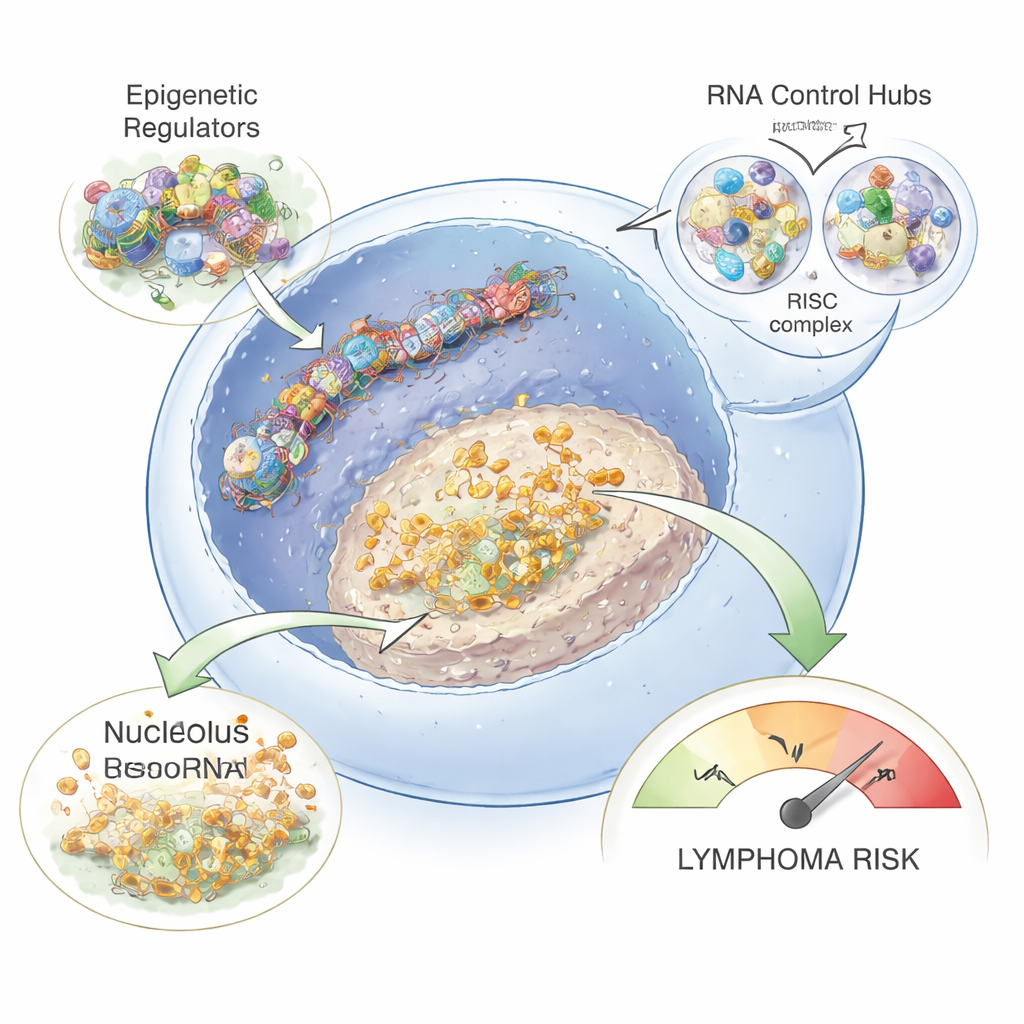
Comment ces changements pourraient conduire au lymphome
En corrélant les niveaux de snoRNA avec d’autres gènes, l’étude a montré que les snoRNA surexprimés avaient tendance à évoluer de concert avec des gènes impliqués dans la production de ribosomes et les complexes ribonucléoprotéiques. Cela suggère qu’une infection hépatique chronique peut reconfigurer subtilement la façon dont les cellules B fabriquent leurs ribosomes et traitent l’ARN, modifiant potentiellement les protéines produites et leurs quantités. Combinées à la surexcitation des systèmes de contrôle épigénétique et des microARN, ces modifications pourraient créer un terrain propice aux mutations et aux signaux de croissance mal régulés qui finissent par pousser les cellules B vers le lymphome. Bien que le travail ne prouve pas encore l’infection directe de chaque cellule B, les auteurs ont détecté du matériel génétique de l’hépatite B dans les cellules B d’au moins un patient, soutenant l’idée que les virus peuvent infecter ces cellules et provoquer directement certaines des modifications observées.
Ce que cela signifie pour les patients et les traitements futurs
Pour les non-spécialistes, le message clé est que les virus hépatiques peuvent influencer le risque de cancer bien au-delà du foie en remodelant subtilement la façon dont les cellules immunitaires lisent leur ADN et construisent leur machinerie interne. L’étude met en évidence trois suspects interdépendants — les régulateurs épigénétiques, les complexes de silencement ARN et les snoRNA — qui semblent perturbés à la fois dans les cellules B infectées et cancéreuses. Ces voies pourraient éventuellement fournir de nouveaux biomarqueurs pour repérer les patients à risque accru de lymphome et de nouvelles cibles thérapeutiques actives dans les formes liées ou non aux virus de la maladie. Pour l’instant, les résultats renforcent l’argument en faveur de la prévention et du traitement de l’hépatite B et D chroniques non seulement pour protéger le foie, mais aussi pour préserver le système immunitaire contre des modifications favorisant le cancer à long terme.
Citation: Henning, A.N., Budeebazar, M., Boldbaatar, D. et al. Hepatitis virus-associated B cell non-Hodgkin’s lymphoma involves dysregulated epigenetic and RNA-mediated regulatory gene expression and altered snoRNA transcription. Sci Rep 16, 5003 (2026). https://doi.org/10.1038/s41598-026-35041-3
Mots-clés: hépatite B, hépatite D, lymphome des cellules B, régulation épigénétique, snoRNA