Clear Sky Science · fr
Prévalence de la tuberculose résistante aux médicaments et facteurs associés chez des patients tuberculeux au centre de santé de Wolkite dans le centre de l'Éthiopie
Pourquoi la résistance aux médicaments contre la tuberculose importe
La tuberculose, ou TB, est une infection pulmonaire ancienne qui tue encore plus d’un million de personnes chaque année. Elle se traite habituellement par des antibiotiques, mais lorsque le germe devient résistant à ces médicaments, le traitement devient plus long, plus coûteux et beaucoup moins sûr. Cette étude réalisée au centre de santé de Wolkite, dans le centre de l’Éthiopie, examine de près la fréquence de la TB résistante aux médicaments dans une zone rurale et qui sont les personnes les plus susceptibles de la développer, offrant des indices pouvant aider à protéger les communautés locales et le reste du monde.
Un examen approfondi d’une clinique éthiopienne
Le centre de santé de Wolkite dessert une population majoritairement rurale située à environ 160 kilomètres de la capitale éthiopienne, Addis-Abeba. Les chercheurs ont passé en revue trois ans de dossiers patients, du début 2021 à la fin 2023, en se concentrant sur les personnes dont le diagnostic de TB avait été confirmé par un test ADN rapide appelé Xpert MTB/RIF. Ce test détecte non seulement les bactéries de la TB, mais indique aussi si le germe est résistant à la rifampicine, l’un des antituberculeux de première ligne les plus importants. En examinant l’âge, le sexe, le lieu de résidence, le statut VIH, le type de TB et les antécédents de TB, l’équipe a cherché à identifier quels patients avaient le plus de risque de porter des souches résistantes.
Quelle était la fréquence de la TB résistante ?
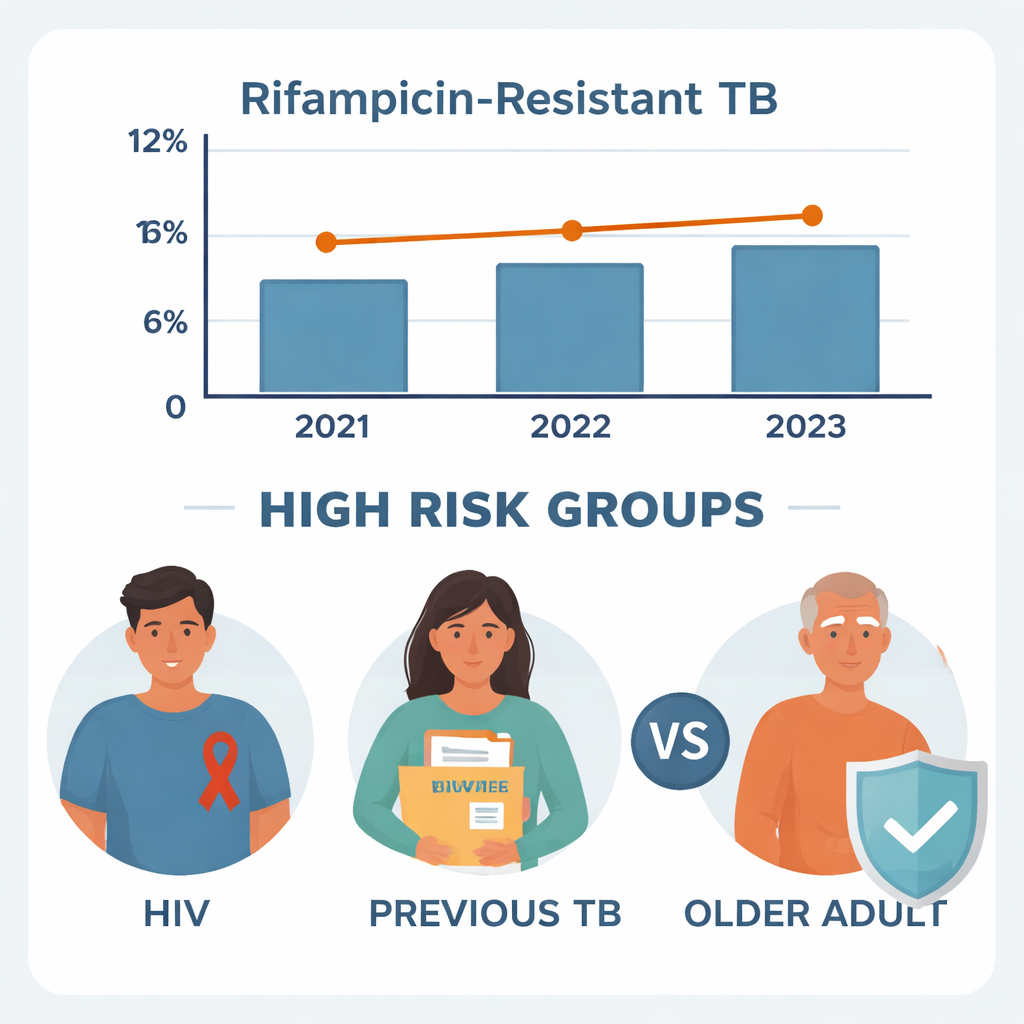
Parmi 1 600 personnes testées pour suspicion de TB, 470 étaient atteintes de la maladie, et 452 disposaient de dossiers complets pouvant être étudiés en détail. Sur ces 452 patients tuberculeux, 47 — soit environ une personne sur dix — présentaient une TB résistante à la rifampicine. Ce niveau de résistance est semblable à ce qui a été rapporté dans d’autres régions d’Éthiopie, ce qui suggère que le problème n’est pas limité aux grandes villes. En examinant chaque année séparément, les taux de résistance sont restés assez stables : environ 10,2 % en 2021, 8,7 % en 2022 et 12,2 % en 2023. Un test statistique a montré que ces petites variations étaient probablement dues au hasard plutôt qu’à une tendance réelle à la hausse ou à la baisse.
Les antécédents de maladie et le VIH augmentent fortement le risque
Le signe d’alerte le plus net pour la TB résistante était un épisode antérieur de la maladie. Environ 28 % des patients avaient déjà été traités pour la TB à un moment donné. Parmi eux, près d’un quart (24,4 %) présentaient désormais une TB résistante à la rifampicine, contre seulement 4,9 % des personnes atteintes de TB pour la première fois. Après prise en compte d’autres facteurs, les personnes ayant des antécédents de TB étaient environ cinq fois plus susceptibles d’avoir des germes résistants. Ce schéma soutient une inquiétude fréquente : si le traitement antérieur a été incomplet, interrompu ou mal encadré, les bactéries survivantes peuvent avoir évolué pour résister aux traitements standards, rendant les infections futures beaucoup plus difficiles à guérir.
Le double fardeau de la TB et du VIH
L’infection par le VIH est également apparue comme un puissant moteur de la résistance. Environ un patient tuberculeux sur quatre à Wolkite vivait avec le VIH. Dans ce groupe, plus d’un patient sur cinq présentait une TB résistante à la rifampicine, contre moins d’un sur quatorze parmi les patients séronégatifs. Dans l’analyse finale, les patients séropositifs étaient environ six à sept fois plus susceptibles d’avoir une TB résistante. Les médecins suspectent plusieurs causes : le VIH affaiblit le système immunitaire, peut interférer avec l’absorption des médicaments antituberculeux et nécessite souvent des associations médicamenteuses complexes qui peuvent être difficiles à tolérer ou à compléter. Tout cela facilite l’émergence et la diffusion de souches résistantes de TB.
Différences liées à l’âge et leurs implications possibles
L’âge a également joué un rôle, mais de façon surprenante. La plus grande part des patients était constituée de jeunes adultes âgés de 18 à 34 ans, pourtant ce groupe présentait la proportion la plus faible de cas résistants à la rifampicine. Comparés aux patients de plus de 65 ans, les jeunes adultes avaient environ 95 % de risque en moins de présenter une TB résistante. Les adultes d’âge moyen se situaient entre les deux. Les personnes âgées peuvent avoir des défenses immunitaires plus faibles, davantage de comorbidités et une probabilité plus élevée d’avoir été traitées pour la TB par le passé, autant de facteurs pouvant contribuer à la résistance. Ces résultats suggèrent qu’une attention supplémentaire peut être nécessaire pour les patients âgés, notamment un suivi rigoureux et un soutien pour terminer chaque dose de médicament.
Ce que cela signifie pour les patients et les communautés
Globalement, l’étude montre que la TB résistante aux médicaments est déjà bien implantée dans ce contexte rural éthiopien et ne décline pas encore. Les personnes ayant déjà eu la TB, celles vivant avec le VIH et les personnes âgées courent le plus grand risque de rencontrer des souches qui ne répondent plus au traitement standard. Pour les patients, cela signifie qu’il est vital de respecter scrupuleusement la totalité du traitement antituberculeux dès la première fois. Pour les systèmes de santé, cela indique la nécessité d’un suivi renforcé, d’une meilleure intégration des services VIH et TB et d’un soutien spécifique aux groupes à haut risque. En ciblant les ressources là où elles sont le plus nécessaires, des communautés comme Wolkite peuvent ralentir la propagation de la TB résistante aux médicaments et contribuer à préserver l’efficacité des traitements salvateurs pour les générations futures.
Citation: Simieneh, A., Dereje, R., Misganaw, T. et al. Prevalence of drug resistant tuberculosis and its associated factors among tuberculosis patients at wolkite health center in central Ethiopia. Sci Rep 16, 4888 (2026). https://doi.org/10.1038/s41598-026-34986-9
Mots-clés: tuberculose, tuberculose résistante aux médicaments, Éthiopie, coïnfection VIH, santé publique