Clear Sky Science · fr
Premiers indicateurs du résultat fonctionnel après thrombectomie pour occlusions MCA-M2
Pourquoi cette étude sur l’AVC est importante
Lorsqu’une personne fait un AVC, les proches et les médecins veulent savoir en urgence : le patient pourra-t-il retrouver une vie autonome, et à quel délai peut-on l’établir ? Cette étude porte sur un type précis d’AVC localisé dans une artère cérébrale plus petite et interroge si un test simple au chevet, réalisé seulement 24 heures après une procédure d’extraction du caillot, peut prédire de manière fiable la capacité fonctionnelle des patients trois mois plus tard.
Un regard détaillé sur une artère cérébrale plus petite
La plupart des titres sur le traitement des AVC concernent les grosses artères cérébrales principales. Pourtant, jusqu’à 40 % des AVC surviennent en réalité dans des branches de taille moyenne ou petite. Cet article se concentre sur les occlusions du segment M2 de l’artère cérébrale moyenne, une branche relativement petite mais importante qui irrigue des zones cruciales pour le mouvement et le langage. Les médecins ont recours de plus en plus à la thrombectomie mécanique — introduire un dispositif dans les vaisseaux cérébraux pour extraire le caillot — pour ces AVC, même si les grands essais cliniques n’ont pas clairement démontré que cette approche est toujours supérieure aux meilleurs traitements médicaux seuls. Comprendre quels signaux précoces indiquent qu’un patient est sur la voie de la récupération pourrait aider à préciser quand la thrombectomie est réellement bénéfique pour ces occlusions plus distales. 
Comment les chercheurs ont testé les signes précoces
L’équipe a analysé 1 268 adultes du registre allemand des AVC ayant eu une occlusion isolée de M2 traitée par thrombectomie entre 2015 et 2021. Ils se sont concentrés sur l’échelle NIHSS (National Institutes of Health Stroke Scale), un examen standard qui évalue la gravité de l’AVC en fonction du langage, des mouvements et d’autres fonctions. Les médecins ont enregistré le score NIHSS à l’arrivée à l’hôpital puis de nouveau 24 heures après le traitement. Les chercheurs ont ensuite comparé ces scores précoces, ainsi que plusieurs définitions « d’amélioration neurologique précoce », avec l’indépendance des patients à 90 jours, mesurée par l’échelle de handicap couramment utilisée, la modified Rankin Scale. Un « bon » résultat signifiait pouvoir marcher et gérer la plupart des activités quotidiennes avec au plus une aide légère ; un résultat « excellent » signifiait en pratique aucune incapacité significative.
Vingt-quatre heures qui racontent une histoire à long terme
Parmi toutes les mesures précoces testées, le meilleur prédicteur unique du devenir des patients à trois mois était le score NIHSS à 24 heures. Les patients dont le score était de 8 ou moins à ce moment-là avaient une forte probabilité d’obtenir un bon résultat fonctionnel à 90 jours, et ceux à 7 ou moins étaient les plus susceptibles d’atteindre un résultat excellent. Statistiquement, ce score à 24 heures surpassait à la fois le score à l’admission et des mesures plus complexes basées sur l’évolution du score après le traitement. Environ 45 % des patients de l’étude vivaient de façon autonome à trois mois, et le score à 24 heures a capté ce futur de manière assez fidèle, faisant écho à des résultats antérieurs observés dans les AVC des grosses artères et suggérant que la même règle simple s’applique dans ce contexte de vaisseaux plus distaux.
Quand le score précoce se trompe
Cependant, l’examen à 24 heures n’était pas infaillible. Environ 30 % des patients qui semblaient prometteurs à 24 heures (score ≤ 8) ont néanmoins fini avec un handicap significatif à trois mois, et le décalage était encore plus important pour la catégorie plus stricte d’« excellent résultat ». L’étude a exploré pourquoi cela se produit. L’âge avancé, une moindre autonomie avant l’AVC, le besoin de plus de tentatives avec l’appareil pour retirer le caillot, et le diabète augmentaient la probabilité qu’un patient se dégrade après un début encourageant à 24 heures. Ces facteurs peuvent refléter des vaisseaux plus fragiles, un risque plus élevé de complications, ou une lésion cérébrale en cours que le score précoce ne peut pas encore détecter. 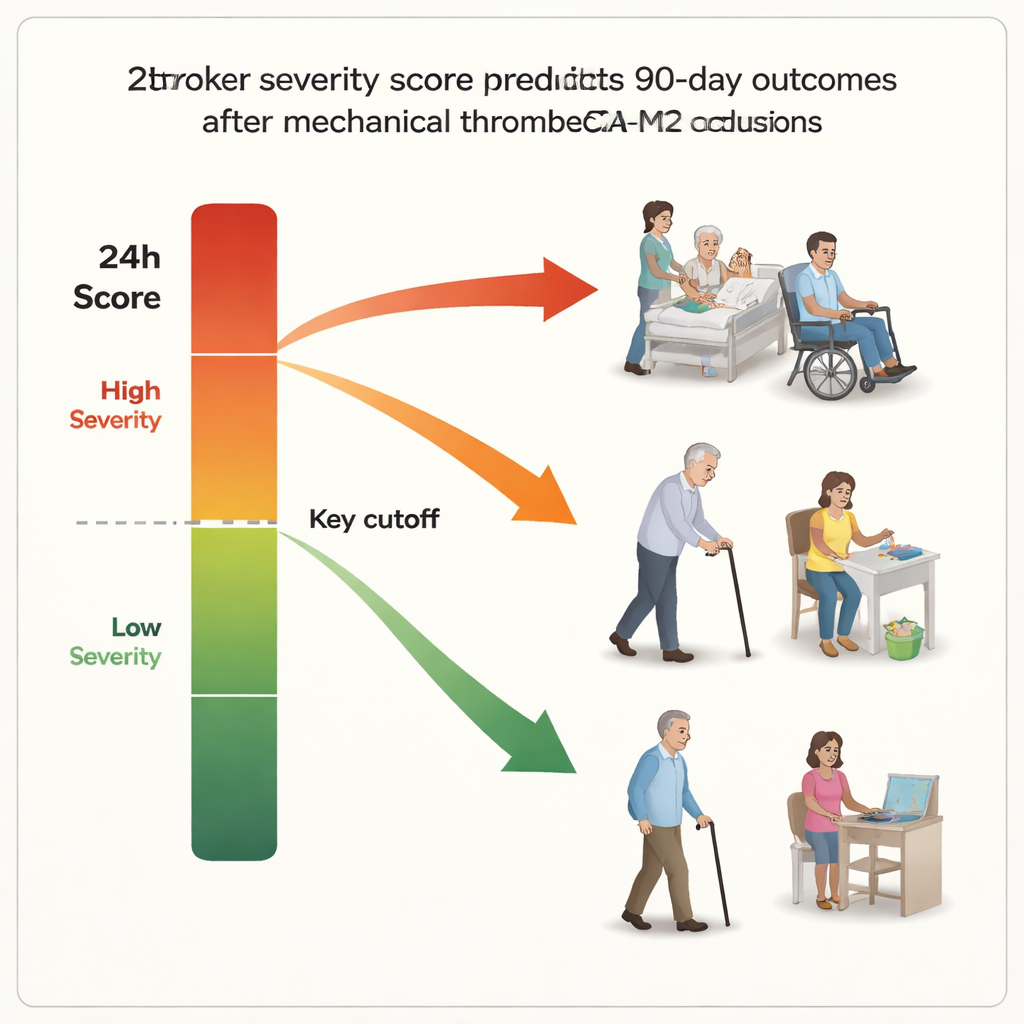
Ce que cela signifie pour les patients et leurs familles
Pour les personnes atteintes de ce type d’AVC, le message est double. Premièrement, un examen neurologique attentif 24 heures après la thrombectomie fournit un instantané puissant et facile à utiliser de la probabilité de récupération, offrant aux médecins et aux familles une base solide pour la planification précoce et la rééducation. Si le score est de 8 ou moins, les chances de retrouver une autonomie sont généralement bonnes ; si le score est plus élevé, un soutien plus intensif peut être nécessaire. Deuxièmement, l’âge, un handicap antérieur et des affections comme le diabète peuvent tempérer l’optimisme qu’un bon score précoce pourrait laisser présager. Autrement dit, le test à 24 heures est un guide précoce fiable mais pas une boule de cristal : le résultat à long terme dépend encore de l’état de santé général, de la qualité des soins de récupération et des événements survenant dans les semaines suivant l’AVC.
Citation: Kniep, H.C., Meyer, L., Broocks, G. et al. Early surrogates of functional outcome after thrombectomy for MCA-M2 occlusions. Sci Rep 16, 6662 (2026). https://doi.org/10.1038/s41598-025-34777-8
Mots-clés: AVC, thrombectomie, occlusion M2, pronostic, NIHSS