Clear Sky Science · fr
Les neuropeptides neurotensine et substance P accélèrent la cicatrisation des plaies diabétiques en modulant l’immunité et le microbiome cutané
Pourquoi les plaies à cicatrisation lente sont importantes
Pour de nombreuses personnes atteintes de diabète, une petite ampoule ou une coupure au pied peut se transformer en une plaie tenace et dangereuse qui refuse de se refermer. Ces lésions chroniques, appelées ulcères du pied diabétique, sont une cause majeure d’infection et d’amputation. La nouvelle étude examine si de minuscules molécules d’origine nerveuse appliquées directement sur la peau peuvent aider ces plaies à guérir plus rapidement, non pas en tuant les germes comme un antibiotique, mais en calmant une inflammation excessive et en réorientant en douceur les bactéries résidentes de la peau vers un équilibre plus sain.
Deux petits messagers sur la peau
Les chercheurs se sont concentrés sur deux messagers naturels nommés neurotensine et substance P. Ces molécules sont produites par des cellules nerveuses et sont déjà connues pour influencer le flux sanguin, la réparation tissulaire et les réponses immunitaires. Dans le diabète, leurs niveaux dans la peau ont tendance à diminuer, au même rythme que la cicatrisation se détériore. Pour tester si leur remplacement pouvait aider, l’équipe a créé de petites plaies transmurales sur le dos de souris saines et diabétiques. Chaque jour, ils ont appliqué directement sur les plaies une solution saline simple, de la neurotensine ou de la substance P et ont suivi attentivement la vitesse de fermeture de la peau sur dix jours, tout en examinant les cellules immunitaires et les bactéries cutanées.
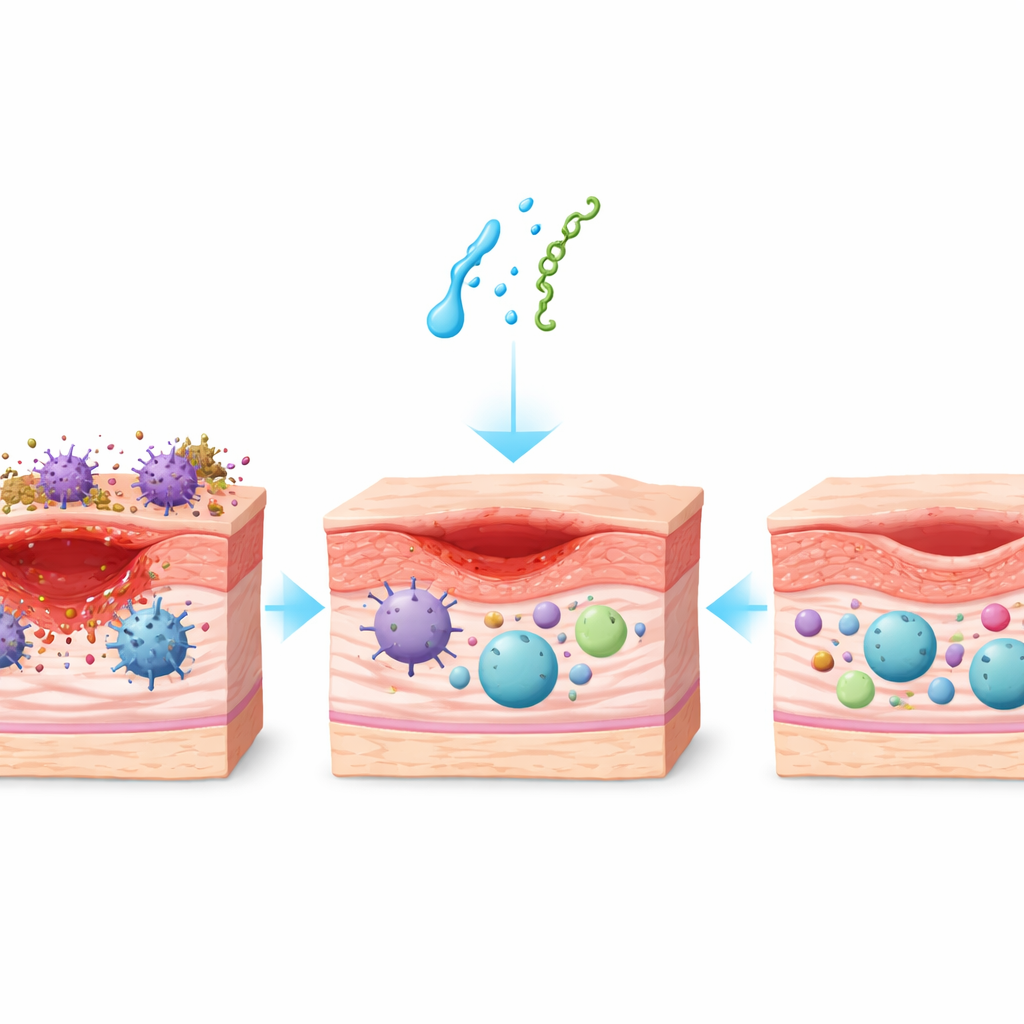
Une fermeture plus rapide des plaies tenaces
Comme prévu, les souris diabétiques cicatrisaient plus lentement que les souris saines, les plaies restant ouvertes et enflammées. Lorsqu’elles ont été traitées soit par neurotensine soit par substance P, cependant, le tableau a changé. Chez les animaux sains comme chez les diabétiques, les plaies se sont réduites plus rapidement, et le bénéfice était particulièrement marqué chez les diabétiques. En moyenne, les plaies diabétiques traitées aux peptides se sont refermées environ un jour et demi plus tôt que les plaies diabétiques non traitées et ont même surpassé les plaies des souris saines non traitées. La substance P a produit l’effet le plus fort, réduisant le temps nécessaire pour atteindre des étapes clés de cicatrisation comme la fermeture à 50 %.
Apaiser les défenses corporelles hyperactives
La cicatrisation retardée dans le diabète est en partie due à un système immunitaire bloqué en mode attaque. L’équipe a examiné de près les cellules immunitaires dans la plaie, en se concentrant sur les macrophages — des cellules qui peuvent adopter un état « M1 » agressif et anti‑microbien ou un état « M2 » plus doux et axé sur la réparation. Les plaies diabétiques étaient encombrées de cellules M1 et déficitaires en M2, signe d’une inflammation persistante. La neurotensine appliquée localement et surtout la substance P ont rééquilibré cette situation : les cellules M1 agressives ont diminué et les cellules M2 pro‑réparation ont augmenté, restaurant un profil similaire à celui observé dans la peau saine. D’autres cellules inflammatoires, y compris les lymphocytes T et les neutrophiles, sont également revenus vers des niveaux normaux avec le traitement, indiquant que les peptides ont aidé la plaie à sortir d’un état de défense chronique pour entrer dans une phase de résolution et de réparation.
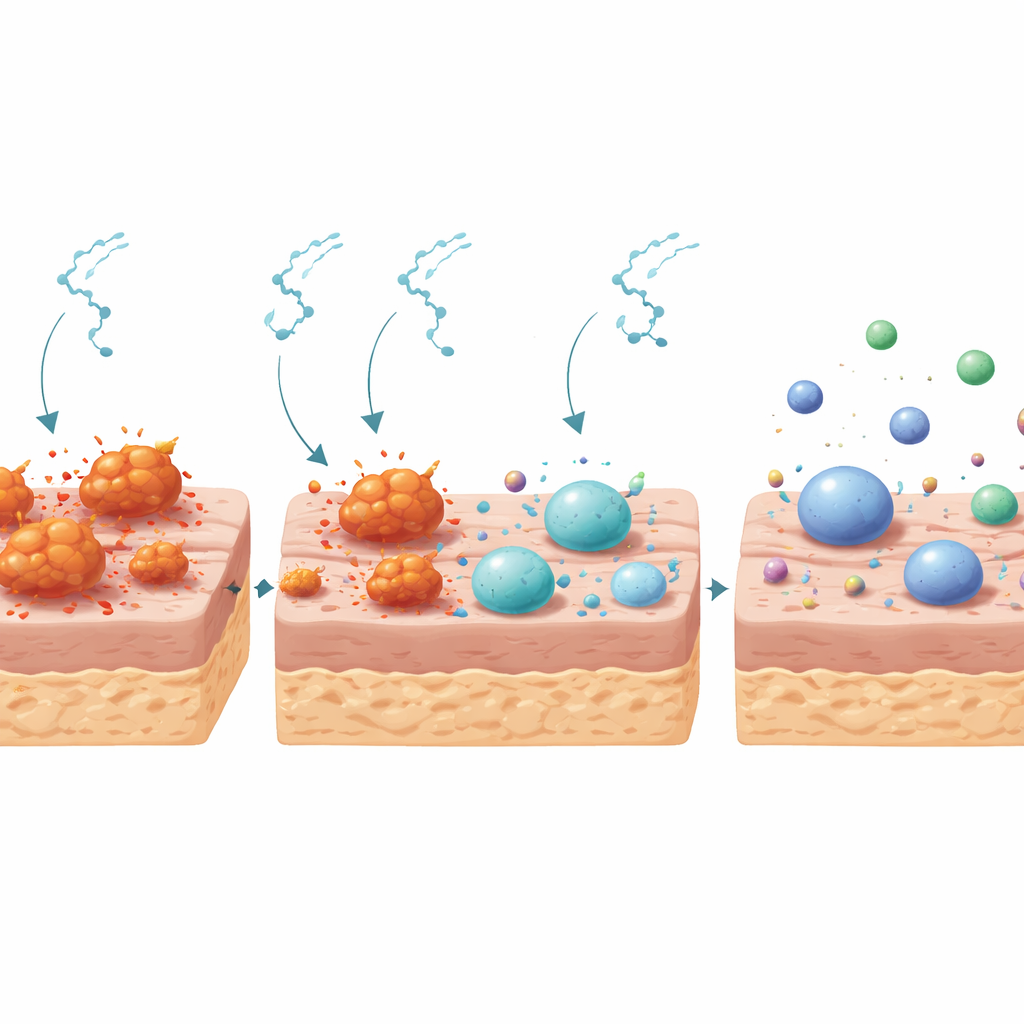
Aider le retour des microbes bénéfiques
La couche externe de la peau abrite d’immenses communautés de bactéries qui coopèrent généralement avec l’organisme pour maintenir la santé. Chez les souris diabétiques, ce voisinage microbien était perturbé : un seul groupe bactérien, dominé par Staphylococcus, écrasait les autres espèces, et certains genres associés à une mauvaise cicatrisation, tels que Aerococcus et Weissella, n’apparaissaient que chez les animaux diabétiques. Après dix jours de traitement, le paysage bactérien a évolué. Dans les plaies diabétiques traitées par substance P, l’abondance de Staphylococcus et de plusieurs autres groupes potentiellement nocifs a fortement diminué, tandis que des bactéries bénéfiques ou neutres communes à la peau non diabétique, notamment Lactobacillus et des types apparentés, sont devenues plus présentes. Globalement, le microbiome des plaies diabétiques traitées est devenu plus équilibré et ressemblait davantage à celui des souris saines, suggérant que les peptides ont poussé l’écosystème cutané hors d’un état chronique favorable aux infections.
Relier nerfs, immunité et microbes
Pris ensemble, les résultats indiquent une double action pour la neurotensine et la substance P. Appliqués comme traitement topique simple, ils aident les plaies diabétiques à se refermer plus rapidement en atténuant simultanément l’inflammation excessive et en remodelant les populations microbiennes cutanées vers un mélange plus sain. Plutôt que d’agir comme des antibiotiques classiques qui tuent directement les bactéries, ces neuropeptides semblent rétablir l’harmonie à l’interface des nerfs, des cellules immunitaires et des microbes. Bien que le travail ait été réalisé chez la souris et que de nombreuses étapes restent à franchir avant une utilisation chez l’humain, il suggère que renforcer les propres molécules messagères de l’organisme pourrait offrir une nouvelle voie pour soigner les plaies chroniques diabétiques tout en réduisant la dépendance à de longues cures d’antibiotiques conventionnels.
Citation: Maranha, A., Leal, E.C., Alarico, S. et al. Neuropeptides neurotensin and substance P accelerate diabetic wound healing by modulating immunity and the skin microbiome. Sci Rep 16, 9456 (2026). https://doi.org/10.1038/s41598-025-30723-w
Mots-clés: cicatrisation des plaies diabétiques, microbiome cutané, substance P, neuropeptides, inflammation chronique