Clear Sky Science · fr
Découverte et développement d’un nouvel oxazolidinone à toxicité réduite pour le traitement de la tuberculose
Un nouvel espoir contre un tueur tenace
La tuberculose (TB) reste l’une des maladies infectieuses les plus meurtrières au monde, faisant plus d’un million de morts chaque année. Les traitements peuvent durer de nombreux mois, et certaines souches de TB sont devenues résistantes à plusieurs médicaments, rendant la guérison bien plus difficile. Cette étude décrit un nouvel antibiotique expérimental, appelé MK-7762, conçu pour être très efficace contre la TB tout en évitant certains des effets secondaires graves qui limitent l’utilisation d’un ancien médicament, le linézolide. Si son efficacité est confirmée chez l’humain, MK-7762 pourrait aider à raccourcir les traitements et étendre la thérapie moderne contre la TB à beaucoup plus de patients.
Pourquoi l’antibiotique puissant d’aujourd’hui est difficile à utiliser
Le linézolide, un antibiotique appartenant à la classe des oxazolidinones, a été une avancée pour les personnes atteintes de tuberculose hautement résistante aux médicaments. Lorsqu’il est associé à d’autres médicaments récents, il a transformé des cas autrefois désespérés en infections curables et a déjà modifié les recommandations de traitement de l’Organisation mondiale de la santé. Mais le linézolide peut aussi endommager les cellules humaines, en particulier la moelle osseuse et les nerfs, car il interfère avec les petites usines protéiques des « centrales énergétiques » cellulaires, les mitochondries. Ces effets secondaires — comme l’anémie, les douleurs neuropathiques et les troubles visuels — font que le linézolide est généralement réservé aux patients les plus gravement malades et sans autres options, plutôt que d’être utilisé de manière plus large chez des personnes dont les souches de TB restent sensibles aux traitements standards.
Concevoir un antibiotique antituberculeux plus intelligent
L’équipe de recherche s’est fixé pour objectif de mettre au point un médicament conservant les qualités du linézolide — une forte activité contre la TB — tout en réduisant fortement sa propension à endommager les cellules humaines. Ils ont créé et testé environ 2 800 variantes chimiques, à la recherche de molécules qui tueraient Mycobacterium tuberculosis de façon efficace tout en ayant des effets beaucoup plus faibles sur la production protéique mitochondriale. Un composé prometteur, MK-7762, est ressorti de cette recherche exhaustive. Dans des tests en laboratoire, il a inhibé la croissance de la TB plus puissamment que le linézolide, tout en étant beaucoup moins susceptible d’interférer avec la fonction mitochondriale, ce qui suggère un risque réduit des toxicités hématologiques et neurologiques qui posent problème avec le linézolide.
Comment le médicament cible la TB tout en épargnant nos cellules
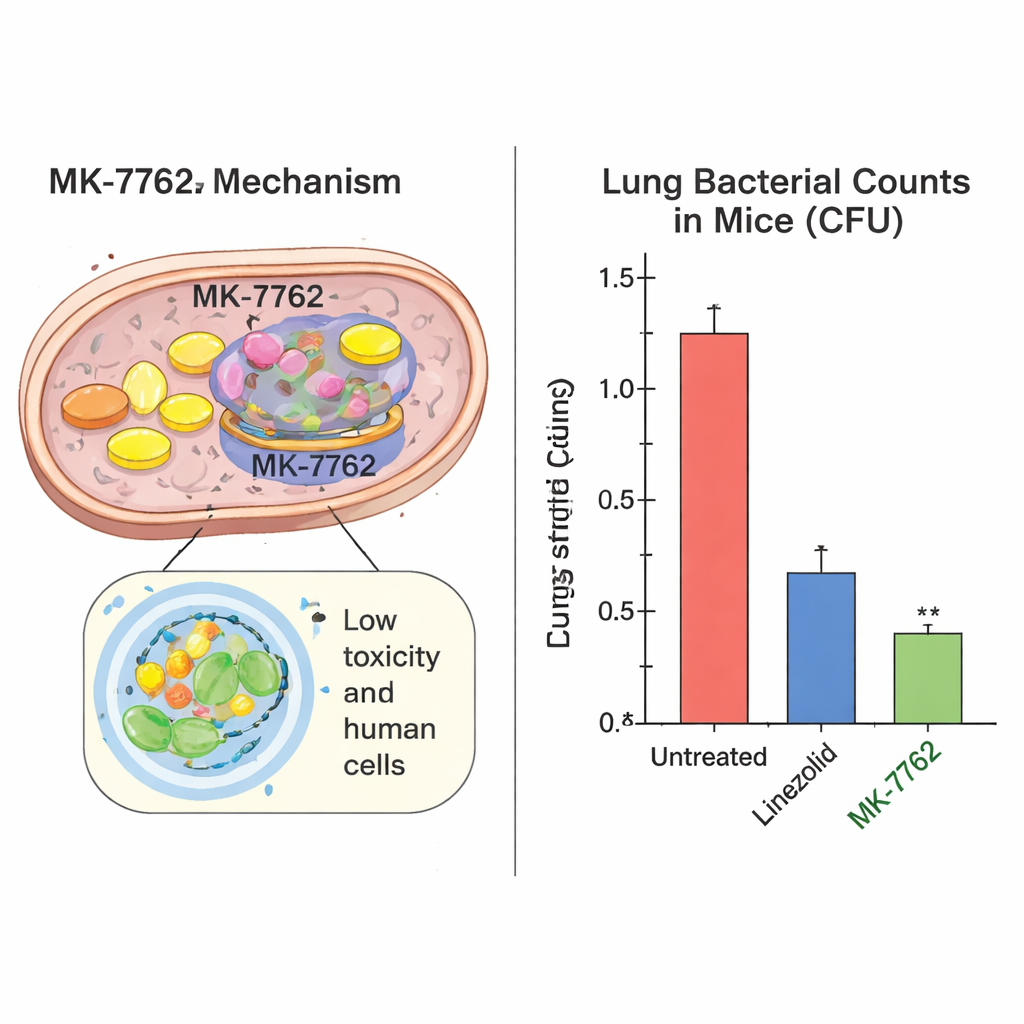
Pour comprendre pourquoi MK-7762 est plus sélectif, les scientifiques ont utilisé la cryo-microscopie électronique à haute résolution pour visualiser comment le médicament se loge à l’intérieur de la machinerie de production de protéines de la bactérie tuberculeuse — le ribosome. Ils ont découvert que MK-7762 s’insérait dans une poche du ribosome mycobactérien où un groupe chimique spécifique du médicament forme une liaison stabilisante avec l’un des éléments d’ARN bactériens. Dans les mitochondries humaines, la pièce d’ARN correspondante est orientée différemment et entre en conflit avec cette partie du médicament, rendant la liaison beaucoup moins favorable. Cette différence structurelle subtile aide à expliquer comment MK-7762 peut arrêter la production protéique chez la bactérie de la TB tout en épargnant en grande partie la machinerie équivalente dans les cellules humaines.
Preuve d’efficacité et de sécurité dans des études animales
L’équipe a ensuite testé MK-7762 chez des souris infectées par la TB. Dans un modèle d’infection aiguë (précoce), une administration quotidienne de MK-7762 a fortement réduit le nombre de bactéries dans les poumons — jusqu’à environ 100 000 fois — égalant ou surpassant le linézolide à des doses similaires ou plus faibles. Dans un modèle d’infection chronique (à plus long terme), MK-7762 a donné des résultats au moins équivalents à ceux du linézolide. Fait crucial, le médicament a atteint les lésions pulmonaires de type « fromage » difficiles à pénétrer où les bactéries tuberculeuses se cachent souvent, obtenant des concentrations supérieures au niveau nécessaire pour inhiber la plupart des souches cliniques de TB pendant de nombreuses heures. Chez le rat et le chien, MK-7762 a montré une large marge de sécurité : les animaux ont toléré des expositions bien supérieures à celles attendues chez l’humain pour une dose projetée de 100 milligrammes en prise quotidienne, avec des modifications sanguines minimes et réversibles et sans signes évidents de dommages de la moelle osseuse ou d’organes pendant quatre mois d’administration.
Ce que cela pourrait signifier pour le traitement futur de la TB
Pris ensemble, ces résultats suggèrent que MK-7762 combine les forces du linézolide avec un profil de sécurité beaucoup plus doux. Il reste actif contre une large gamme de souches de TB sensibles et résistantes aux médicaments, présente une pharmacocinétique qui devrait permettre une administration pratique en une prise quotidienne, et semble moins susceptible de provoquer les effets secondaires liés aux mitochondries qui ont limité l’utilisation du linézolide. Bien que des essais chez l’humain soient encore nécessaires pour confirmer ses bénéfices et révéler d’éventuels nouveaux risques, MK-7762 ouvre la possibilité qu’un oxazolidinone plus sûr puisse devenir partie intégrante de combinaisons de traitement plus courtes et entièrement orales pour pratiquement toutes les formes de TB — pas seulement les cas les plus résistants aux médicaments.
Citation: Crowley, B.M., Boshoff, H.I., Boving, A. et al. Discovery and development of a new oxazolidinone with reduced toxicity for the treatment of tuberculosis. Nat Med 32, 553–560 (2026). https://doi.org/10.1038/s41591-025-04164-x
Mots-clés: tuberculose, antibiotique, résistance aux médicaments, linézolide, MK-7762