Clear Sky Science · fr
Fonctions antivirales innées et immunitaires associées à la décroissance du réservoir du VIH après une thérapie anti-PD-1
Pourquoi cette recherche est importante
Les médicaments modernes contre le VIH peuvent maintenir le virus sous contrôle pendant des décennies, mais ils ne l’éliminent pas complètement. Un petit « réservoir » de cellules infectées reste en sommeil dans l’organisme, prêt à relancer l’infection si le traitement est interrompu. Cette étude examine si un type d’immunothérapie anticancéreuse qui « libère les freins » du système immunitaire peut aussi contribuer à réduire ce réservoir caché du VIH et met en lumière des indices biologiques susceptibles d’indiquer qui en tirera le plus de bénéfices.
Virus caché et nouveau type de médicament
Les personnes vivant avec le VIH prennent aujourd’hui souvent une thérapie antirétrovirale (TAR) qui réduit la charge virale sanguine à des niveaux indétectables. Pourtant le virus persiste dans une petite population de cellules immunitaires, principalement des lymphocytes T CD4 mémoires, où il demeure silencieux et hors de portée des médicaments. Nombre de ces cellules expriment à leur surface une protéine appelée PD-1, composante d’un système de freinage qui empêche normalement une réaction immunitaire excessive. Les médicaments anticancéreux qui bloquent PD-1 ont transformé le traitement de plusieurs tumeurs en réactivant les cellules immunitaires. Parce que PD-1 se retrouve aussi sur les cellules porteuses du VIH et sur les cellules anti-virales épuisées, des chercheurs ont émis l’hypothèse que ces mêmes médicaments pourraient aider à desserrer l’emprise du VIH.
Un essai chez des personnes vivant à la fois avec le VIH et un cancer
Dans cette étude, 30 adultes vivant avec le VIH et divers cancers ont reçu l’anticorps anti–PD-1 pembrolizumab toutes les trois semaines, en complément de leur TAR habituelle. Le traitement a été globalement sûr et certains participants ont présenté des réponses tumorales partielles ou complètes. Les chercheurs ont prélevé du sang avant le traitement, 24 heures après, une semaine après et à la fin de la thérapie, qui pouvait intervenir plusieurs mois plus tard. Ils ont mesuré l’ADN du VIH dans les cellules immunitaires comme marqueur du réservoir latent, l’ARN du VIH comme signe d’activité virale, et un ensemble riche de signaux immunitaires via le séquençage d’ARN, des dosages protéiques et des analyses en cellules uniques. 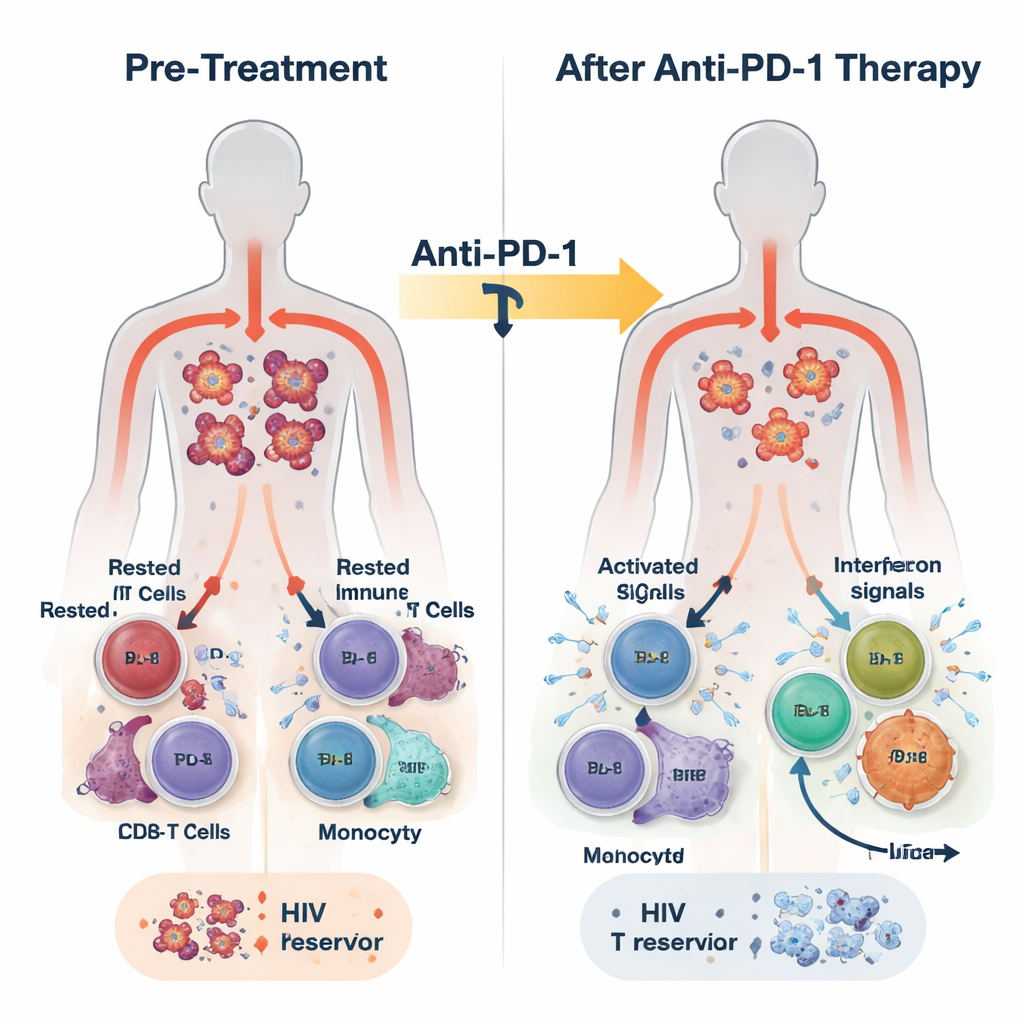
Une « alarme » antivirale précoce chez certains participants
En l’espace de 24 heures seulement après la première dose, le sang de la plupart des participants montrait une flambée d’activité immunitaire innée. Les niveaux de médiateurs inflammatoires tels que les interférons (les molécules d’alarme antivirale classiques de l’organisme) et l’IL-6 ont augmenté, tandis qu’une molécule suppressive appelée TGF-bêta a diminué. Parallèlement, des programmes géniques liés à la défense antivirale, à l’activité des monocytes et à la fonction effectrice des lymphocytes T CD8 se sont activés dans les cellules blanches du sang. Une analyse plus fine a révélé que cette réponse n’était pas uniforme. À la fin du traitement, les participants pouvaient être divisés en deux groupes selon la force et la persistance de l’activité des gènes stimulés par l’interféron (ISG) : un groupe ISG-élevé qui a maintenu ces programmes antiviraux, et un groupe ISG-faible où ils se sont estompés.
Relier les profils immunitaires à la réduction du réservoir du VIH
Les participants du groupe ISG-élevé démarraient avec des quantités d’ADN du VIH dans leurs lymphocytes T CD4 plus faibles que le groupe ISG-faible et ont ensuite présenté une nouvelle diminution d’environ deux fois de ce réservoir latent au fil du temps. Ils avaient également tendance à montrer, en fin de thérapie, moins de lymphocytes T CD4 capables de réactiver le VIH dans des tests de laboratoire. En revanche, ceux du groupe ISG-faible ont montré peu ou pas de changement de l’ADN viral et avaient souvent davantage de cellules pouvant être induites à produire de l’ARN viral. Des études en cellules uniques à haute résolution ont offert une image mécanistique : un sous-ensemble de monocytes a rapidement augmenté l’expression de gènes antiviraux ; des lymphocytes T CD8 spécifiques du VIH se sont développés et sont devenus plus prolifératifs ; et certains sous-ensembles de lymphocytes T CD4 ont sur-régulé des défenses antivirales tandis que d’autres, associés à une transcription virale persistante, ont diminué. Des expériences sur des cellules de donneurs sains ont confirmé que la stimulation des récepteurs innés ou des voies des interférons pouvait à la fois accroître les protéines antivirales dans les lymphocytes T CD4 et réduire leur susceptibilité à l’infection par le VIH. 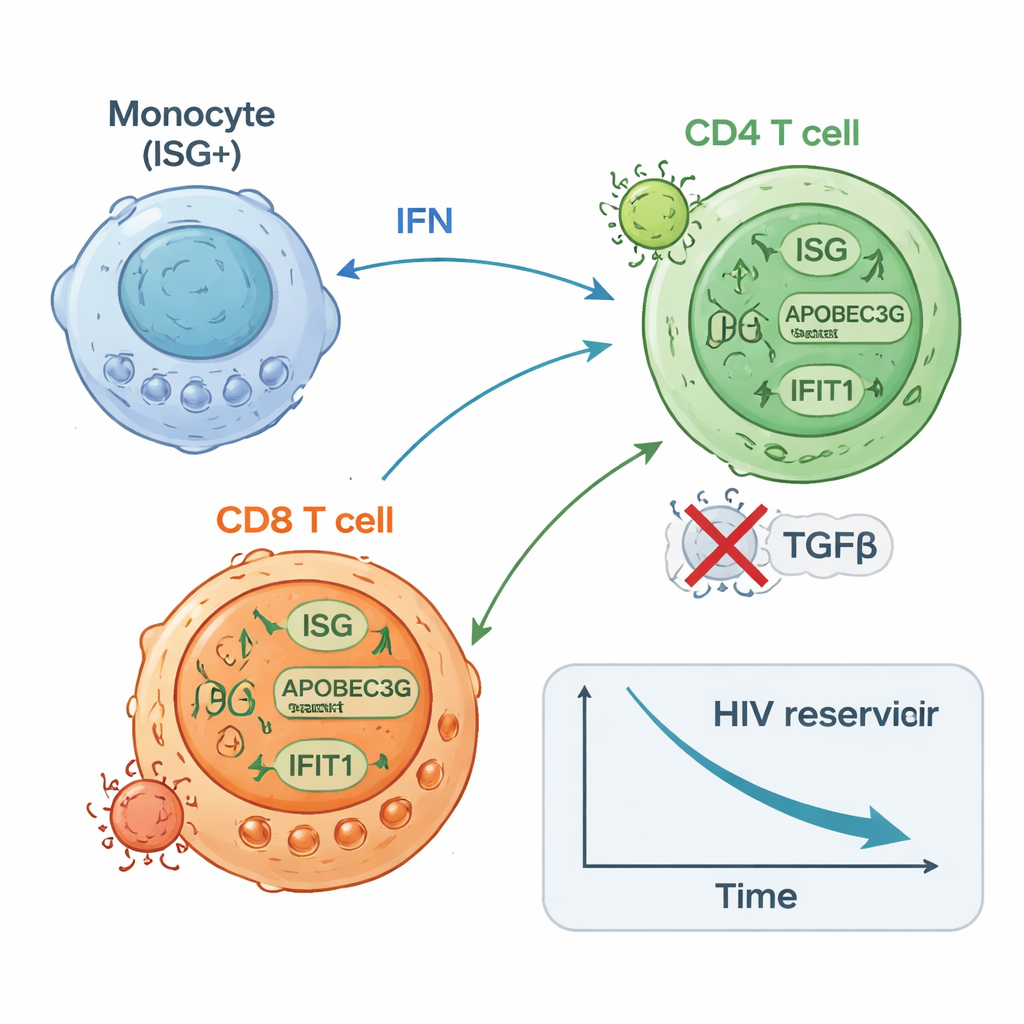
Indices pour choisir et améliorer les thérapies futures
De façon intrigante, les mêmes profils de gènes antiviraux observés chez le groupe ISG-élevé apparaissent aussi dans le sang de certaines personnes atteintes d’autres cancers ou d’infections, ce qui suggère qu’un état immunitaire naturellement « prêt » peut exister chez un sous-ensemble d’individus. Dans cette étude, cet état prêt—défini par des programmes d’interféron élevés dans les cellules myéloïdes et les lymphocytes T et une faible activité de voies régulatrices comme la signalisation WNT et le TGF-bêta—était associé à la fois à un meilleur contrôle du réservoir du VIH et à des caractéristiques liées à de meilleurs résultats anticancéreux dans d’autres essais. Les auteurs proposent que combiner le blocage de PD-1 avec des stimulations temporellement ciblées des voies des interférons, ou avec des médicaments bloquant le TGF-bêta, pourrait renforcer encore la réduction du réservoir du VIH tout en maintenant le contrôle du cancer.
Ce que cela signifie pour les personnes vivant avec le VIH
Ce travail n’offre pas encore de cure, et les médicaments bloquant PD-1 restent des thérapies puissantes à réserver aux conditions graves comme le cancer. Mais il apporte une preuve importante que lever brièvement les freins immunitaires peut déclencher une réponse antivirale rapide et coordonnée qui réduit de façon mesurable le pool de cellules infectées par le VIH chez certains individus sous TAR. Tout aussi important, il décrit un ensemble de signatures immunitaires sanguines qui pourraient permettre aux médecins d’identifier les personnes les plus susceptibles de bénéficier de telles approches et de concevoir des stratégies combinées pour amener le système immunitaire à exposer et éliminer davantage des dernières cachettes du VIH.
Citation: Talla, A., Azevedo, J.L.L.C., Latif, M.B. et al. Innate antiviral and immune functions associated with the HIV reservoir decay after anti-PD-1 therapy. Nat Med 32, 505–517 (2026). https://doi.org/10.1038/s41591-025-04139-y
Mots-clés: réservoir du VIH, blocage de PD-1, réponse aux interférons, immunothérapie anticancéreuse, thérapie antirétrovirale