Clear Sky Science · fr
Utilité clinique réelle du profilage génomique complet dans les tumeurs solides avancées
Pourquoi lire les tests d’ADN peut changer la prise en charge du cancer
Les médecins utilisent de plus en plus des tests d’ADN puissants pour analyser des tumeurs et détecter des centaines d’altérations génétiques à la fois, dans l’espoir d’associer chaque patient à un médicament qui cible précisément son cancer. Mais en dehors des essais cliniques, il était difficile de savoir à quelle fréquence cette stratégie aide réellement les patients à vivre plus longtemps. Cette étude examine plus de 54 000 personnes atteintes de cancers avancés au Japon pour poser une question simple mais importante : lorsque l’on réalise un profilage génomique complet d’une tumeur, quel bénéfice concret les patients en tirent-ils réellement ?
Regarder sous le capot de milliers de tumeurs
Les chercheurs se sont appuyés sur une base de données nationale qui enregistre à la fois des informations génétiques et cliniques pour des patients ayant bénéficié d’un profilage génomique complet (PGC) dans le cadre des soins courants. Tous les patients avaient des tumeurs solides avancées et avaient en grande partie achevé les traitements standards. À l’aide d’un test unique analysant 324 gènes liés au cancer, l’équipe a recensé les mutations présentes et évalué la solidité des preuves indiquant que chaque mutation pouvait être ciblée par une thérapie existante ou bien étayée. Ils ont classé les résultats depuis les plus solidement établis (niveau de preuve A) jusqu’à ceux soutenus uniquement par des travaux précliniques précoces (niveau E) ou sans lien actuel avec un traitement.
Correspondances génétiques et survie : qui s’en sort mieux ?
Sur l’ensemble des cancers, près des trois quarts des patients présentaient au moins une altération génétique que les experts jugent potentiellement « actionnable » — une information susceptible d’orienter la thérapie. Ceux dont les tumeurs portaient des marqueurs soutenus par les preuves les plus fortes (niveau A) avaient, en moyenne, une survie plus longue que les patients dont les tumeurs n’affichaient que des marqueurs plus faibles ou aucun marqueur. Par exemple, les personnes ayant des résultats de niveau A liés à des médicaments déjà approuvés avaient une survie médiane d’environ 16 mois après le test, contre environ 12 mois pour les patients dont les résultats étaient moins informatifs. Ce schéma se retrouvait dans plusieurs cancers, notamment les cancers du poumon, des voies biliaires et de l’endomètre, ce qui suggère que la découverte d’une cible à haute confiance peut se traduire par de meilleurs résultats, même en pratique réelle. 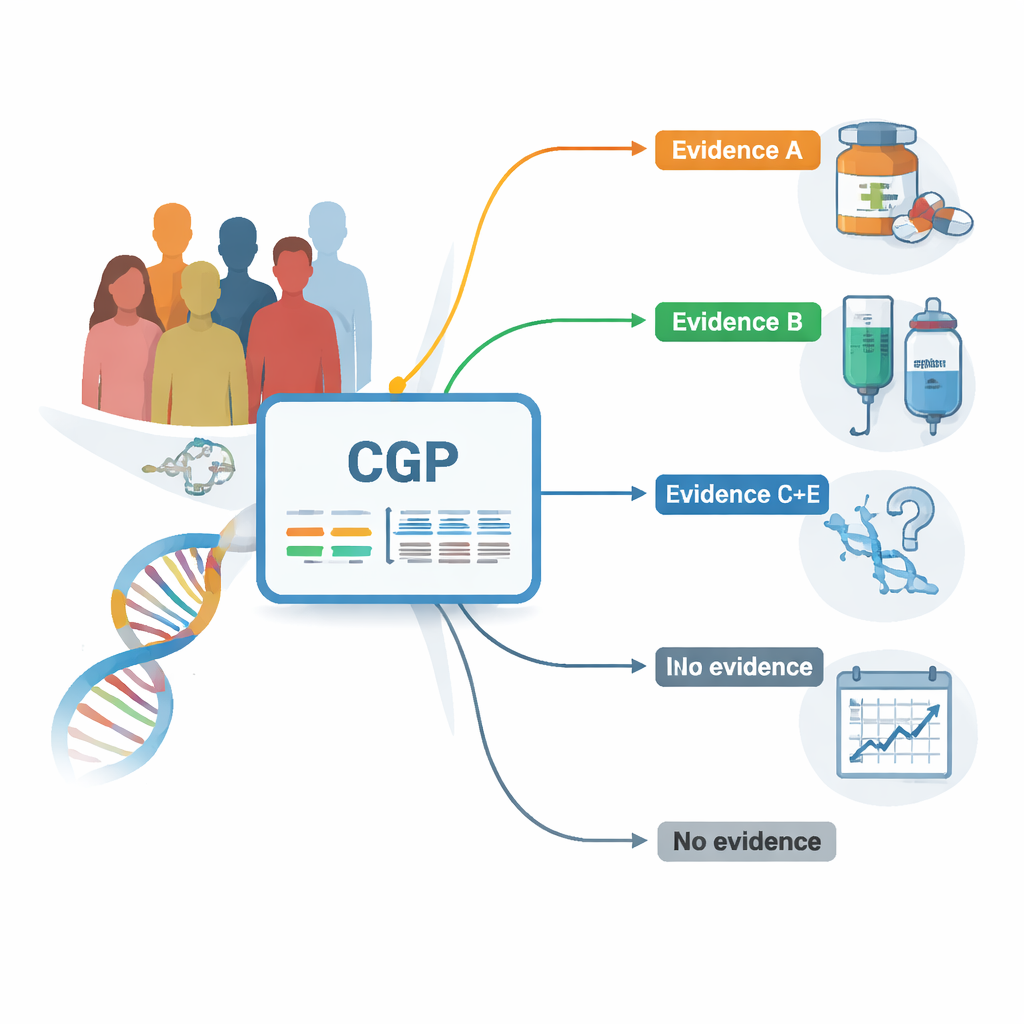
Du gène prometteur au médicament effectif
Cependant, disposer d’une bonne cible dans la tumeur et recevoir effectivement un médicament correspondant se sont avérés être deux choses très différentes. Seulement environ 8 % de l’ensemble des patients ont reçu un traitement clairement guidé par leurs résultats de PGC — soit un médicament de précision approuvé, soit une thérapie expérimentale dans un essai, soit un usage hors indication. Les obstacles comprenaient l’âge avancé, un état de santé global plus fragile, et le fait simple que des essais cliniques ou des médicaments adaptés n’étaient pas toujours disponibles pour chaque mutation. La proportion de patients ayant bénéficié a augmenté au fil du temps avec l’approbation de davantage de médicaments de précision, mais il existait de grandes différences selon les types de cancer : plus d’un patient sur cinq atteints de cancer de la thyroïde ou du poumon a reçu un traitement guidé par le PGC, tandis que la proportion restait inférieure à 2 % dans les cancers du pancréas et du foie.
Quand une approche universelle ne convient pas
L’étude s’est également intéressée aux marqueurs dits « indépendants du tissu », censés fonctionner dans de nombreux cancers. Un exemple clé est la charge mutationnelle tumorale (TMB), qui mesure le nombre d’altérations de l’ADN dans une tumeur. Les patients présentant une TMB très élevée — en particulier 20 mutations ou plus par million de bases d’ADN — avaient tendance à mieux répondre et à vivre plus longtemps après un traitement par l’immunothérapie pembrolizumab, indépendamment d’un autre marqueur appelé instabilité des microsatellites. Cependant, il y a eu des exceptions frappantes. Dans un cancer cutané rare connu sous le nom de maladie de Paget extramammaire, même les tumeurs à TMB élevée résistaient au pembrolizumab et les patients avaient de moins bons résultats, ce qui met en garde contre l’idée qu’un marqueur « universel » peut échouer dans des contextes spécifiques. L’équipe a également montré que toutes les fusions d’ADN impliquant les gènes NTRK ne répondent pas de la même manière aux médicaments bloquant TRK, et que certains patients dont les tests antérieurs plus restreints avaient manqué des mutations clés ont tout de même bénéficié lorsque le PGC les a détectées ultérieurement. 
Que signifie cela pour les patients et les médecins
Pour les personnes atteintes d’un cancer avancé, cette étude apporte à la fois de l’espoir et du réalisme. Le PGC permet clairement de classer les patients selon des perspectives meilleures ou moins bonnes et peut révéler des options thérapeutiques puissantes, en particulier pour certains types de tumeur et pour les cancers très riches en mutations. En revanche, la plupart des patients présentant des résultats « actionnables » ne reçoivent toujours pas de médicament correspondant, en raison de limites liées aux autorisations de médicaments, à l’accès aux essais et à l’état de santé. Le message est que le dépistage génomique large est un outil précieux — mais que son bénéfice réel dépend de la disponibilité des médicaments appropriés, des essais et des systèmes de soins capables d’agir sur les résultats du test.
Citation: Saito, Y., Horie, S., Kogure, Y. et al. Real-world clinical utility of comprehensive genomic profiling in advanced solid tumors. Nat Med 32, 690–701 (2026). https://doi.org/10.1038/s41591-025-04086-8
Mots-clés: oncologie de précision, profilage génomique, charge mutationnelle tumorale, thérapie ciblée, immunothérapie