Clear Sky Science · fr
La plasticité des lymphocytes T induite par le microbiote permet le contrôle tumoral médié par le système immunitaire
Comment des germes intestinaux amicaux pourraient aider à combattre le cancer
L’immunothérapie du cancer a transformé le traitement de nombreux patients, mais seule une fraction voit ses tumeurs régresser durablement. Cette étude pose une question apparemment simple aux implications importantes : certaines bactéries intestinales peuvent‑elles « former » les cellules immunitaires de façon à rendre les médicaments bloquant les points de contrôle, comme les anti–PD‑1, plus efficaces ? En suivant le parcours des cellules immunitaires de l’intestin grêle jusqu’aux tumeurs chez la souris, les auteurs révèlent un lien direct et vérifiable entre une seule micro‑bactérie intestinale et le contrôle tumoral réussi.
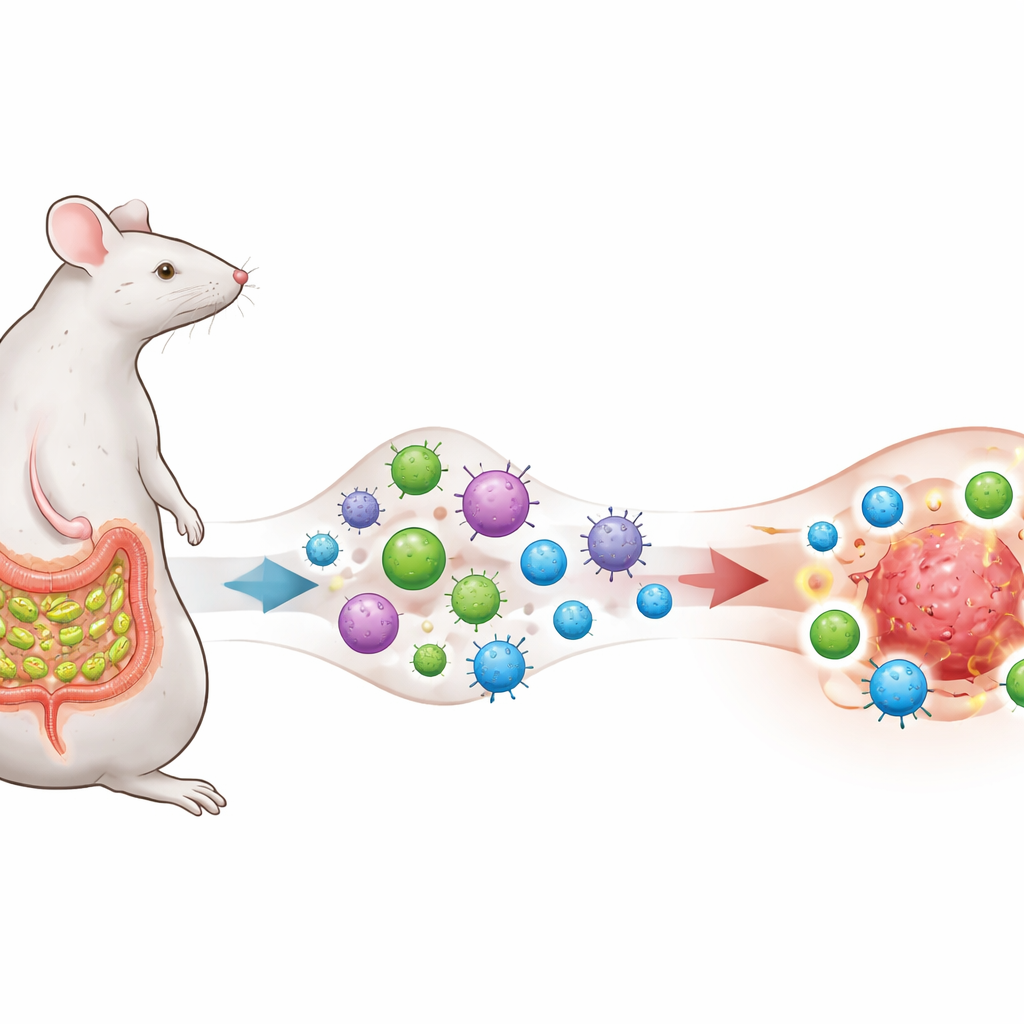
Une microbe qui entraîne le système immunitaire
Les chercheurs se concentrent sur une bactérie intestinale appelée bactéries filamenteuses segmentées (SFB), connue pour vivre près de la paroi de l’intestin grêle chez la souris et pour provoquer une réponse robuste de lymphocytes T auxiliaires 17 (TH17) qui, en conditions normales, contribue à l’homéostasie. Ils modifient génétiquement des cellules de mélanome, de poumon et de côlon pour qu’elles présentent un fragment de protéine également présent chez SFB, créant ainsi un « chevauchement d’antigène » intentionnel entre le microbe et les tumeurs. Les souris restent soit exemptes de SFB, soit colonisées par celle‑ci, et toutes reçoivent une thérapie anti–PD‑1, un anticorps bloquant les points de contrôle largement utilisé visant à relâcher les freins sur les lymphocytes T.
Des cellules entraînées par l’intestin transforment les tumeurs de froides en chaudes
Le traitement par anti–PD‑1 seul, ou la présence de SFB seule, ralentit peu la croissance tumorale. Mais lorsque les tumeurs portent l’antigène dérivé de SFB et que les souris sont colonisées par SFB, l’anti–PD‑1 devient soudainement très efficace : les tumeurs régressent, la survie s’améliore, et les animaux survivants rejettent une rechallenge tumorale ultérieure sans traitement supplémentaire, signe d’une mémoire immunitaire durable. Chez ces souris répondeuses, les tumeurs se remplissent de lymphocytes T CD8 « tueurs » agressifs produisant de l’interféron‑γ et d’autres molécules toxiques, tandis que les lymphocytes T régulateurs suppressifs représentent une part moindre de la population immunitaire. En somme, l’environnement local autour de la tumeur est remodelé, passant d’un état relativement « froid » et non réactif à un état « chaud » et enflammé.
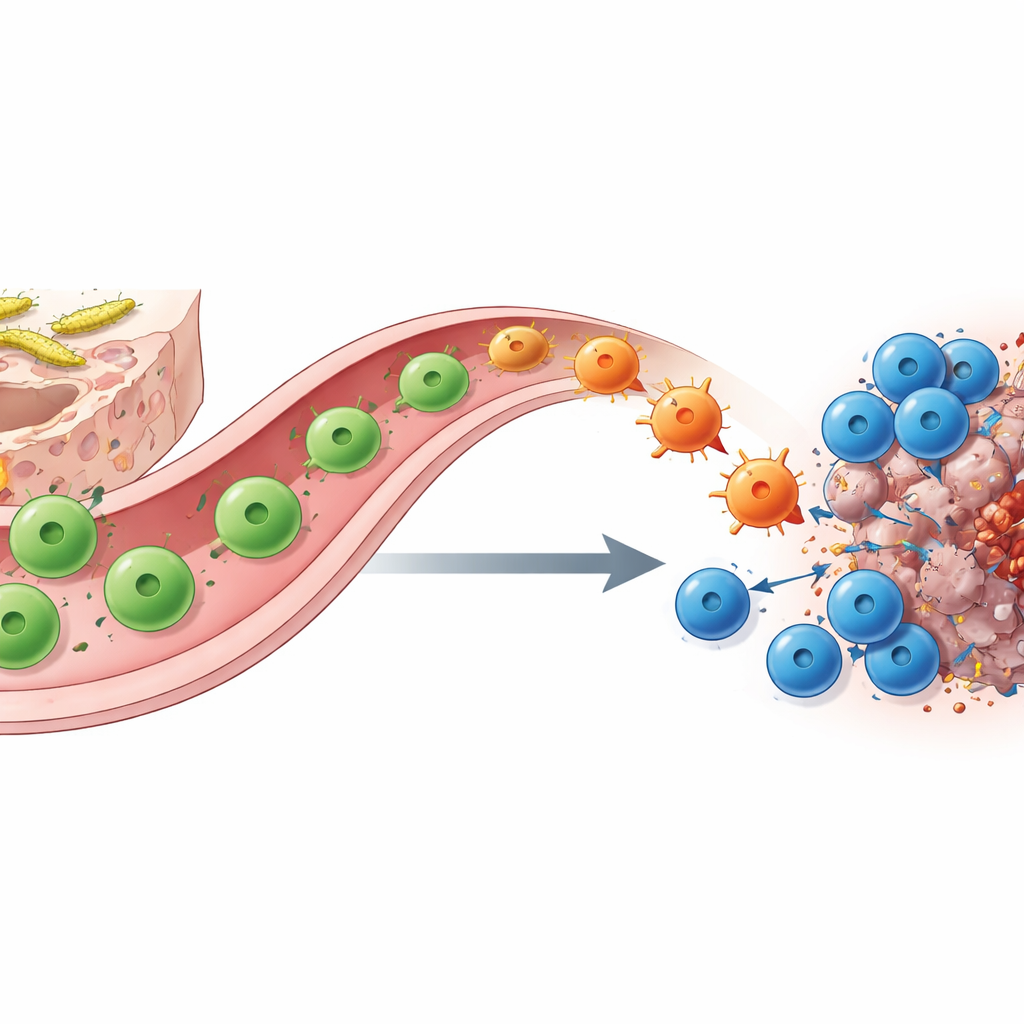
Des lymphocytes T auxiliaires plastiques font le lien entre l’intestin et la tumeur
Comment la colonisation par SFB entraîne‑t‑elle ce basculement ? Grâce au marquage moléculaire, au séquençage unicellulaire et à un traçage génétique astucieux, les auteurs montrent que les acteurs clés sont des lymphocytes T CD4 auxiliaires spécifiques de SFB. Dans l’intestin grêle, ces cellules commencent comme des TH17 qui soutiennent la fonction de barrière et produisent normalement la molécule IL‑17A. Lorsqu’elles rencontrent l’antigène correspondant dans une tumeur sous blocage des points de contrôle, elles migrent de l’intestin vers le site tumoral et se « re‑spécialisent » en cellules de type TH1 qui sécrètent à la place de grandes quantités d’interféron‑γ et de TNF. Ces cellules « ex‑TH17 » converties renforcent la présentation d’antigènes et sécrètent des attractifs chimiques, attirant et stimulant les lymphocytes T CD8 tueurs. L’élimination soit des auxiliaires soit des tueurs, ou la suppression génétique des cellules de la lignée IL‑17A qui servent de précurseurs, annule largement le bénéfice de l’anti–PD‑1, soulignant leur coopération.
Toutes les microbes n’envoient pas des instructions utiles
Pour tester si n’importe quelle bactérie intestinale présentant des antigènes chevauchants suffirait, l’équipe répète l’expérience avec un autre microbe commensal, Helicobacter hepaticus. Cet organisme provoque lui aussi de fortes réponses T, mais il élargit majoritairement des cellules de type régulateur qui atténuent l’inflammation. Lorsque les tumeurs sont conçues pour afficher un antigène d’H. hepaticus et que les souris sont colonisées par cette bactérie, la thérapie anti–PD‑1 n’améliore pas les résultats. Bien que de nombreux lymphocytes T auxiliaires spécifiques d’H. hepaticus voyagent jusqu’à la tumeur, ils conservent un caractère régulateur et produisent peu d’interféron‑γ, incapable de dynamiser les lymphocytes tueurs. Ce contraste montre que la qualité et la plasticité des programmes T induits par le microbe — et non seulement l’adéquation des antigènes — déterminent si le microbiote aidera ou nuira à l’immunothérapie anticancéreuse.
Ce que cela pourrait signifier pour les soins contre le cancer à l’avenir
Dans l’ensemble, ce travail apporte une preuve directe chez l’animal qu’une bactérie intestinale définie peut pré‑entraîner des lymphocytes T auxiliaires dans l’intestin, les envoyer vers des tumeurs partageant l’antigène et, sous blocage des points de contrôle, les amener à changer de rôle pour devenir de puissantes cellules antitumorales. En clarifiant ce circuit intestin‑vers‑tumeur, l’étude suggère que des microbes soigneusement choisis ou conçus pourraient un jour être utilisés en parallèle de l’immunothérapie pour convertir les tumeurs de davantage de patients en cibles inflammatoires traitables — à condition que ces microbes induisent le bon type de réponse T flexible et pro‑inflammatoire plutôt qu’une réponse régulatrice apaisante.
Citation: Najar, T.A., Hao, Y., Hao, Y. et al. Microbiota-induced T cell plasticity enables immune-mediated tumour control. Nature 651, 201–210 (2026). https://doi.org/10.1038/s41586-025-09913-z
Mots-clés: microbiote intestinal, immunothérapie du cancer, plasticité des lymphocytes T, blocage des points de contrôle, microenvironnement tumoral