Clear Sky Science · fr
Des vésicules biomimétiques conçues à partir de cellules tumorales modifiées agissent comme des vaccins personnalisés pour l’immunothérapie post‑chirurgicale du cancer
Transformer les restes tumoraux en seconde ligne de défense
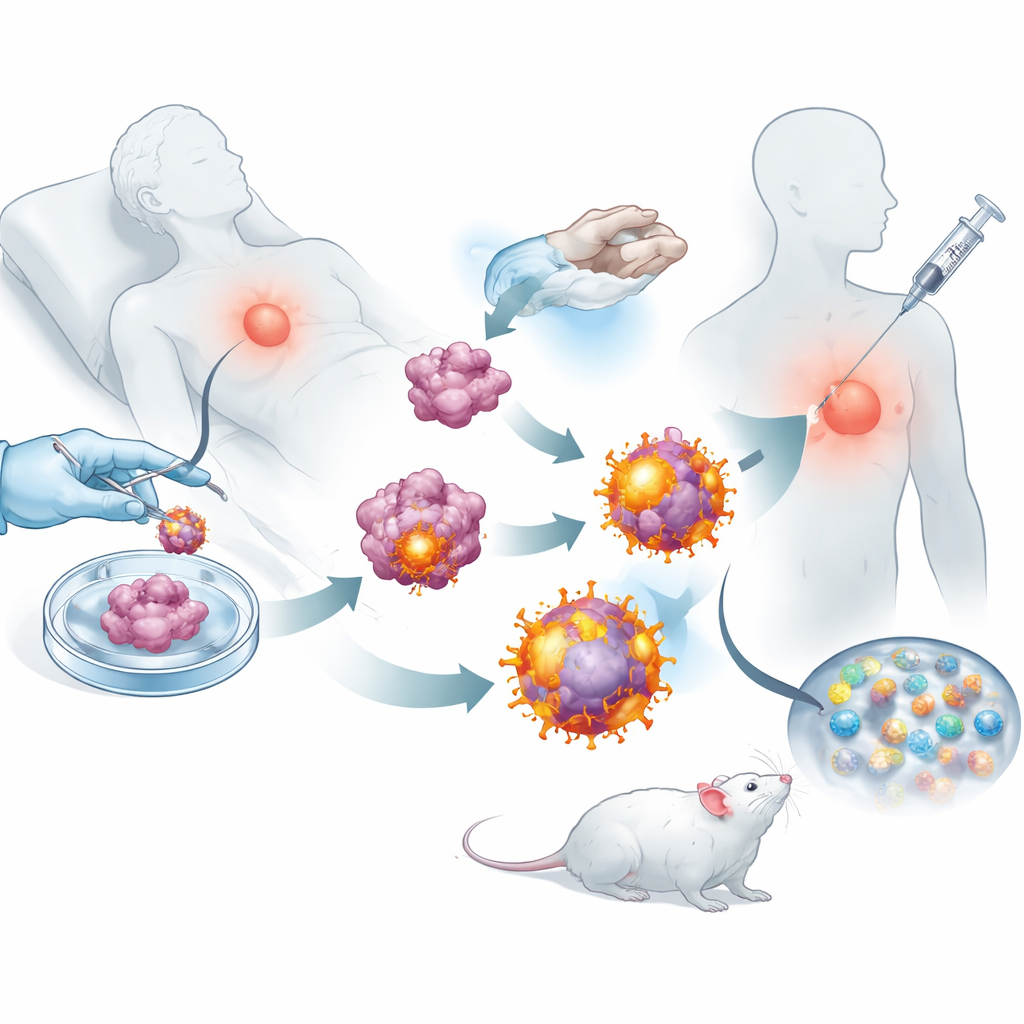
Pour de nombreuses personnes atteintes de tumeurs solides, la chirurgie n’est que le premier acte d’un long combat. Même lorsque l’essentiel d’une tumeur est retiré, de petits amas de cellules cancéreuses peuvent échapper et plus tard donner naissance à des métastases mortelles. Cette étude explore une manière inventive de transformer les propres cellules tumorales d’un patient en un vaccin personnalisé, conçu pour traquer ces résidus après l’intervention et aider le système immunitaire à empêcher la récidive.
Pourquoi il est si difficile d’éliminer les cellules cancéreuses résiduelles
Les traitements standards peinent face aux cellules qui restent après l’ablation du massif tumoral par le chirurgien. Ces cellules disséminées se cachent souvent dans des organes distants et sont protégées contre les médicaments et l’attaque immunitaire. Les vaccins immunitaires existants cherchent à apprendre au corps à reconnaître des marqueurs tumoraux en utilisant des cellules immunitaires spécialisées appelées cellules dendritiques, mais ces vaccins vivants sont difficiles à fabriquer, ne migrent pas efficacement vers les organes immunitaires clés et n’ont montré que des bénéfices modestes en clinique. Un défi majeur est que chaque cancer de patient porte un mélange unique de mutations, si bien que les vaccins universels ratent souvent des cibles importantes.
Un commutateur caché qui rend les cellules tumorales plus visibles
Les chercheurs ont commencé par chercher des commutateurs naturels du système immunitaire qui rendent les cellules meilleures pour exposer leur contenu aux sentinelles immunitaires. Ils ont ciblé une protéine appelée syntaxine 11, normalement abondante dans les cellules immunitaires mais rare dans de nombreuses tumeurs. En augmentant cette protéine dans des cellules de cancer du sein agressives issues de modèles murins, ils ont observé que les cellules tumorales se mettaient à se comporter davantage comme des sentinelles immunitaires professionnelles : elles présentaient des niveaux plus élevés d’« étiquettes » moléculaires et de signaux d’aide à leur surface. En pratique, les cellules tumorales étaient reprogrammées pour révéler davantage de leurs caractéristiques uniques au système immunitaire au lieu de les dissimuler.
Assembler de petits messagers immunitaires imitants
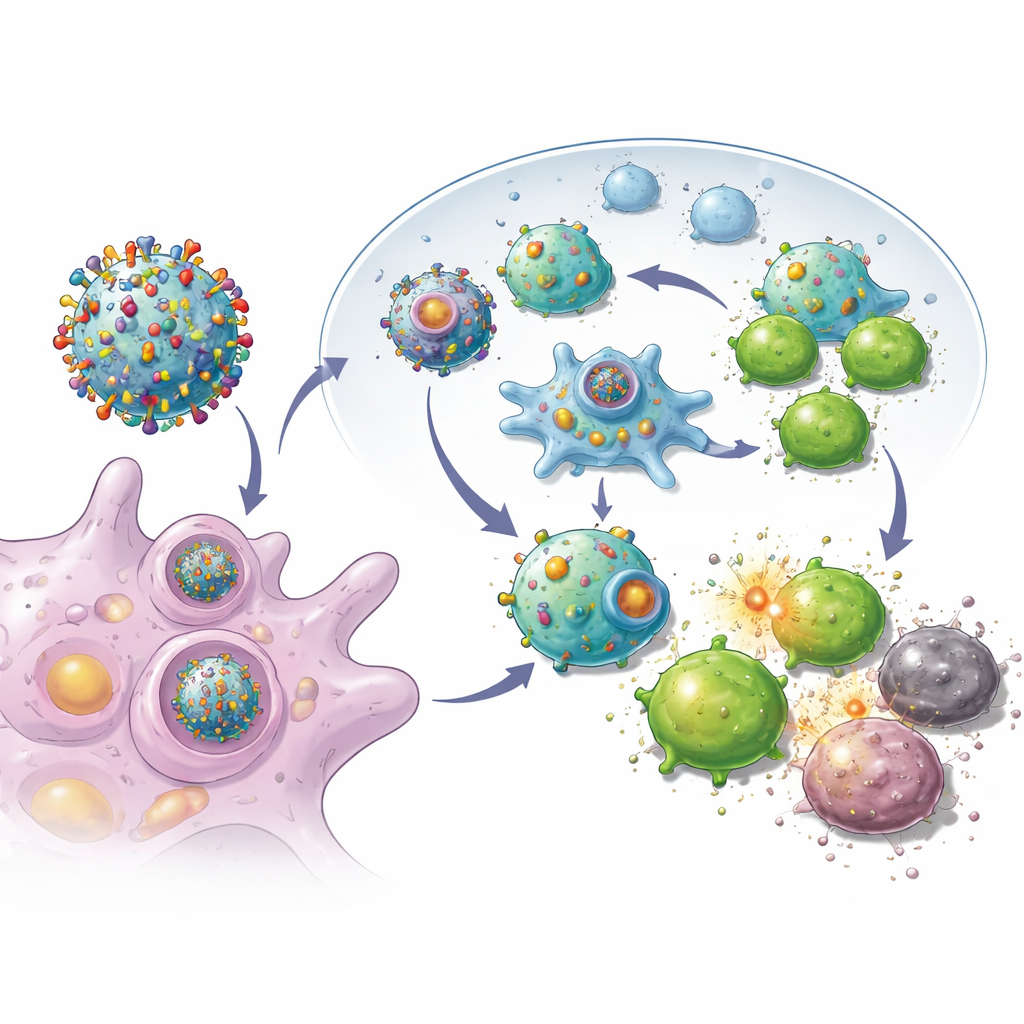
Munis de ces cellules tumorales reprogrammées, l’équipe a retiré leurs membranes externes et les a utilisées pour enrober des nanoparticules biodégradables chargées d’un petit médicament stimulant l’immunité. Le résultat fut un essaim de bulles à l’échelle nanométrique, chacune portant la collection complète des marqueurs de cette tumeur ainsi que des signaux internes activant les cellules T cytotoxiques. Injectées sous la peau de souris après chirurgie, ces vésicules se rendaient efficacement aux ganglions lymphatiques voisins, où s’entraînent les cellules immunitaires. Là, elles pouvaient à la fois engager directement les cellules T tueuses et être phagocytées par des sentinelles immunitaires naturelles, lesquelles amplifiaient encore la réponse. Les expériences ont montré que les cellules T exposées à ces vésicules se multipliaient plus vigoureusement et étaient meilleures pour détruire les cellules cancéreuses que celles amorcées par des nanoparticules plus simples.
Maintenir le cancer à distance après la chirurgie
À l’aide de plusieurs modèles murins de cancer du sein et de mélanome, les chercheurs ont testé si ce vaccin sur mesure pouvait réellement modifier l’évolution de la maladie. Chez les animaux dont l’essentiel d’une tumeur mammaire avait été retiré chirurgicalement, les souris vaccinées ont développé des récidives plus petites et beaucoup moins de métastases pulmonaires que les animaux non traités. Les ganglions lymphatiques, la rate et les tumeurs des souris traitées regorgeaient de cellules T cytotoxiques actives et de cellules mémoire à longue durée de vie, ce qui suggère que le système immunitaire avait été à la fois réveillé et entraîné pour le long terme. Lorsqu’il était combiné à un anticorps inhibiteur de point de contrôle approuvé, empêchant les tumeurs de paralyser les cellules T, le vaccin a conduit à un contrôle tumoral durable et, chez de nombreuses souris, à une régression complète et à une survie prolongée.
Accélérer un traitement personnalisé
Un obstacle à la traduction de ce concept en thérapie réelle est le temps : les méthodes basées sur les gènes pour reprogrammer les cellules tumorales peuvent être lentes. Pour y remédier, l’équipe a criblé des composés naturels et découvert la déoxypodophyllotoxine, une petite molécule qui augmente rapidement les niveaux de la protéine commutatrice clé et des mêmes marqueurs de surface immunostimulants. Grâce à ce raccourci, ils ont fabriqué des nanoparticules enrobées de vésicules similaires en moins de temps tout en conservant leur capacité à susciter des réponses immunitaires fortes et spécifiques à la tumeur. Les essais ont montré que les vaccins confectionnés avec ce médicament étaient tout aussi efficaces que ceux produits par la méthode génique, et leurs effets reposaient sur la reconnaissance du type tumoral correct plutôt que sur un simple empoisonnement général des cellules cancéreuses.
Ce que cela pourrait signifier pour les soins du cancer à l’avenir
Pour un non‑spécialiste, le message principal est que la tumeur d’un patient peut être retravaillée pour devenir un petit outil d’entraînement pour le système immunitaire. En convertissant les cellules cancéreuses en sources d’informations riches et personnalisées et en emballant ces informations sur des vecteurs nanoscopiques robustes, cette approche vise à éliminer les cellules que la chirurgie laisse derrière elle et à empêcher l’implantation de nouvelles croissances. Si de nombreuses étapes restent à franchir avant que de tels vaccins puissent être proposés de façon routinière aux personnes — notamment prouver leur sécurité et leur efficacité sur des tumeurs humaines et établir des filières de production fiables — ce travail trace une voie vers des traitements postopératoires hautement individualisés qui mobilisent les défenses du corps pour finir ce que le chirurgien a commencé.
Citation: Yu, P., Jin, Z., Meng, L. et al. Biomimetic vesicles engineered from modified tumour cells act as personalized vaccines for post-surgical cancer immunotherapy. Nat. Nanotechnol. 21, 443–454 (2026). https://doi.org/10.1038/s41565-025-02113-w
Mots-clés: vaccin anticancéreux, immunothérapie, nanomédecine, traitement postopératoire, oncologie personnalisée