Clear Sky Science · fr
Les facteurs hôtes dictent les altérations du microbiome intestinal dans la maladie rénale chronique plus fortement que la fonction rénale
Pourquoi les microbes intestinaux comptent pour la santé rénale
Les personnes vivant avec une maladie rénale chronique entendent souvent que leurs « chiffres » se détériorent, mais on prête moins d’attention à un acteur caché : les trillions de microbes dans leur intestin. Cette étude pose une question apparemment simple mais aux implications majeures : les modifications des bactéries intestinales sont-elles principalement entraînées par la défaillance rénale elle‑même, ou par des facteurs quotidiens comme l’alimentation, les médicaments et la vitesse à laquelle la nourriture traverse les intestins ? La réponse pourrait remodeler la prévention de l’accumulation de toxines dans le sang et aider les médecins à concevoir des traitements axés sur le mode de vie plus efficaces.
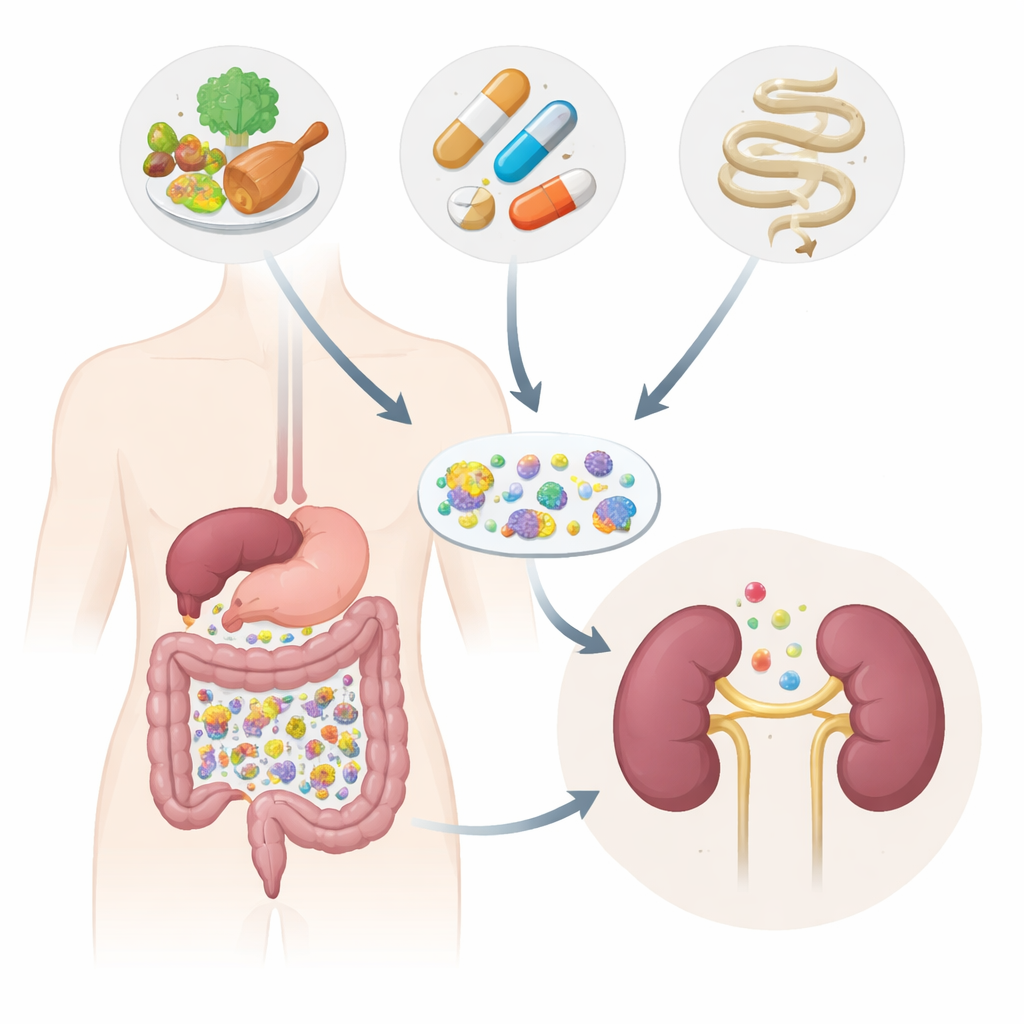
L’étude et les participants
Les chercheurs ont suivi 130 adultes en Belgique : des personnes présentant différents stades de maladie rénale chronique, un petit groupe en dialyse péritonéale et des individus sans problèmes rénaux. Ils ont prélevé des échantillons de selles et de sang, mesuré de nombreux composés sanguins et enregistré avec soin l’utilisation de médicaments ainsi que les signes d’inflammation intestinale. Plutôt que de se limiter aux proportions relatives des microbes, ils ont utilisé une approche plus avancée estimant le nombre absolu de cellules bactériennes et les gènes qu’elles portent. Ils ont également comparé leurs résultats avec des données de plus de 4 000 personnes issues d’autres études pour vérifier si les « microbes liés à la maladie rénale » proposés tenaient réellement dans des groupes différents.
Digestion lente et médicaments pèsent plus que la fonction rénale
Un des signaux les plus clairs ne provenait pas du tout des reins, mais du rythme propre à l’intestin. Les personnes dont les selles étaient plus sèches — indiquant un transit intestinal plus lent — avaient tendance à avoir un microbiome dominé par des bactéries qui prospèrent sur les protéines plutôt que sur les fibres végétales. Ce glissement, appelé passage d’une fermentation « amoureuse du sucre » à une fermentation « amoureuse des protéines », était plus fortement associé au temps de transit intestinal et à l’humidité des selles qu’au taux de filtration rénale lui‑même. Les médicaments, tels que les traitements du diabète, les anticoagulants et certains psychotropes, expliquaient aussi une fraction importante des différences entre communautés intestinales. Autrement dit, la vitesse d’écoulement des aliments dans l’intestin et les comprimés pris par les patients importaient souvent plus que le bon fonctionnement de leurs reins.
Un profil intestinal particulier chez les patients en dialyse
Les patients sous dialyse péritonéale présentaient un écosystème intestinal particulièrement perturbé. Ils étaient beaucoup plus susceptibles d’avoir un profil communautaire connu d’études antérieures pour être lié à l’inflammation et au déséquilibre intestinal. Ces patients affichaient des taux plus élevés de calprotectine, un marqueur d’inflammation intestinale, et un nombre moindre d’espèces bactériennes différentes au total. Les résultats suggèrent que la thérapie de remplacement rénal, ainsi que la forte charge médicamenteuse qui l’accompagne généralement, peuvent pousser l’intestin vers un état plus enflammé et moins diversifié, distinct de celui observé aux stades précoces de la maladie rénale.
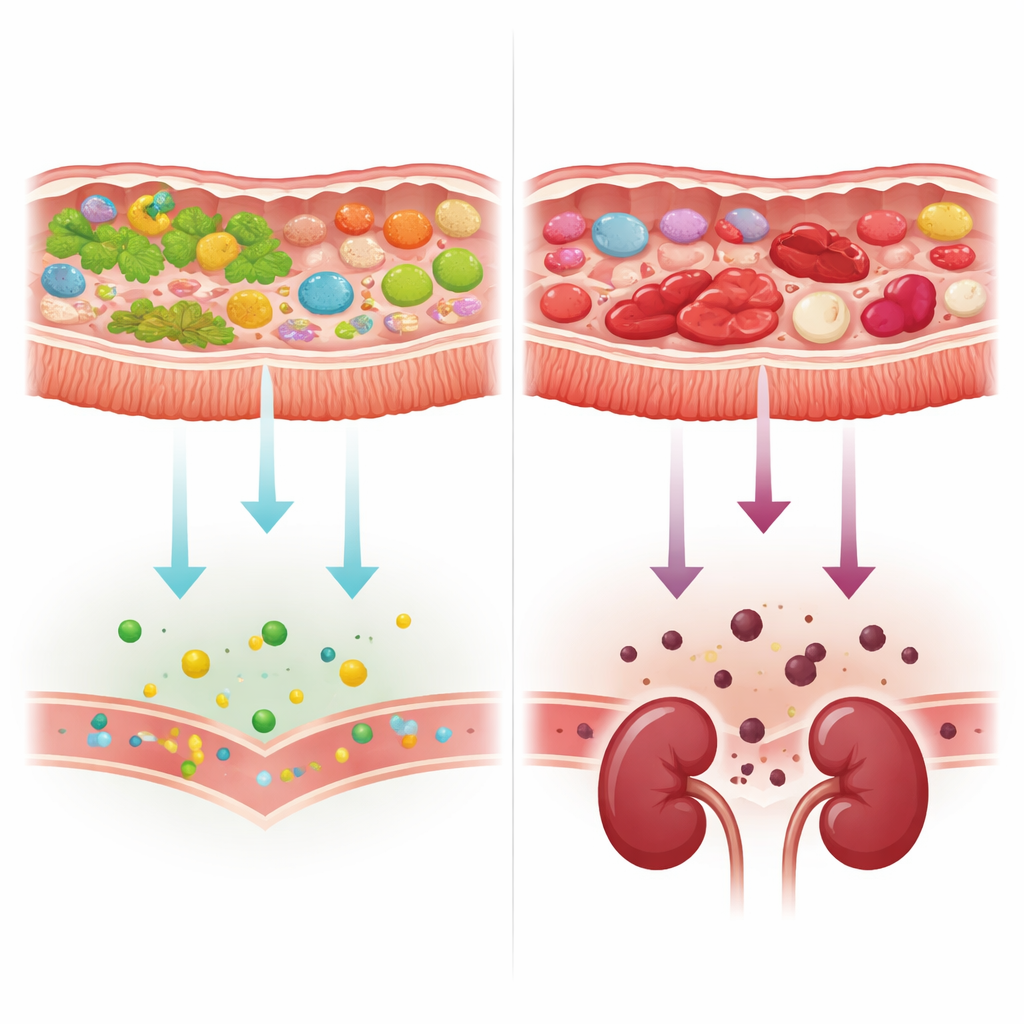
Des aliments végétaux vers les protéines et la production de toxines
À mesure que la maladie rénale progressait, les gènes microbiens présents dans les échantillons de selles évoluaient. Les microbes perdaient progressivement des outils pour dégrader les glucides d’origine végétale et présentaient relativement plus de mécanismes pour traiter des composants d’origine animale et des protéines. Parallèlement, les gènes impliqués dans la production de deux précurseurs intestinaux clés de toxines liées aux reins — le p‑crésol et l’indole — devenaient plus fréquents chez les personnes dont la fonction rénale était altérée. Un ensemble restreint de bactéries, notamment certaines souches d’Escherichia coli et une espèce d’Alistipes, portait beaucoup de ces gènes, tandis qu’une espèce généralement bénéfique, Bifidobacterium adolescentis, était plus abondante chez les personnes avec une meilleure fonction rénale et ne possédait pas ces voies de production de toxines. Cependant, lorsque les chercheurs ont tenu compte d’un marqueur génétique simple de l’alimentation — l’équilibre des enzymes de traitement des glucides d’origine végétale versus animale — le lien apparent entre la fonction rénale et les voies liées aux toxines a largement disparu, renvoyant aux choix alimentaires et aux conditions intestinales comme principaux moteurs.
Repenser les marqueurs du « microbiome rénal »
Au cours de la dernière décennie, de nombreuses petites études ont rapporté des espèces bactériennes spécifiques comme des marqueurs de la maladie rénale chronique. Lorsque cette équipe a réexaminé systématiquement 24 de ces marqueurs proposés dans leurs propres données et à travers 11 études, la plupart des associations ne se sont pas répétées de façon fiable. Une fois qu’ils ont contrôlé l’humidité des selles et d’autres facteurs hôtes, seules trois espèces bactériennes restaient systématiquement liées au taux de filtration rénale, et aucune ne prédisait quels patients verraient leur fonction rénale décliner plus rapidement sur quatre ans. Cela suggère que les travaux antérieurs ont peut‑être surestimé l’importance de bactéries individuelles « mauvaises » ou « bonnes » en ignorant à quel point le microbiome est profondément façonné par l’alimentation, les médicaments et le transit intestinal.
Ce que cela signifie pour les patients et les soins
Les auteurs concluent que nombre des changements intestinaux observés dans la maladie rénale chronique ne sont pas des empreintes directes des reins défaillants, mais des effets secondaires d’un ralentissement du transit intestinal, d’une alimentation modifiée et d’une forte consommation de médicaments. Ces conditions favorisent des microbes qui se nourrissent de protéines et produisent davantage de précurseurs de toxines urémiques, lesquels peuvent ensuite s’accumuler dans le sang lorsque les reins sont déjà fragilisés. Pour les patients, cela signifie que des stratégies visant à ramollir les selles, à raccourcir le temps de transit intestinal et à augmenter l’apport en fibres d’origine végétale pourraient être aussi importantes que la cible sur des microbes spécifiques. Plutôt que de courir après un unique « microbiome de la maladie rénale », les soins futurs pourraient se concentrer sur la restauration d’un équilibre plus sain entre la fermentation des fibres et la dégradation des protéines dans l’intestin, allégeant potentiellement la charge toxique sur des reins vulnérables.
Citation: Krukowski, H., Valkenburg, S., Vich Vila, A. et al. Host factors dictate gut microbiome alterations in chronic kidney disease more strongly than kidney function. Nat Microbiol 11, 664–677 (2026). https://doi.org/10.1038/s41564-026-02259-w
Mots-clés: maladie rénale chronique, microbiome intestinal, temps de transit intestinal, fibres alimentaires, toxines urémiques