Clear Sky Science · fr
Le signal de neuromélanine SN/VTA est associé à la paranoïa subclinique, indépendamment du risque familial de psychose
Pourquoi la suspicion quotidienne compte
Beaucoup de personnes éprouvent parfois le sentiment que d’autres parlent d’elles ou pourraient leur vouloir du mal, même en l’absence de preuves évidentes. Ces pensées suspicieuses fugitives constituent une forme plus légère de paranoïa et sont étonnamment fréquentes dans la population générale. L’étude présentée pose une question simple mais importante : ces pensées paranoïaques de tous les jours sont‑elles liées aux mêmes systèmes chimiques du cerveau qui sous‑tendent les troubles psychotiques francs, comme la schizophrénie ?
Le commutateur de la suspicion dans le cerveau
Les scientifiques soupçonnent depuis longtemps que le neuro‑messager dopamine joue un rôle central dans la psychose, y compris les hallucinations et les délires paranoïdes. Les cellules productrices de dopamine situées profondément dans le mésencéphale, dans des régions appelées substance noire (substantia nigra) et aire tegmentale ventrale (ventral tegmental area), envoient des signaux à de nombreuses autres zones cérébrales qui nous aident à apprendre de l’expérience et à mettre à jour nos croyances. Lorsque ce système est hyperactif, il peut amener les gens à percevoir du sens ou une menace là où il n’y en a pas, alimentant des idées paranoïaques. Mais il demeurait incertain si ce même système intervenait dans les pensées paranoïaques plus discrètes et subcliniques que beaucoup de personnes éprouvent, en particulier celles ayant des antécédents familiaux de psychose.
Utiliser le pigment cérébral comme jauge à long terme
Pour investiguer cette question, les chercheurs ont utilisé un type particulier d’IRM capable de détecter la neuromélanine, un pigment sombre qui s’accumule lentement à l’intérieur des neurones producteurs de dopamine sur de nombreuses années. Parce que la neuromélanine se forme comme sous‑produit de la dégradation de la dopamine, son signal sur ces scans peut servir d’indicateur approximatif et non invasif de l’activité dopaminergique à long terme. Dans cette étude, 102 adultes ont participé : 25 avaient un parent ou un frère/une sœur atteint d’un trouble psychotique, et 77 n’avaient pas de proches atteints de psychose. Aucun des participants n’avait lui‑même de maladie psychotique. Tous les volontaires ont rempli des questionnaires détaillés portant sur la fréquence de leurs pensées paranoïaques, le caractère convaincant de ces pensées et la détresse qu’elles causaient.
Les antécédents familiaux n’étaient pas le facteur déterminant
L’équipe a d’abord examiné si les personnes ayant un parent au premier degré atteint de psychose présentaient un signal de neuromélanine plus élevé que celles sans antécédents familiaux. Après avoir soigneusement tenu compte de l’âge et du sexe, ils n’ont trouvé aucune différence significative entre les deux groupes dans les régions mésencéphaliques étudiées. Cela suggère que le simple fait d’avoir un proche atteint de psychose ne se traduit pas nécessairement par un signal dopaminergique à long terme clairement plus élevé dans ces zones cérébrales, du moins chez des personnes n’ayant pas développé de psychose. Les auteurs précisent que des différences subtiles auraient pu échapper à la détection, mais les résultats militent contre un effet familial important et direct sur cette mesure.
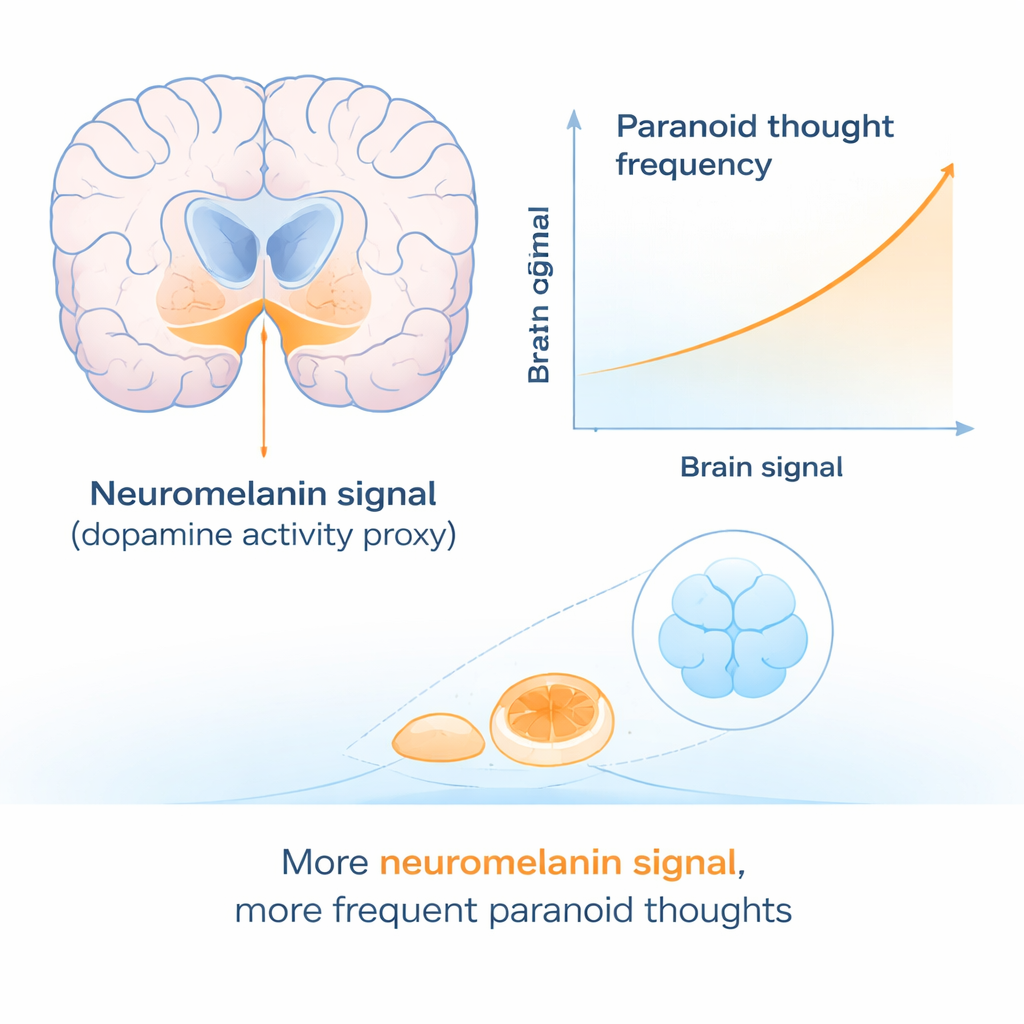
Les pensées paranoïaques et le signal cérébral vont de pair
Ensuite, les chercheurs ont mis de côté les antécédents familiaux et ont examiné l’ensemble des participants pour voir si l’intensité du signal cérébral suivait la pensée paranoïaque. Un schéma net est alors apparu. Les personnes rapportant des pensées paranoïaques plus fréquentes avaient tendance à présenter un signal de neuromélanine plus fort dans une zone spécifique du mésencéphale. Ce lien est apparu de façon cohérente sur deux questionnaires différents de paranoïa. Fait intriguant, la relation était spécifique à la fréquence des pensées paranoïaques ; elle n’était pas observée pour la force de la conviction envers ces pensées ni pour le degré de détresse qu’elles provoquaient. Ce profil laisse entendre que le système dopaminergique pourrait être particulièrement lié à la génération de base d’idées suspicieuses, tandis que d’autres facteurs détermineraient si ces idées deviennent fermement ancrées et profondément pénibles.
Ce que cela signifie pour la compréhension de la psychose
Pour les non‑spécialistes, l’essentiel est que les modifications de la chimie cérébrale associées à la psychose semblent s’étendre à la vie quotidienne. Un signal dopaminergique à long terme plus fort dans des régions mésencéphaliques était lié à une plus grande fréquence de pensées paranoïaques chez des personnes avec ou sans antécédents familiaux de psychose, même si aucune n’était cliniquement psychotique. Dans le même temps, ce signal élevé à lui seul ne semblait pas suffire à produire les délires fixes et éprouvants observés en pathologie. Les résultats soutiennent l’idée d’un continuum : beaucoup de personnes vivent des formes légères de paranoïa, peut‑être influencées par le fonctionnement de leur système dopaminergique, mais des déclencheurs biologiques ou environnementaux supplémentaires sont probablement nécessaires pour que ces pensées se cristallisent en symptômes psychotiques sévères et invalidants.
Citation: Hamati, R., Kanaa, N., Chidiac, B. et al. SN/VTA neuromelanin signal is associated with subclinical paranoia irrespective of familial risk for psychosis. Schizophr 12, 25 (2026). https://doi.org/10.1038/s41537-026-00731-4
Mots-clés: paranoïa, dopamine, schizophrénie, imagerie cérébrale, IRM de la neuromélanine