Clear Sky Science · fr
Fardeaux cliniques, sociaux et économiques de la schizophrénie au Japon : revue ciblée de la littérature
Pourquoi cette maladie nous concerne tous
La schizophrénie est souvent présentée au cinéma comme rare et extrême, mais en réalité elle touche des centaines de milliers de personnes au Japon et des millions dans le monde. Cet article de revue examine comment la maladie façonne la vie quotidienne : non seulement la santé des patients, mais aussi leurs chances de conserver un emploi, de maintenir des relations et de vivre de façon autonome. Il étudie également comment les familles, le système de santé et l’économie au sens large supportent des coûts cachés. Comprendre ce tableau d’ensemble aide à expliquer pourquoi la politique de santé mentale n’est pas seulement une question médicale, mais aussi sociale et économique.
Fréquence et conséquences
Au Japon, environ 0,6 % de la population vit avec une schizophrénie, un taux comparable à celui d’autres pays. La revue a rassemblé les résultats de plus de 150 articles scientifiques et de plus de 100 rapports et communications de congrès publiés durant la dernière décennie. Ces études montrent que les personnes atteintes de schizophrénie font face non seulement aux symptômes centraux de la maladie, tels que des altérations de la pensée et de la perception, mais aussi à une lourde charge de comorbidités. L’obésité, l’hypertension, le diabète de type 2 et la dépression sont tous plus fréquents que dans la population générale. Les patients meurent également plus jeunes, souvent de causes comme la pneumonie, le cancer ou les maladies cardiaques. Ce schéma reflète un écart connu de longue date : les services de santé mentale et les soins médicaux physiques fonctionnent trop souvent séparément, laissant les personnes atteintes de troubles mentaux graves insuffisamment prises en charge sur le plan médical.
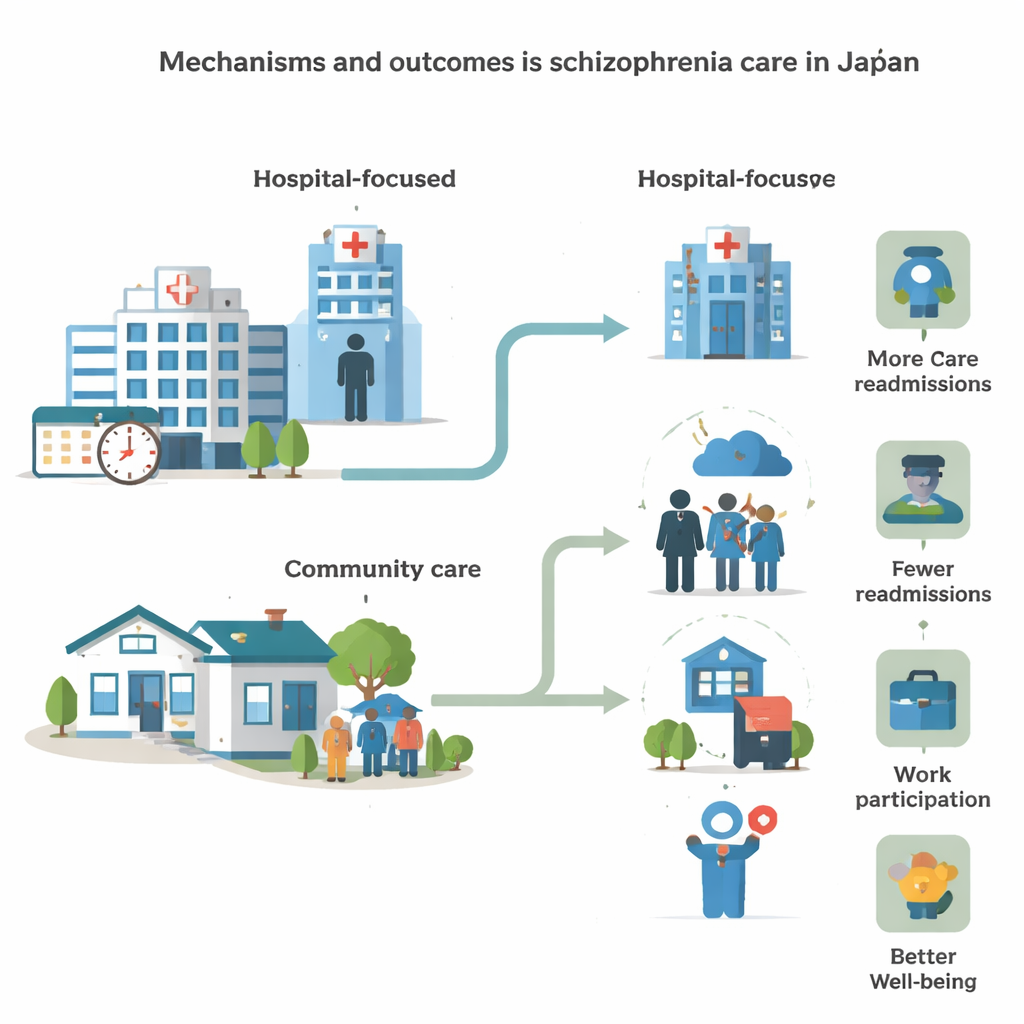
La vie à l’intérieur et à l’extérieur de l’hôpital
L’assurance maladie universelle du Japon couvre les soins psychiatriques, mais la prise en charge reste fortement axée sur l’hôpital. La revue a mis en évidence un grand nombre de séjours hospitaliers de longue durée, parfois s’étendant sur des années, et des réadmissions fréquentes. Si l’hospitalisation peut offrir un cadre sécurisé lors des crises, les longs séjours sont associés à l’isolement social et à des difficultés d’adaptation à la vie communautaire. Nombre de patients rencontrent des difficultés pour des activités quotidiennes de base, comme cuisiner, gérer l’argent ou prendre les transports en commun, et présentent des troubles marqués de la mémoire, de l’attention et du raisonnement. Ces difficultés cognitives compliquent le retour au travail ou aux études. Les études suggèrent que des programmes visant à entraîner les compétences de la vie quotidienne, soutenir l’autonomie et mobiliser les services communautaires locaux peuvent réduire les réadmissions précoces, mais de tels efforts ne sont pas encore systématiques à l’échelle du pays.
Des familles sous pression
La revue offre un rare aperçu de la vie des aidants — souvent des parents ou des frères et sœurs — qui fournissent un soutien non rémunéré. Ils aident à la gestion des médicaments, accompagnent les proches aux rendez-vous et font face à des situations de crise telles que des rechutes ou des tentatives de suicide. Les enquêtes montrent que ce rôle d’aidant entraîne fréquemment stress, inquiétude pour l’avenir et perte de temps de travail. Une étude économique détaillée a montré que les pertes de productivité des aidants, en particulier la « présentisme » (être au travail mais fonctionner en dessous de ses capacités), s’élèvent à environ 2,4 millions de yens par aidant et par an. Les familles doivent aussi composer avec la stigmatisation : patients et proches rapportent se sentir jugés ou évités, ce qui peut les décourager de demander de l’aide, de solliciter des prestations sociales ou de participer à des activités communautaires susceptibles de favoriser la réinsertion.
Le coût caché pour la société
Lorsque les auteurs ont additionné les conséquences financières, ils ont estimé que la schizophrénie coûte au Japon environ 2,8 billions de yens en une seule année, la majeure partie provenant de coûts indirects tels que la perte de revenus due au chômage, aux longs séjours hospitaliers et aux décès prématurés. Les dépenses médicales directes pour les soins hospitaliers et ambulatoires sont substantielles, mais restent inférieures aux pertes liées à la rupture des parcours professionnels. Les patients présentant une dépression en plus de la schizophrénie, ainsi que ceux qui subissent des rechutes fréquentes, présentent particulièrement de faibles résultats en termes de qualité de vie et de participation au travail. Malgré cela, la revue a trouvé peu d’efforts organisés visant spécifiquement à réduire la perte de productivité, à aider au retour à l’emploi ou à alléger la pression financière sur les familles.
Ce qui est fait — et ce qui manque
Les auteurs ont également examiné ce que font réellement les organismes gouvernementaux, les sociétés savantes et les organisations de patients. Le ministère de la Santé, du Travail et du Bien-être du Japon est très actif en matière de politique et de collecte de données, et les centres de recherche ainsi que les sociétés professionnelles publient des lignes directrices de traitement et organisent des formations pour les psychiatres. Les groupes de patients et de familles œuvrent pour sensibiliser et lutter contre la stigmatisation, parfois par des interventions médiatiques et des événements publics. Pourtant, les activités qui soutiennent directement la vie communautaire — comme le soutien par les pairs locaux, l’aide à l’emploi, le logement accompagné et la préparation aux catastrophes pour les personnes atteintes de troubles mentaux — restent limitées. Les expériences humaines telles que la qualité de vie, la récupération personnelle et la charge des aidants sont moins étudiées que l’utilisation hospitalière ou les schémas médicamenteux, laissant des questions importantes sans réponse.
Tout rassembler pour améliorer les vies
Pour un lecteur non spécialiste, le message principal de cette revue est simple : la schizophrénie au Japon n’est pas seulement un diagnostic médical, mais un défi durable qui affecte la santé, la vie familiale, le travail et le budget national. Les preuves montrent que les personnes atteintes font face à de graves risques pour la santé physique, à de longs séjours hospitaliers et à une forte stigmatisation sociale, tandis que les familles absorbent en silence une grande partie du fardeau. Dans le même temps, des approches prometteuses — diagnostic précoce, coordination des soins médicaux et sociaux, soutien à la vie autonome et meilleure éducation à la santé mentale — commencent à émerger. Les auteurs soutiennent que le Japon a besoin de davantage de recherches et d’une collaboration renforcée entre patients, aidants, professionnels et décideurs pour transformer ces idées en pratiques quotidiennes. Bien menées, de telles initiatives pourraient raccourcir les séjours hospitaliers, alléger la pression sur les familles, réduire les pertes économiques et, surtout, permettre à davantage de personnes atteintes de schizophrénie de mener une vie plus sûre et plus satisfaisante dans leur communauté.
Citation: Ono, F., Okamura, M. Clinical, social, and economic burdens of schizophrenia in Japan: a targeted literature review. Schizophr 12, 27 (2026). https://doi.org/10.1038/s41537-025-00716-9
Mots-clés: schizophrénie, Japon, soins de santé mentale, charge des aidants, économie de la santé