Clear Sky Science · fr
Rentabilité du dépistage du cancer du poumon : enseignements de la stratification du risque, des recommandations et des technologies émergentes — une revue systématique
Pourquoi détecter tôt le cancer du poumon compte pour tous
Le cancer du poumon reste le cancer le plus meurtrier au monde, principalement parce que la plupart des personnes sont diagnostiquées seulement après l’apparition des symptômes — moment où le traitement est plus difficile et moins susceptible de réussir. Cet article passe en revue des dizaines d’études économiques menées dans le monde pour répondre à une question pratique qui concerne patients, contribuables et systèmes de santé : si l’on investit dans le dépistage pour détecter le cancer du poumon plus tôt, les gains en santé justifient-ils les coûts ?
Un panorama des preuves mondiales
Les auteurs ont recherché systématiquement dans les principales bases médicales et identifié 79 études économiques menées dans 21 pays portant sur des programmes de dépistage du cancer du poumon. La plupart de ces analyses reposaient sur des modèles informatiques qui simulent ce qui arrive à de larges groupes de personnes sur de nombreuses années, avec et sans dépistage. La revue incluait à la fois des évaluations économiques « complètes », qui confrontent coûts et résultats de santé, et des études de coûts plus simples. Près de 90 % des travaux basés sur des modèles respectaient des normes de haute qualité, ce qui donne aux décideurs une certaine confiance quant à la robustesse des résultats, même si les méthodes et les contextes varient.
Le rôle central de la tomodensitométrie faible dose
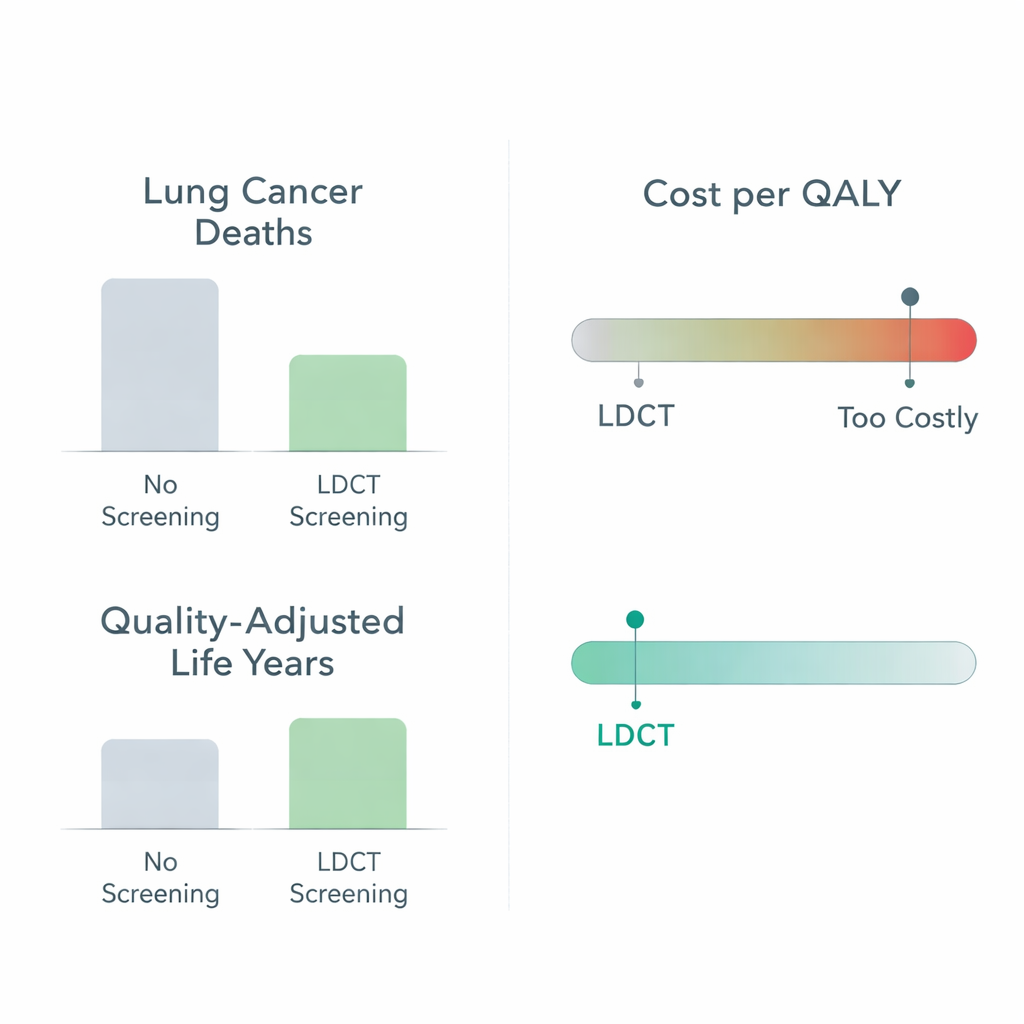
Dans l’ensemble des études, la tomodensitométrie à faible dose (TDM faible dose) s’est imposée comme l’outil de dépistage dominant. De grands essais cliniques ont déjà montré que la TDM faible dose peut réduire les décès par cancer du poumon d’environ un cinquième par rapport aux radiographies thoraciques ou à l’absence de dépistage. Cette revue prolonge ces conclusions en prenant en compte l’argent autant que les vies. Dans 14 études qui comparaient directement la TDM faible dose à l’absence de dépistage et rapportaient les résultats en coût par année de vie pondérée par la qualité (QALY) — une mesure standard combinant quantité et qualité de vie — le coût additionnel par QALY variait d’environ 8 000 $ à 200 000 $ (en dollars américains de 2022). En utilisant le seuil propre à chaque pays pour ce qui constitue une « bonne valeur », environ 9 stratégies TDM sur 10 étaient jugées rentables, surtout chez les personnes âgées et celles ayant un long ou intense passé tabagique.
Qui profite le plus et à quelle fréquence dépister
Un schéma net est apparu : le dépistage est économiquement plus attractif chez les personnes présentant un risque plus élevé — typiquement les adultes plus âgés, les fumeurs actuels ou anciens à forte consommation, et, dans certaines analyses, les hommes. Dans ces groupes, le dépistage empêche davantage de décès par personne dépistée, de sorte que chaque dollar dépensé a un impact plus important. Les études ont aussi testé différents âges de début et d’arrêt et différentes fréquences de dépistage. Commencer le dépistage un peu plus tard, lorsque le risque de cancer du poumon a augmenté, tendait à améliorer la valeur pour l’argent. Prolonger les programmes au-delà d’environ 75 ans donnait toutefois généralement des gains de santé moindres pour un coût plus élevé. La comparaison entre un dépistage annuel et un dépistage tous les deux ans a produit des résultats mitigés : pour certains gros fumeurs à haut risque, des scans annuels paraissaient plus rentables, mais dans de nombreux autres scénarios, des programmes biennaux offraient une meilleure valeur économique parce qu’ils réduisaient les coûts tout en conservant la majeure partie du bénéfice en santé.
Recommandations, outils de risque et nouvelles technologies
La revue a aussi comparé différentes recommandations nationales et issues d’essais qui définissent qui doit être dépisté. Les stratégies calquées sur l’essai NELSON et sur des recommandations chinoises récentes apportaient souvent une meilleure valeur que les critères de la U.S. Preventive Services Task Force, principalement parce qu’elles ciblent plus efficacement les personnes à risque le plus élevé et utilisent des règles plus raffinées pour le suivi des nodules pulmonaires. Seule une petite fraction des études a utilisé des calculateurs de risque détaillés pour sélectionner les candidats au dépistage, mais celles qui l’ont fait ont généralement observé une amélioration de la rentabilité. Des approches plus récentes commencent à apparaître dans la littérature économique : des analyses préliminaires d’outils d’intelligence artificielle (IA) qui assistent la lecture des TDM suggèrent qu’ils pourraient même permettre des économies en réduisant les faux positifs et en concentrant l’attention sur les examens les plus préoccupants, bien que seules deux études de ce type existent jusqu’à présent. Les tests sanguins et les scores de risque génétique montrent un potentiel comme compléments à la TDM dans certains contextes, mais leur valeur économique reste incertaine et dépend fortement du coût et des performances des tests.
Ce que cela signifie pour les décisions de santé publique
Pour le lecteur général, le message principal est simple : l’utilisation de la TDM faible dose pour dépister les personnes à haut risque de cancer du poumon offre généralement une bonne valeur sanitaire pour l’argent dans de nombreux pays, surtout lorsque les programmes suivent des recommandations soigneusement conçues et ciblent les bonnes tranches d’âge et groupes à risque. Dans le même temps, la revue montre que des politiques « universelles » sont peu susceptibles d’être optimales. Les choix concernant qui dépister, à quelle fréquence et si l’on ajoute de nouveaux outils tels que l’IA ou des tests sanguins peuvent faire pencher la balance entre coûts et bénéfices. Les preuves provenant des pays à revenu faible ou intermédiaire restent limitées, et des études plus ancrées localement sont nécessaires avant de déployer largement des programmes dans ces contextes. Globalement, l’article conclut qu’un dépistage du cancer du poumon intelligemment ciblé peut sauver des vies de manière économiquement responsable, tandis que la recherche future sur les technologies émergentes et les approches basées sur le risque pourrait encore affiner cet équilibre.
Citation: Fan, Z., Zheng, M., Guan, Z. et al. Cost-effectiveness of lung cancer screening: insights from risk stratification, guidelines, and emerging technologies—a systematic review. npj Prim. Care Respir. Med. 36, 15 (2026). https://doi.org/10.1038/s41533-026-00482-w
Mots-clés: dépistage du cancer du poumon, TDM faible dose, rentabilité, stratification du risque, intelligence artificielle