Clear Sky Science · fr
L’effet graduel du propofol sur la navigation guidée par électrophysiologie pendant la chirurgie de stimulation cérébrale profonde
Pourquoi cela compte pour les personnes atteintes de Parkinson
La stimulation cérébrale profonde (SCP) a transformé le traitement de nombreuses personnes atteintes de la maladie de Parkinson en réduisant les tremblements et la raideur lorsque les médicaments ne suffisent plus. Mais les bénéfices de la SCP dépendent de manière cruciale du placement d’électrodes très fines dans une petite cible profonde du cerveau. De plus en plus d’hôpitaux réalisent désormais cette intervention sous anesthésie générale avec le propofol, épargnant aux patients le stress d’être éveillés. La question que pose cette étude est simple mais essentielle : le propofol rend‑il plus difficile pour les chirurgiens de naviguer précisément jusqu’au bon point du cerveau, et si oui, comment peuvent‑ils contourner cela en toute sécurité ?
Trouver une cible mobile profondément dans le cerveau
Pour guider la chirurgie de SCP, les médecins utilisent non seulement des images cérébrales détaillées, mais aussi des enregistrements électriques en temps réel provenant de cellules cérébrales individuelles. À mesure qu’un fil d’enregistrement aussi fin qu’un cheveu descend vers le noyau sous‑thalamique, cible clé dans la maladie de Parkinson, le motif et l’intensité des décharges neuronales changent de façon caractéristique. Ces changements servent de points de repère sur une carte routière, indiquant à l’équipe chirurgicale quand elle est entrée ou sortie de la structure souhaitée. L’étude a analysé 702 de ces enregistrements provenant de 25 personnes atteintes de Parkinson, certaines opérées éveillées sous anesthésie locale et d’autres sous anesthésie générale au propofol à différentes doses. Les chercheurs ont ensuite cartographié chaque enregistrement dans un espace cérébral standard pour comparer comment ces repères électriques se déplaçaient selon le niveau d’anesthésie.
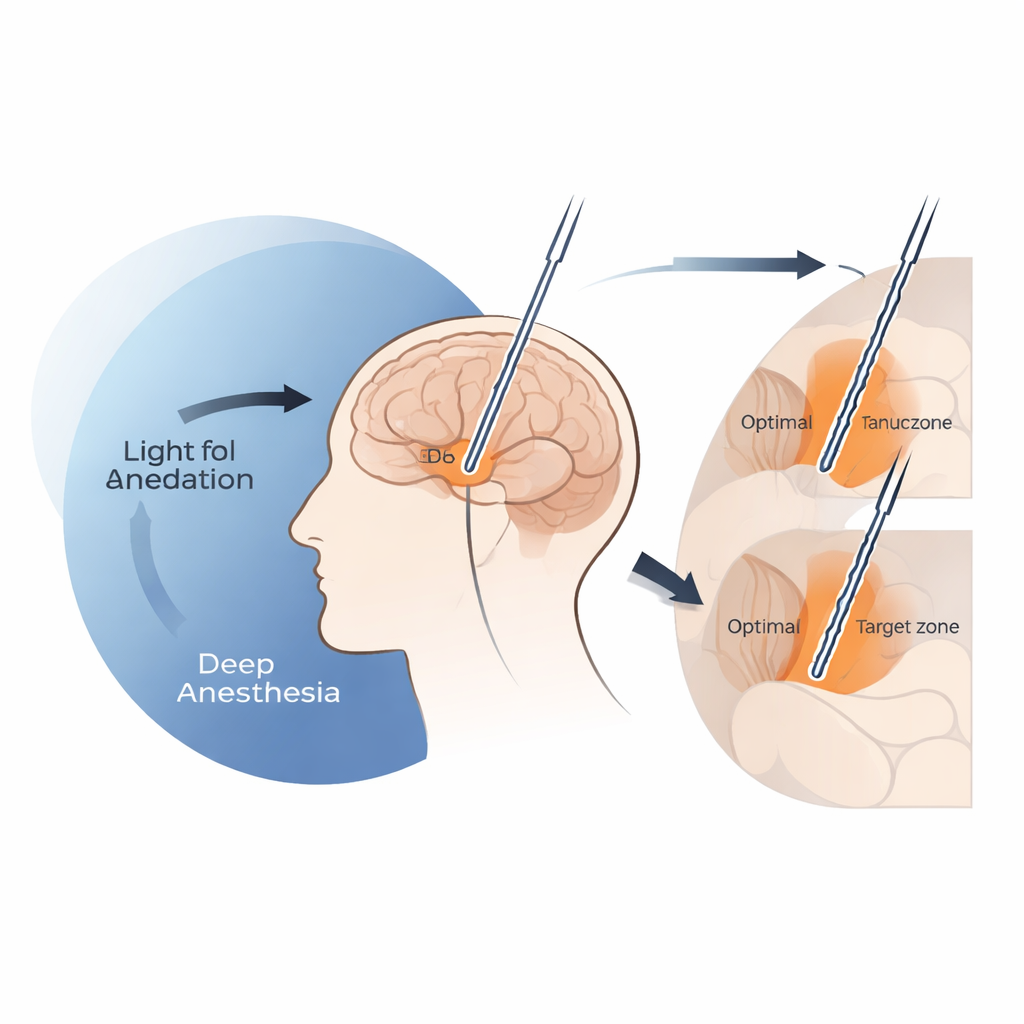
Quand une sédation trop profonde masque les panneaux indicateurs du cerveau
L’équipe a constaté qu’une sédation profonde au propofol peut effectivement atténuer les signaux mêmes sur lesquels les chirurgiens s’appuient pour savoir quand ils ont atteint la bordure supérieure du noyau sous‑thalamique. Lorsque les débits d’infusion de propofol dépassaient environ 4 milligrammes par kilogramme et par heure, l’activité électrique de fond près de l’entrée de cette structure chutait fortement, et les signaux clairement identifiables de cellules uniques tendaient à n’apparaître qu’à des profondeurs plus importantes le long de la trajectoire. Dans ces conditions de forte dose, les électrodes finales de SCP se retrouvaient systématiquement plus basses que l’emplacement précédemment associé à la meilleure amélioration motrice, un endroit souvent désigné comme le « point optimal » clinique. En revanche, lorsque les doses de propofol restaient au‑dessous ou égales à ce seuil de 4 mg/kg/h, la répartition spatiale des enregistrements ressemblait de très près à celle observée chez les patients éveillés et la précision du placement des électrodes était comparable à celle des interventions sous anesthésie locale.
Un nouveau signal qui fonctionne encore sous anesthésie
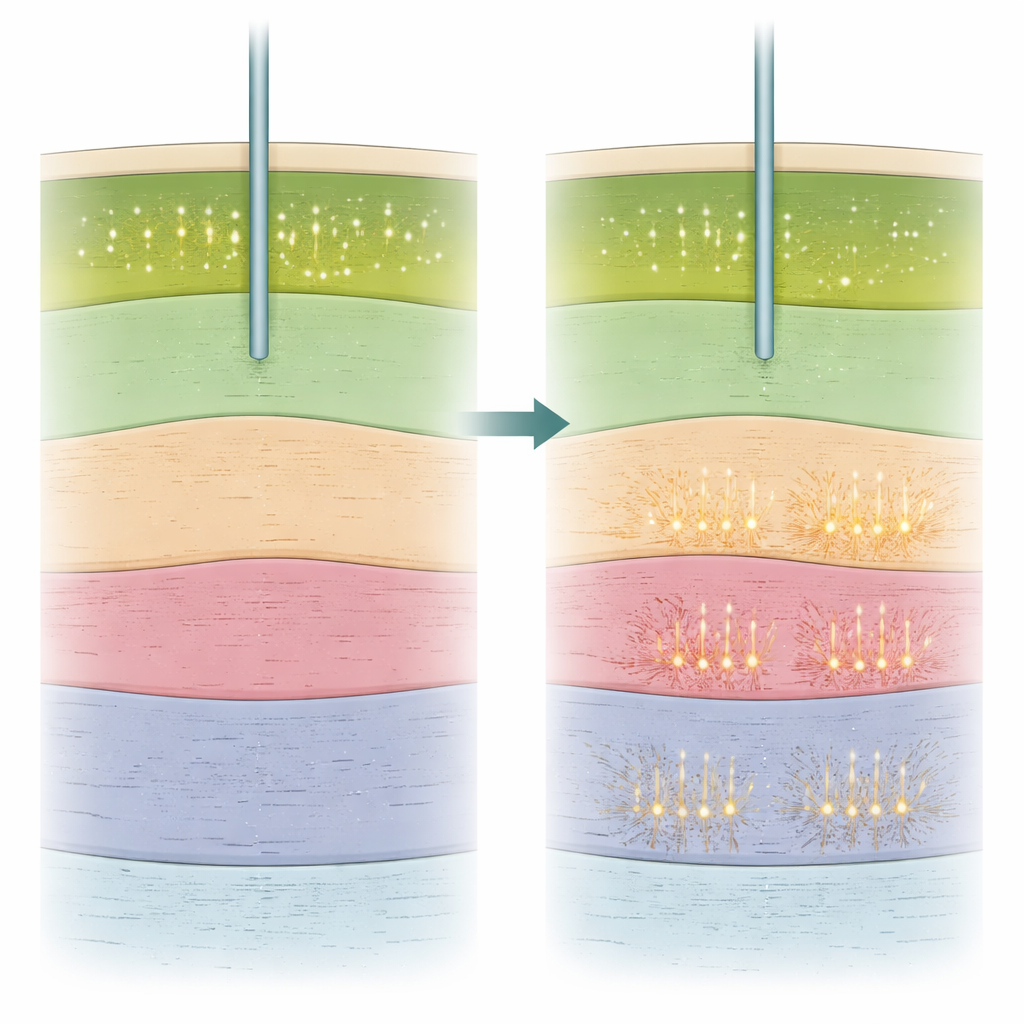
Au‑delà de la simple présence d’activité cellulaire, les chercheurs ont examiné la manière dont les neurones tiraient. Ils ont calculé plusieurs caractéristiques simples de l’activité de chaque neurone, notamment la vitesse de décharge et l’importance des décharges en bouffées par rapport à une activité plus uniforme dans le temps. Une mesure, appelée indice de bouffées, s’est révélée particulièrement informative. Cet indice était plus élevé dans le noyau sous‑thalamique que dans la région voisine de la substance noire, ce qui a permis à l’équipe de distinguer les deux même sous anesthésie générale. Fait important, plus un site d’enregistrement était proche du point optimal clinique, plus son indice de bouffées avait tendance à être élevé, aussi bien dans les interventions éveillées que sous anesthésie. D’autres mesures, comme la fréquence moyenne de décharge ou la régularité des pointes, étaient moins fiables pour différencier les deux structures. L’équipe a également utilisé l’électroencéphalographie (EEG) du cuir chevelu pour estimer la profondeur de sédation de chaque patient et a montré qu’une sédation plus profonde s’accompagnait de frontières plus floues en haut de la cible et d’une activité plus marquée par des bouffées.
Conseils pratiques pour une chirurgie « endormie » plus sûre
Puisque cette analyse provient de la pratique clinique courante plutôt que d’un essai randomisé, elle ne peut pas dicter une « recette » d’anesthésie unique et correcte. Néanmoins, les schémas qu’elle met en évidence offrent des orientations pratiques. Maintenir l’infusion de propofol à environ 4 mg/kg/h ou en‑dessous pendant la phase d’enregistrement semble préserver les signaux électriques clés nécessaires à la navigation, permettant à l’équipe chirurgicale de bénéficier du confort et de l’efficacité de l’anesthésie générale sans perdre en précision. Lorsque des doses plus élevées sont inévitables — par exemple chez des patients très anxieux — l’indice de bouffées peut servir de marqueur de secours, aidant à identifier la limite inférieure de la cible et à signaler que les enregistrements peuvent être déformés par une forte sédation. Combiner ces informations avec une imagerie soignée et des stimulations test peut éviter de placer les électrodes trop profondément.
Ce que cela signifie pour les personnes confrontées à la SCP
Pour les patients qui envisagent une SCP, l’étude apporte à la fois des motifs de tranquillité et des nuances. Elle montre que la chirurgie sous anesthésie générale au propofol est réalisable et peut encore fournir une orientation de haute qualité à partir des enregistrements cérébraux, pourvu que le niveau de médicament soit contrôlé avec soin. À des doses modérées, les repères électriques du cerveau restent lisibles et les électrodes peuvent être orientées vers le même point optimal qui bénéficie aux patients opérés éveillés. À des doses très élevées, toutefois, ces repères s’estompent et le risque de placer les électrodes légèrement trop profond augmente. En en prenant conscience, anesthésistes et neurochirurgiens peuvent ajuster les doses de propofol et prêter une attention particulière aux schémas de décharges en bouffées pour maintenir la chirurgie de SCP à la fois confortable et précisément ciblée.
Citation: Issabekov, G., Al-Fatly, B., Mousavi, M. et al. The graded effect of propofol in electrophysiology-guided navigation during deep brain stimulation surgery. npj Parkinsons Dis. 12, 64 (2026). https://doi.org/10.1038/s41531-025-01243-1
Mots-clés: stimulation cérébrale profonde, maladie de Parkinson, anesthésie au propofol, enregistrements neuronaux, navigation en neurochirurgie