Clear Sky Science · fr
Obésité préclinique et clinique : prévalence, associations au risque cardiométabolique et réponse à une intervention de mode de vie dans les études NHANES, EPIC-Potsdam et TULIP
Pourquoi cela compte pour la santé quotidienne
Beaucoup de personnes se voient dire qu’elles ont « de l’obésité » sur la base d’un chiffre d’indice de masse corporelle (IMC), mais cette étiquette n’indique pas l’étendue des dommages ni le bénéfice potentiel d’un traitement. Cette étude pose une question simple mais importante : parmi les adultes en situation d’obésité, qui présente déjà des atteintes évidentes, qui se trouve à un stade plus précoce, et dans quelle mesure des changements du mode de vie peuvent-ils faire basculer les personnes vers un risque moindre ?
Deux stades de l’obésité : contrainte précoce et atteinte claire
Un groupe international d’experts a récemment proposé de scinder l’obésité en deux stades. Le premier est l’« obésité confirmée », où un IMC élevé est corroboré par d’autres mesures corporelles comme le tour de taille ou des examens de la masse grasse. Dans ce groupe, les personnes sont ensuite classées soit en « obésité préclinique », c’est‑à‑dire excès de masse grasse sans troubles organiques évidents, soit en « obésité clinique », où apparaissent des signes manifestes que le poids nuit au cœur, au contrôle glycémique, aux reins, à la respiration ou au fonctionnement quotidien. La nouvelle étude teste la validité de cette classification dans de larges cohortes d’adultes des États‑Unis et d’Allemagne, et son importance pour les maladies futures et la réponse aux programmes de mode de vie.
La plupart des adultes en situation d’obésité présentent déjà des problèmes de santé
En utilisant des données récentes de l’Enquête nationale sur la santé et la nutrition des États‑Unis (NHANES) et de l’étude EPIC‑Potsdam en Allemagne, les chercheurs ont constaté que pratiquement tous les adultes définis comme obèses par l’IMC présentaient au moins un autre indicateur d’excès de masse grasse. Autrement dit, cette confirmation au‑delà de l’IMC apportait peu d’information supplémentaire. De manière plus frappante, plus de quatre adultes sur cinq ayant une obésité confirmée réunissaient au moins un signe clinique indiquant que l’obésité nuisait déjà à l’organisme. La proportion d’« obésité clinique » augmentait avec l’âge et la classe d’IMC, mais restait élevée chez de nombreuses personnes présentant une obésité plus légère et chez des adultes plus jeunes.
Risques différents pour maladies cardiovasculaires et diabète
Pour évaluer comment ces catégories se traduisent par des maladies réelles, l’équipe a suivi des participants de l’étude EPIC‑Potsdam au fil du temps. Les personnes atteintes d’obésité clinique présentaient un risque presque huit fois plus élevé de développer un diabète de type 2 et un risque presque trois fois plus élevé de maladie cardiovasculaire, comparativement aux adultes sans obésité ne remplissant pas les critères cliniques. Même ceux classés en « obésité préclinique » — excès de graisse sans signes cliniques majeurs — avaient un risque de diabète clairement accru, alors que leur risque de maladie cardiaque n’était pas supérieur à celui des personnes sans obésité mais présentant d’autres problèmes cliniques, comme l’hypertension. Ce profil suggère que les atteintes liées au contrôle glycémique apparaissent plus tôt que les dommages menant aux infarctus et aux AVC.
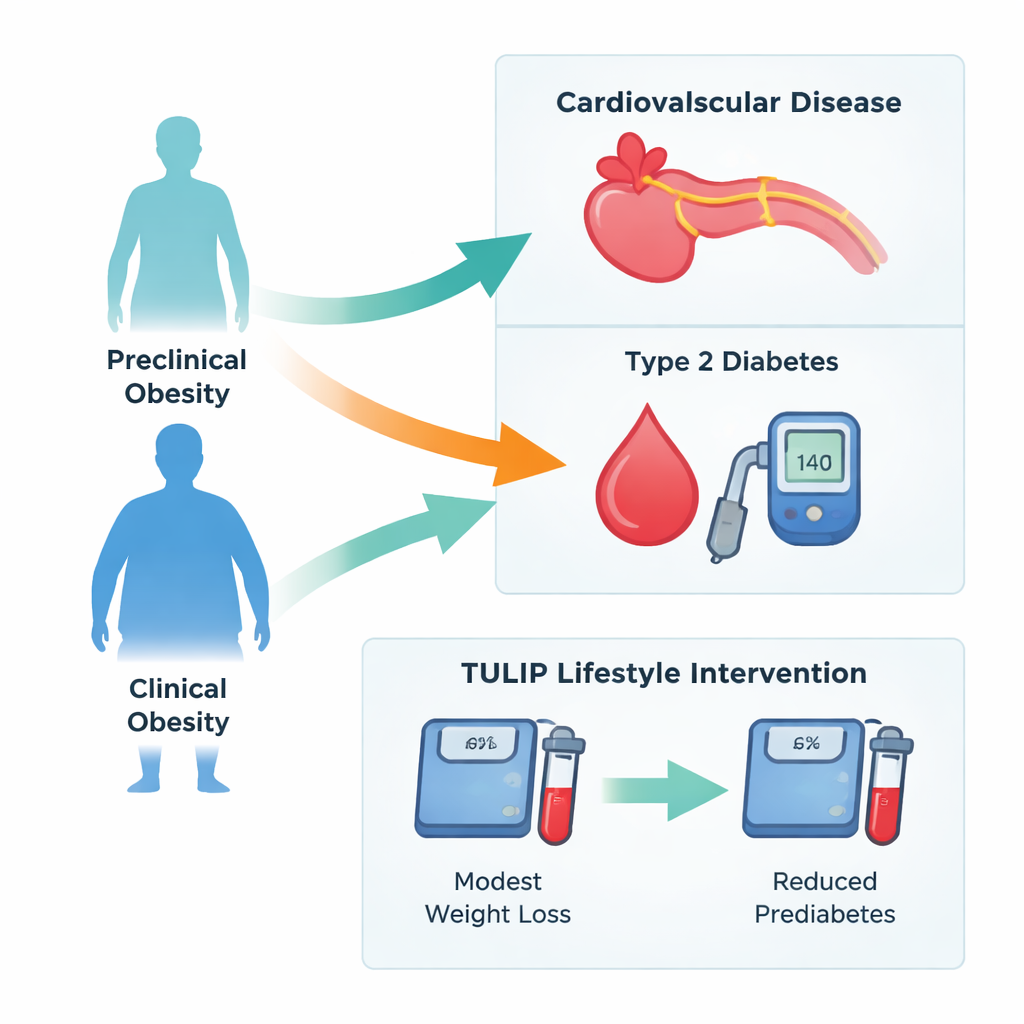
Quand les étiquettes manquent les métabolismes à haut risque
La définition initiale des experts d’un « métabolisme malsain » en cas d’obésité exigeait une combinaison stricte d’hyperglycémie, d’hypertriglycéridémie et d’un faible taux de cholestérol HDL « bénéfique ». Les nouvelles analyses montrent que cette règle étroite peut classer de nombreuses personnes ayant des altérations métaboliques nocives dans le groupe supposément plus bénin, la préclinique. Lorsque les auteurs ont assoupli ce critère pour retenir la présence d’un seul de ces problèmes, presque tous les individus avec une obésité confirmée seraient étiquetés comme ayant une obésité clinique. Cela importe car l’étude montre aussi que des glycémies et des taux de lipides modérément élevés se traduisent déjà par un sur‑risque à long terme, ce qui suggère que l’attente d’un tableau complet d’anomalies peut retarder des prises en charge nécessaires.
Le changement de mode de vie peut faire passer une personne hors de l’obésité clinique
Les chercheurs ont également examiné le programme de mode de vie TULIP en Allemagne, dans lequel des adultes en situation d’obésité ont bénéficié de neuf mois d’accompagnement sur l’alimentation et l’activité physique. Les participants qui ont perdu plus de 3 % de leur poids corporel — modeste mais réalisable au quotidien — ont vu la part d’obésité clinique passer de 71 % à 57 %. Les taux de lipides sanguins ont diminué, et la proportion de personnes en prédiabète est passée d’environ une sur deux à moins d’une sur trois. Fait intéressant, un âge plus jeune et une moindre stéatose hépatique prédisaient une meilleure probabilité de sortir de l’obésité clinique, tandis que l’IMC de départ exact ou l’ampleur de la perte de poids étaient moins déterminants que prévu.
Ce que cela signifie pour les patients et les cliniciens
En résumé, l’étude montre que, lorsque la plupart des adultes répondent aux critères d’obésité basés sur l’IMC, beaucoup présentent déjà des atteintes évidentes et un risque nettement accru de maladies cardiovasculaires et de diabète futur. Se fier à des mesures corporelles complémentaires ou à des seuils métaboliques très stricts peut donner une fausse assurance à des personnes en réalité à haut risque. Dans le même temps, les résultats apportent une lueur d’espoir : des changements de mode de vie modestes et bien accompagnés peuvent ramener un nombre significatif de personnes de l’obésité clinique vers la préclinique, en particulier s’ils sont engagés tôt et avant qu’un excès de graisse ne s’accumule dans des organes comme le foie. Les auteurs plaident pour un affinage de la définition de « l’obésité clinique » afin d’aider les médecins à mieux repérer qui peut tirer le plus grand bénéfice d’un traitement précoce, qu’il soit comportemental ou médical.
Citation: Schiborn, C., Hu, F.B., Stefan, N. et al. Preclinical and clinical obesity: prevalence, associations to cardiometabolic risk and response to lifestyle intervention in NHANES and the EPIC-Potsdam and TULIP studies. Nat Commun 17, 1935 (2026). https://doi.org/10.1038/s41467-026-69738-w
Mots-clés: stades de l'obésité, risque cardiométabolique, diabète de type 2, intervention sur le mode de vie, IMC et masse grasse