Clear Sky Science · fr
La combinaison d’inhibiteurs de PARP et de KRASG12D améliore l’efficacité thérapeutique en exploitant des vulnérabilités dans le PDAC
Pourquoi cette étude est importante
Le cancer du pancréas fait partie des cancers fréquents les plus mortels, principalement parce qu’il est généralement détecté tard et résiste aux traitements standards. De nombreuses tumeurs sont alimentées par une anomalie génétique spécifique appelée KRASG12D, pour laquelle un nouveau médicament expérimental montre des promesses mais rencontre rapidement des résistances. Cette étude pose une question concrète et à enjeux réels : peut-on associer cet inhibiteur de KRAS à un second médicament afin de transformer une réponse brève en une attaque plus profonde et durable contre le cancer ?
Un cancer tenace avec un point faible fréquent
La plupart des adénocarcinomes canalaires pancréatiques portent des mutations du gène KRAS, qui agit comme un accélérateur bloqué de la croissance cellulaire. Parmi celles-ci, la variante KRASG12D est à la fois la plus fréquente et la plus étroitement liée à une survie défavorable. Les chercheurs ont d’abord confirmé, en utilisant de larges bases de données sur le cancer, que les patients dont les tumeurs portent cette mutation ont tendance à avoir un pronostic plus mauvais que ceux présentant d’autres altérations de KRAS ou aucune. Ils ont aussi constaté que les tumeurs KRASG12D présentent une forte activité des gènes responsables de la réparation de l’ADN, ce qui suggère que ces cancers dépendent d’un appareil de réparation de l’ADN robuste pour survivre aux dommages constants associés à une croissance rapide.
Transformer une force en faiblesse
L’équipe a étudié un médicament hautement sélectif bloquant KRASG12D, appelé MRTX1133, sur des cellules de cancer du pancréas cultivées en laboratoire. Lorsqu’elles ont traité des cellules mutées KRASG12D avec ce médicament puis les ont exposées à des radiations endommageant l’ADN, les cellules ont eu du mal à réparer leurs cassures. Des tests moléculaires ont expliqué pourquoi : MRTX1133 diminuait les niveaux de protéines clés de réparation, notamment BRCA1 et RAD51, qui aident normalement à réparer les cassures double-brin dangereuses de l’ADN. Des tests spécifiques ont confirmé que les cellules étaient devenues « déficientes en recombinaison homologue » — en termes clairs, elles avaient perdu l’un de leurs systèmes de réparation de l’ADN les plus précis.
Associer deux médicaments ciblés pour un impact renforcé
La perte de cette voie de réparation est précisément le type de défaut qui rend les cellules vulnérables à une autre classe de médicaments, les inhibiteurs de PARP, déjà utilisés dans certains cancers du sein et de l’ovaire. Les chercheurs ont donc combiné MRTX1133 avec l’inhibiteur de PARP olaparib sur des cellules de cancer du pancréas porteuses de KRASG12D et dans des modèles murins. Dans plusieurs lignées cellulaires, l’association des deux médicaments a montré une synergie bien supérieure à chacun pris isolément, tuant davantage de cellules cancéreuses et réduisant fortement leur capacité à former de nouvelles colonies. Chez des souris porteuses de tumeurs pancréatiques humaines ou murines contenant KRASG12D, le traitement combiné a diminué les tumeurs plus profondément et de façon plus durable que les monothérapies, et a déclenché davantage de dommages à l’ADN et de mort cellulaire tumorale à l’examen histologique, tout en épargnant les cellules normales.
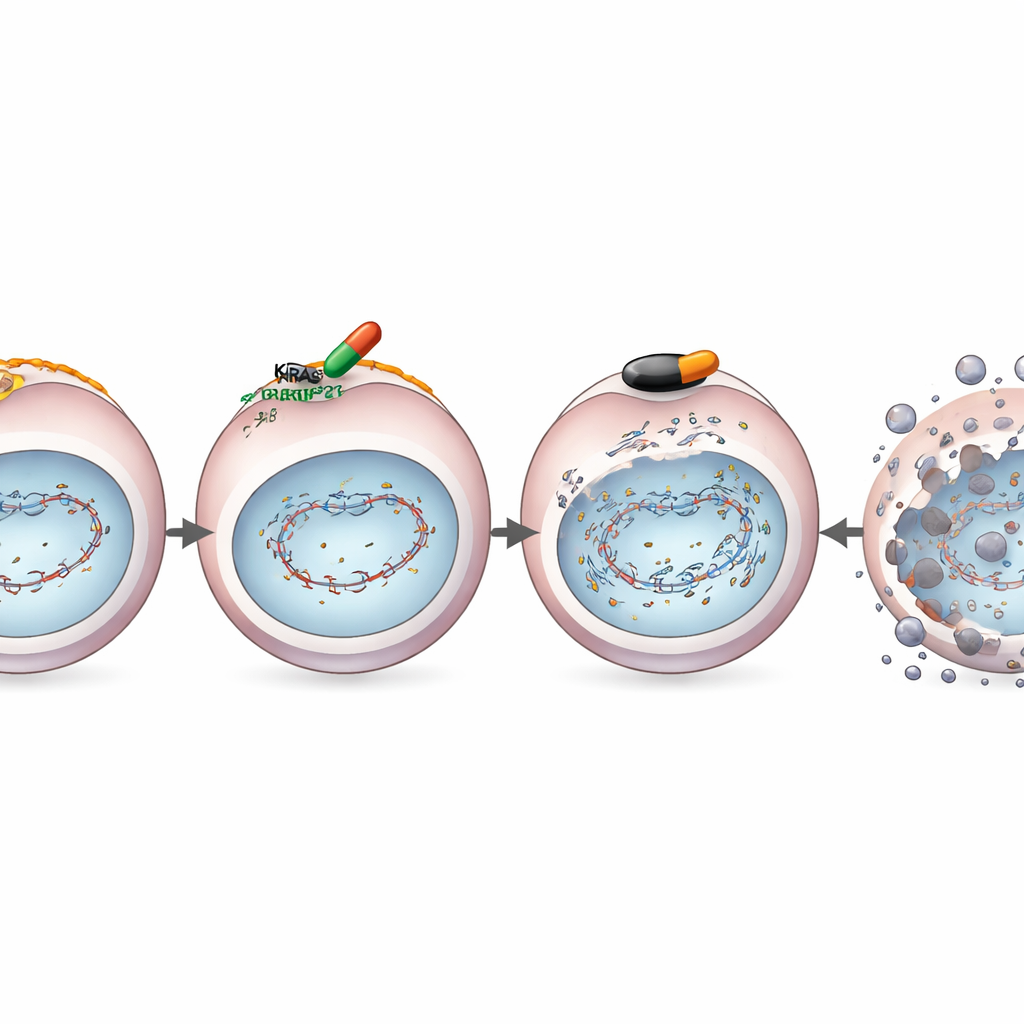
Fonctionne même lorsque la résistance apparaît
Les médicaments ciblés comme MRTX1133 échouent souvent parce que les tumeurs reconfigurent leurs circuits de croissance et restaurent la signalisation par des voies alternatives. L’équipe a délibérément généré des lignées de cellules cancéreuses devenues résistantes aux effets antiprolifératifs de MRTX1133. De manière frappante, même dans ces cellules résistantes, le médicament continuait de réduire BRCA1, RAD51 et des protéines de réparation apparentées, maintenant ainsi la faiblesse du système de réparation de l’ADN. Par conséquent, l’association de MRTX1133 et d’olaparib continuait d’induire une mort cellulaire coopérative et puissante en culture et chez des souris porteuses de tumeurs résistantes. Cela suggère que la combinaison attaque une vulnérabilité fondamentale qui persiste même après la mise en place des voies classiques de résistance.
Réveiller le système immunitaire
Au-delà de la destruction directe des cellules tumorales, le traitement combiné a aussi remodelé le microenvironnement tumoral. En utilisant le séquençage ARN unicellulaire et la cytométrie en flux chez des souris immunocompétentes, les chercheurs ont constaté que la thérapie combinée attirait davantage de lymphocytes T CD8 effecteurs et de lymphocytes T CD4 auxiliaires dans les tumeurs et les poussait vers un état plus agressif, « effecteur », tout en réduisant les signes d’épuisement des lymphocytes T. Lorsque les cellules CD8 ont été expérimentalement éliminées, le bénéfice de la paire thérapeutique a diminué, montrant que l’attaque immunitaire constitue une part importante de l’effet global. Autrement dit, la stratégie ne se contente pas de fragiliser la tumeur de l’intérieur en paralysant la réparation de l’ADN ; elle invite aussi le système immunitaire à rejoindre la lutte.
Ce que cela pourrait signifier pour les patients
Bien que le médicament ciblant KRASG12D étudié ici ne progresse plus en clinique, l’étude délivre un message clair : bloquer sélectivement KRASG12D peut créer une faiblesse spécifique de la réparation de l’ADN qui rend les tumeurs pancréatiques extrêmement sensibles aux inhibiteurs de PARP, et cela reste vrai même après l’apparition d’une résistance au médicament KRAS lui-même. De futurs agents ciblant KRASG12D pourraient être associés à des inhibiteurs de PARP, et peut‑être à des immunothérapies, pour transformer une mutation autrefois « non médicamentable » en une opportunité de traitement personnalisé pour la grande proportion de patients atteints de cancer du pancréas dont les tumeurs portent cette altération génétique.
Citation: Xu, X., Chen, X., Xu, R. et al. Combination of PARP and KRASG12D inhibitors enhances therapeutic efficacy by exploiting vulnerabilities in PDAC. Nat Commun 17, 3118 (2026). https://doi.org/10.1038/s41467-026-69695-4
Mots-clés: cancer du pancréas, KRASG12D, inhibiteur de PARP, réparation de l’ADN, thérapie combinée