Clear Sky Science · fr
Déterminant moléculaire de la dépendance au faible voltage de l’inactivation humaine de Nav1.7 révélé par un inhibiteur sélectif de Nav1.7 basé sur l’efficacité
Atténuer les signaux de la douleur
Pourquoi certaines personnes ressentent-elles une douleur atroce à la moindre touche, alors que d’autres ne sentent presque rien ? Une grande partie de la réponse tient à de minuscules portes protéiques dans nos cellules nerveuses qui contrôlent les signaux électriques. Cette étude révèle comment une subtilité structurale dans l’une de ces portes, appelée Nav1.7, la rend particulièrement importante pour déclencher la douleur — et comment un composé naturel, l’Uvarigranol D, peut la fermer sélectivement. Ce travail ouvre la voie à une nouvelle stratégie de conception d’analgésiques qui calment les nerfs douloureux hyperactifs sans ralentir le cœur ni troubler le cerveau. 
Un gardien spécial de la douleur
Nos nerfs génèrent des impulsions électriques grâce à des canaux sodiques, des pores microscopiques qui s’ouvrent brièvement pour laisser entrer des ions sodium chargés positivement. Il existe neuf variantes principales de ces canaux chez l’humain, chacune adaptée à des tissus différents comme le cerveau, le muscle, le cœur ou les fibres sensorielles de la douleur. Nav1.7 est la variante présente dans les fibres périphériques de la douleur. Elle est inhabituelle car elle peut s’activer et s’inactiver à des potentiels plus faibles que ses parentes, ce qui lui permet de répondre à de très faibles variations de voltage. Cela fait de Nav1.7 un amplificateur puissant de signaux déclencheurs de douleur faibles. Des études génétiques montrent qu’une Nav1.7 hyperactive provoque des syndromes douloureux héréditaires sévères, tandis qu’une Nav1.7 totalement non fonctionnelle rend les personnes incapables de ressentir la douleur.
Trouver un bloqueur sélectif de la douleur
Les développeurs de médicaments espèrent depuis longtemps cibler Nav1.7 pour traiter la douleur chronique, mais elle ressemble de très près à d’autres canaux sodiques indispensables au battement cardiaque et au fonctionnement cérébral. La plupart des molécules expérimentales se lient à de nombreux types de canaux, entraînant des effets secondaires ou des échecs en essais cliniques. Les chercheurs ont testé plus de 1 500 composés naturels à l’aide d’un test cellulaire détectant les changements de potentiel membranaire. Ils ont identifié une famille de molécules issues de la plante Uvaria grandiflora, en se concentrant sur l’une d’elles, appelée Uvarigranol D (UGD). L’UGD atténuait les courants sodiques dans plusieurs types de canaux, mais elle a presque complètement silencie Nav1.7 alors qu’elle ne bloquait qu’à moitié d’autres canaux sodiques, même à fortes concentrations. Cela signifie que sa sélectivité ne vient pas d’une liaison plus forte, mais d’un effet beaucoup plus marqué une fois liée.
Un changement de la taille d’un atome rend Nav1.7 unique
Pour comprendre pourquoi l’UGD est si efficace sur Nav1.7, l’équipe a construit des canaux chimériques en échangeant des morceaux entre Nav1.7 et un canal cérébral étroitement apparenté, Nav1.2. Cela a permis d’identifier une petite région près de la bouche externe du pore, entre deux segments structurels appelés S5 et S6 dans le domaine III, comme déterminant clé du pouvoir de blocage complet de l’UGD. La comparaison des séquences d’acides aminés a révélé que seule Nav1.7 porte une thréonine en position 1398, alors que tous les autres canaux sodiques humains présentent une méthionine plus volumineuse à cet endroit. Lorsque les chercheurs ont remplacé la thréonine de Nav1.7 par une méthionine, l’UGD n’a plus pu fermer complètement le canal ; inverser la substitution dans Nav1.2 (méthionine → thréonine) a rendu ce canal semblable à Nav1.7. Cette substitution unique a aussi modifié les potentiels d’activation et d’inactivation des canaux : la thréonine rend le canal activable et inactivable à des voltages plus négatifs et accélère ces processus, des propriétés qui favorisent que Nav1.7 se trouve dans un état non reposé même près du potentiel de repos normal des neurones sensoriels de la douleur.
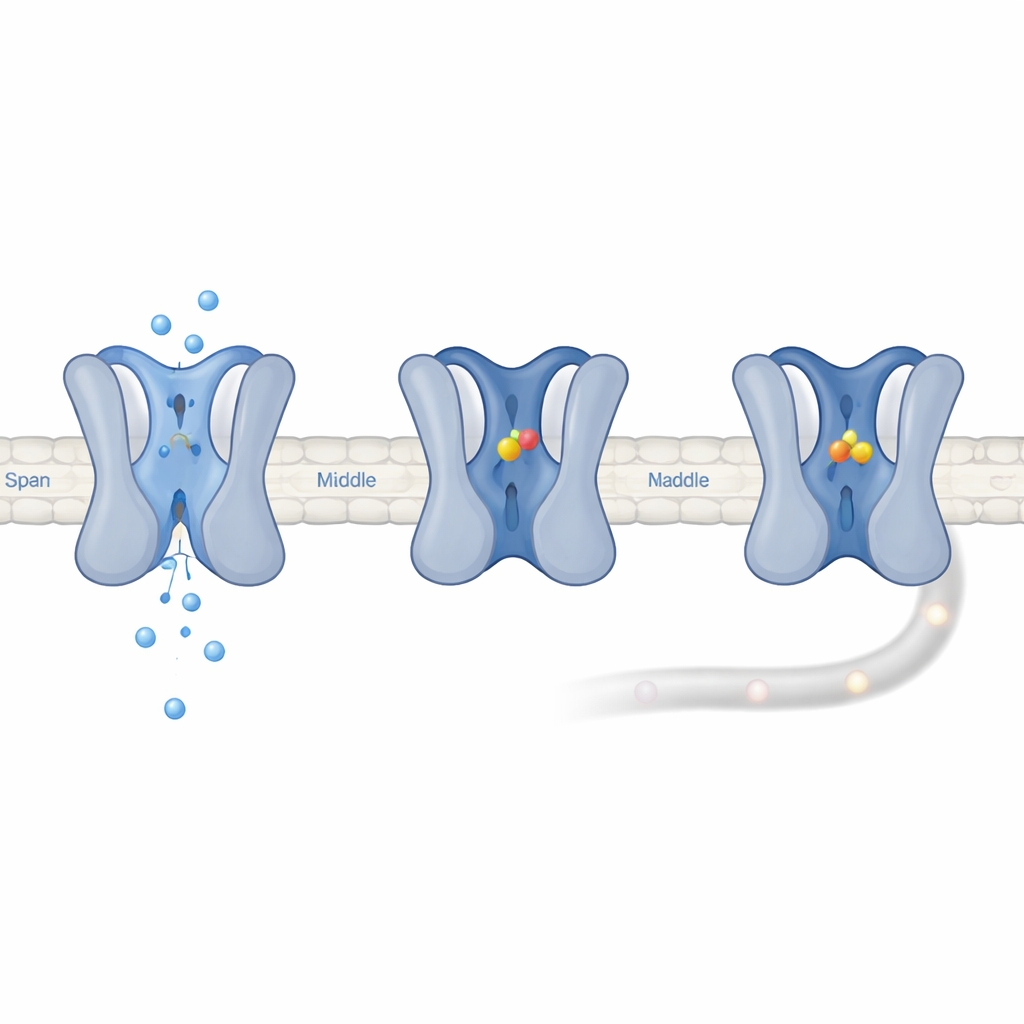
Verrouiller le canal dans un mode inactivé prolongé
Les enregistrements électriques ont montré que l’UGD ne s’accroche pas à Nav1.7 lorsqu’il est fermé ou brièvement ouvert. Au contraire, elle préfère les canaux entrés dans un état d’« inactivation lente » de longue durée, dans lequel le pore est fermé et met des centaines de millisecondes ou plus à récupérer. En présence d’UGD, les canaux mettaient environ dix fois plus de temps à sortir de cet état, ce qui signifie que l’UGD le stabilise. Des simulations informatiques ont suggéré que l’UGD s’insère dans une poche formée là où une boucle du domaine III rencontre une hélice du domaine IV, établissant des contacts clés avec cinq acides aminés. La mutation de n’importe lequel de ces résidus affaiblissait l’effet de l’UGD, confirmant l’importance de cette poche. Parce que la structure riche en thréonine de Nav1.7 la pousse à basculer vers des états inactivés à des voltes plus faibles, une plus grande fraction de ses canaux se trouve dans l’état que préfère l’UGD, expliquant pourquoi Nav1.7 est fonctionnellement beaucoup plus supprimée que ses homologues malgré une affinité de liaison similaire.
Des pores ioniques au soulagement de la douleur
Au final, ce qui compte est la façon dont ces événements moléculaires influencent les cellules réelles. Dans des neurones sensoriels de la douleur issus du ganglion rachidien dorsal de rat, l’UGD a fortement réduit le nombre de potentiels d’action — les pics rapides de voltage qui véhiculent l’information douloureuse — et les a finalement stoppés complètement à des concentrations faibles micromolaires et submicromolaires. En revanche, des cellules de type cardiaque humaines dérivées de cellules souches, qui utilisent principalement un canal sodique différent (Nav1.5) et reposent à un voltage légèrement plus bas, étaient environ 60 fois moins sensibles. Cela suggère qu’un bloqueur « sélectif par efficacité » comme l’UGD peut atténuer les voies de la douleur bien plus que les tissus excitables cardiaques ou autres, simplement en raison de la fréquence à laquelle Nav1.7 se trouve dans son état inactivé favorisé par le médicament.
Ce que cela signifie pour les traitements futurs de la douleur
L’étude révèle qu’un petit détail structural — une seule thréonine — sous-tend le comportement particulier de Nav1.7 à bas voltage et sa capacité à générer des « courants seuil », ces faibles signaux qui déterminent si un neurone de la douleur va déclencher. En se liant et en stabilisant la forme inactivée de ce canal, l’UGD exploite cette tendance intrinsèque et supprime Nav1.7 beaucoup plus fortement que les autres canaux sodiques. Pour un non-spécialiste, la conclusion est que les auteurs ont cartographié une faiblesse précise du gardien de la douleur et montré une manière de l’exploiter sans perturber fortement les canaux cardiaques ou cérébraux. Cette découverte ouvre la voie à la conception de nouveaux analgésiques qui calment les nerfs douloureux hyperactifs en ciblant le comportement en voltage et l’état du canal, plutôt qu’en recherchant uniquement une liaison plus forte à Nav1.7.
Citation: Zhao, F., Xi, C., Li, J. et al. Molecular determinant of low-voltage dependence of human Nav1.7 inactivation revealed by efficacy-based Nav1.7 selective inhibitor. Nat Commun 17, 2559 (2026). https://doi.org/10.1038/s41467-026-69184-8
Mots-clés: canal sodique Nav1.7, douleur chronique, Uvarigranol D, inhibition dépendante de l’état, canaux sodiques voltage-dépendants