Clear Sky Science · fr
Expansion clonale des lymphocytes T CD8⁺ cytotoxiques dans l’ARIA associée au lecanemab
Pourquoi cela importe pour les personnes atteintes d’Alzheimer
Le lecanemab fait partie des premiers médicaments capables d’éliminer l’amyloïde du cerveau et de ralentir modestement la perte de mémoire dans la maladie d’Alzheimer. Mais certains patients sous ce traitement développent un gonflement cérébral ou de petites hémorragies cérébrales, des modifications visibles en IRM regroupées sous le terme anomalies d’imagerie liées à l’amyloïde (ARIA). Cette étude pose une question cruciale pour les patients et les familles : que se passe‑t‑il dans le système immunitaire lorsque l’ARIA apparaît, et un simple test sanguin pourrait‑il un jour aider à prédire qui est le plus à risque ?
Promesse et risque d’un nouveau traitement contre l’Alzheimer
Le lecanemab est un anticorps administré par perfusion qui cible les amas d’une protéine appelée bêta‑amyloïde, un marqueur de la maladie d’Alzheimer. En aidant l’organisme à éliminer l’amyloïde, il peut ralentir modérément le déclin cognitif. Pourtant, ce bénéfice s’accompagne d’un enjeu de sécurité : certaines personnes développent l’ARIA, qui peut inclure des zones de gonflement cérébral ou de microhémorragies. Ces effets secondaires nécessitent une surveillance IRM fréquente et peuvent restreindre l’accès au traitement. Tout le monde n’est pas également vulnérable — les porteurs d’une variante génétique appelée APOE4 présentent un risque plus élevé — mais les gènes seuls n’expliquent pas pourquoi l’ARIA survient, en particulier tôt après le début du traitement. Comme le lecanemab est administré par voie sanguine, les auteurs ont émis l’hypothèse qu’un examen approfondi des cellules immunitaires circulantes pourrait révéler des signes avant‑coureurs ou même des mécanismes reliant le traitement à des lésions vasculaires cérébrales. 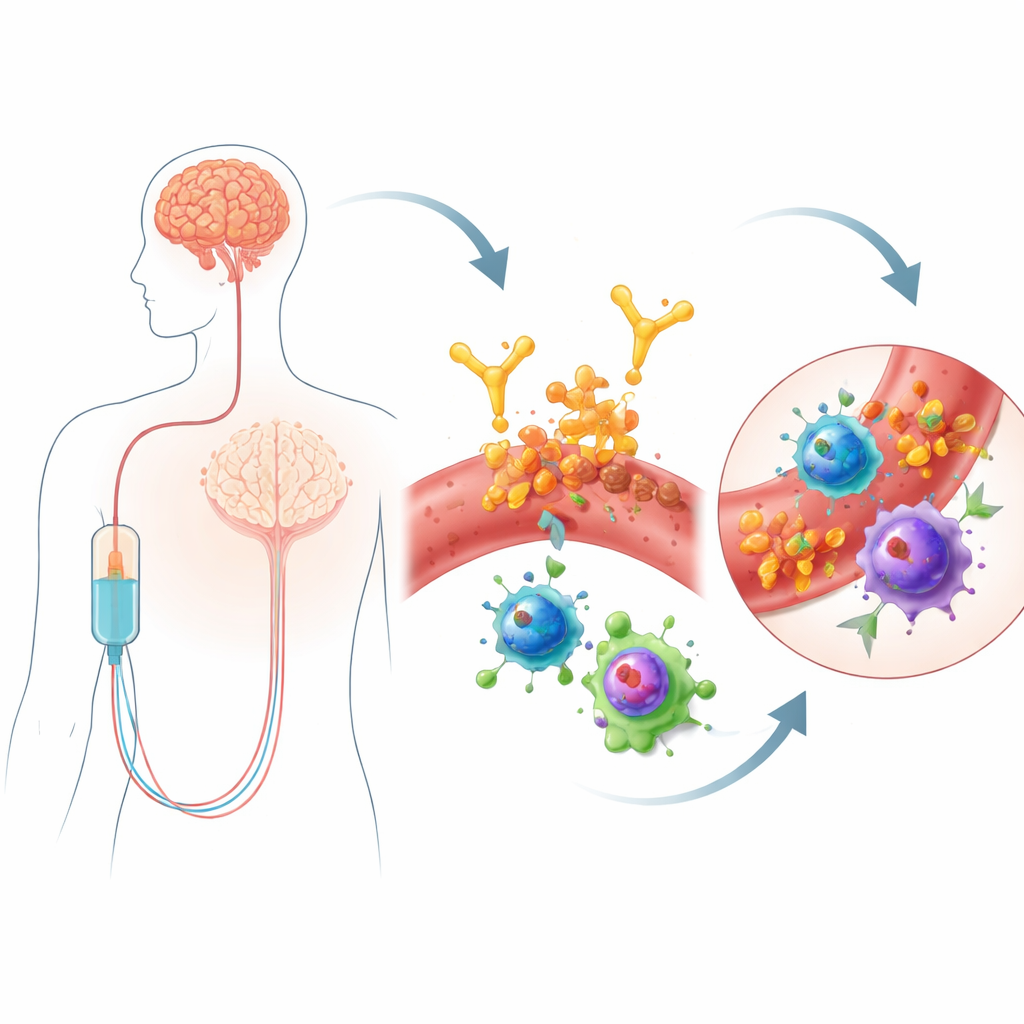
Suivi des cellules immunitaires chez des patients ayant développé ou non une ARIA
Les chercheurs ont étudié six personnes atteintes d’Alzheimer recevant du lecanemab dans une clinique mémoire régionale. Trois ont développé différentes formes d’ARIA, et trois patients appariés (d’âge, sexe, génotype APOE et nombre de perfusions similaires) ne l’ont pas développée. Le sang a été prélevé juste avant les perfusions, et l’équipe a utilisé une approche « multi‑omique » approfondie : séquençage ARN unicellulaire pour lire les gènes activés dans des milliers de cellules immunitaires individuelles, étiquettes basées sur des anticorps pour définir les types cellulaires, séquençage des récepteurs des cellules T pour suivre les clones, et métabolomique ciblée pour mesurer des centaines de petites molécules impliquées dans le métabolisme cellulaire. Cela leur a permis de déterminer non seulement quels types cellulaires étaient présents, mais aussi leur niveau d’activité, le carburant qu’ils utilisaient et si des familles spécifiques de cellules T se développaient en réponse à un déclencheur.
Expansion de lymphocytes T tueurs fortement armés
Un schéma net est apparu chez les patients qui ont développé l’ARIA. Par rapport aux témoins, ils présentaient une proportion plus élevée de lymphocytes T CD8 « tueurs » et moins de lymphocytes T CD4 auxiliaires. Au sein du réservoir CD8, deux sous‑groupes se distinguaient : les cellules mémoire effectrices et une forme terminalement différenciée connue sous le nom de cellules TEMRA. Ces cellules TEMRA sont comme des soldats vétérans — hautement spécialisées pour l’attaque, dotées d’un fort équipement de destruction des cellules cibles. Chez les patients positifs pour l’ARIA, les TEMRA étaient plus nombreuses, plus clonellement étendues (c’est‑à‑dire que certaines familles de cellules T s’étaient multipliées) et présentaient des programmes géniques associés à la cytotoxicité, à la migration à travers les vaisseaux sanguins et à des signes de stimulation chronique. Des états cellulaires T similaires ont été observés dans le vieillissement, les infections chroniques, la sclérose en plaques et dans le liquide cérébro‑spinal de personnes atteintes d’Alzheimer, où elles peuvent s’accumuler près des vaisseaux sanguins et de la surface du cerveau.
Reprogrammation métabolique et dialogue avec d’autres cellules immunitaires
L’équipe a également observé que ces cellules effectrices CD8 avaient reconfiguré leur métabolisme. Au lieu de compter surtout sur une production d’énergie efficace dans les mitochondries, elles se sont orientées vers la glycolyse, une voie plus rapide mais moins efficace qui soutient une activité intense et de courte durée. Les mesures de métabolites dans les cellules sanguines confirment cela : les taux de lactate et de pyruvate étaient augmentés, tandis que les composants clés du cycle de l’acide citrique étaient réduits, un profil typique des cellules immunitaires inflammatoires. Les monocytes, un autre type de globules blancs, montrent des modifications complémentaires. Chez les patients ARIA‑positifs, les monocytes ont activé des gènes pour la présentation d’antigènes, l’adhérence à d’autres cellules et la production de chimiokines — signaux chimiques qui attirent les cellules T. La modélisation computationnelle des paires ligand‑récepteur suggère que les monocytes envoyaient des signaux d’activation et d’homing renforcés vers les cellules effectrices CD8, créant un environnement qui encourage ces cellules tueuses à interagir avec la paroi des vaisseaux sanguins.
Codes d’adresse qui orientent les cellules T vers les vaisseaux cérébraux
Puisque cette étude n’a échantillonné que le sang, les auteurs se sont appuyés sur un jeu de données unicellulaire indépendant provenant de cerveaux de patients traités par lecanemab pour vérifier si les mêmes programmes des cellules T étaient liés à des niches vasculaires dans le cerveau. Lorsqu’ils ont projeté leurs sous‑ensembles CD8 sur cette carte cérébrale, les cellules TEMRA et mémoire effectrice des patients ARIA‑positifs montraient des « codes d’adresse » transcriptionnels — combinaisons de molécules d’adhésion et de récepteurs de chimiokines — qui correspondaient aux cellules endothéliales (vasculaires) du cerveau malade. Ces signatures suggèrent que les cellules T tueuses étendues ne sont pas seulement fortement armées et métaboliquement activées, mais aussi programmées pour se diriger vers et interagir avec des vaisseaux sanguins cérébraux stressés aux sites d’élimination de l’amyloïde. 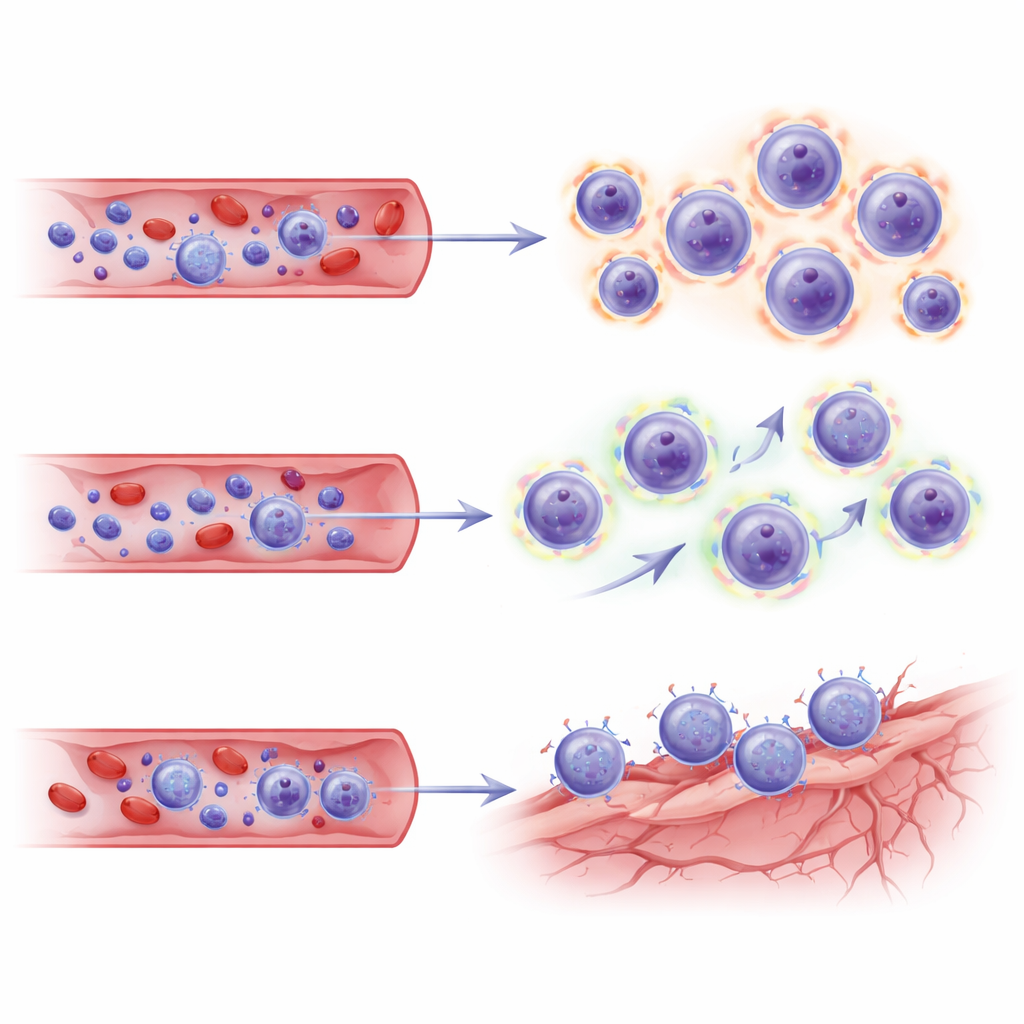
Ce que cela pourrait signifier pour les patients et les soins futurs
Dans l’ensemble, cette petite mais riche étude présente l’ARIA comme autre chose qu’un effet secondaire passif de l’élimination de l’amyloïde. Elle semble plutôt liée à une réponse immunitaire coordonnée dans le sang : expansion et activation métabolique de clones spécifiques de lymphocytes T tueurs, renforcement des signaux émis par les monocytes et caractéristiques moléculaires favorisant l’engagement avec les vaisseaux sanguins cérébraux. Ce travail ne prouve pas que ces cellules causent l’ARIA — les changements immunitaires pourraient être une réaction à une lésion vasculaire plutôt que sa source — mais il fournit des hypothèses testables et une feuille de route pour des biomarqueurs sanguins. À l’avenir, mesurer l’abondance et l’état métabolique des cellules CD8 TEMRA, ainsi que des molécules de signalisation clés, pourrait aider à identifier les patients à plus haut risque d’ARIA, à adapter les calendriers de surveillance ou même à inspirer des stratégies ciblées pour atténuer temporairement cette réponse immunitaire tout en préservant les bénéfices des thérapies d’élimination de l’amyloïde.
Citation: Johnson, L.A., Saito, K., Pallerla, A.V. et al. Clonal expansion of cytotoxic CD8⁺ T cells in lecanemab-associated ARIA. Nat Commun 17, 2180 (2026). https://doi.org/10.1038/s41467-026-68921-3
Mots-clés: Maladie d’Alzheimer, lecanemab, cellules immunitaires, vaisseaux sanguins cérébraux, effets indésirables du traitement