Clear Sky Science · fr
La différenciation combinatoire de cellules souches pluripotentes humaines induites génère un épithélium thymique fonctionnel favorisant le développement des cellules dendritiques et des lymphocytes T CD4/CD8
Construire un terrain d’entraînement pour les cellules immunitaires
Le système immunitaire humain dépend d’un petit organe fragile, le thymus, où les nouveaux lymphocytes T apprennent à reconnaître les agents pathogènes sans attaquer l’organisme lui‑même. Avec l’âge, ou dans certaines maladies génétiques, le thymus régresse ou dysfonctionne, laissant les personnes vulnérables aux infections et aux cancers. Cette étude montre comment des chercheurs peuvent recréer en laboratoire des éléments clés du thymus à partir de cellules souches reprogrammées, ouvrant la voie à des systèmes immunitaires sur mesure et à des thérapies cellulaires T plus sûres et mieux contrôlées.
Pourquoi le thymus est important
Le thymus fonctionne comme une école pour les lymphocytes T, un type de globules blancs qui patrouillent l’organisme à la recherche de cellules infectées ou cancéreuses. Dans le thymus, les lymphocytes T en développement sont testés : ceux qui réagissent correctement aux cibles étrangères sont conservés, tandis que ceux susceptibles d’attaquer l’organisme sont éliminés. Cette « éducation » est orchestrée par des cellules de soutien spécialisées appelées cellules épithéliales thymiques (CET), qui forment des régions distinctes connues sous les noms de cortex et de medulla. Recréer ces CET en dehors du corps a été difficile, et la plupart des tentatives précédentes produisaient des cellules immatures qui devaient être transplantées chez des animaux pour achever leur maturation.
Guider les cellules souches pas à pas
Pour surmonter cet obstacle, les chercheurs ont commencé par des cellules souches pluripotentes induites humaines, qui peuvent être obtenues à partir de tissus adultes puis orientées vers presque n’importe quel type cellulaire. Ils ont conçu une « feuille de route » sur deux semaines, soigneusement planifiée, qui mime la formation du thymus durant le développement précoce. En utilisant une stratégie statistique appelée design of experiments, combinée à des mesures larges de l’activité génique, ils ont testé en parallèle de nombreuses combinaisons de signaux de croissance. En activant ou en inhibant des voies clés à des moments précis, ils ont poussé les cellules souches à travers plusieurs stades intermédiaires vers des progéniteurs épithéliaux thymiques — des cellules immatures de type CET portant des gènes caractéristiques tels que FOXN1 et PAX9 et ressemblant à des cellules du cortex thymique précoce.
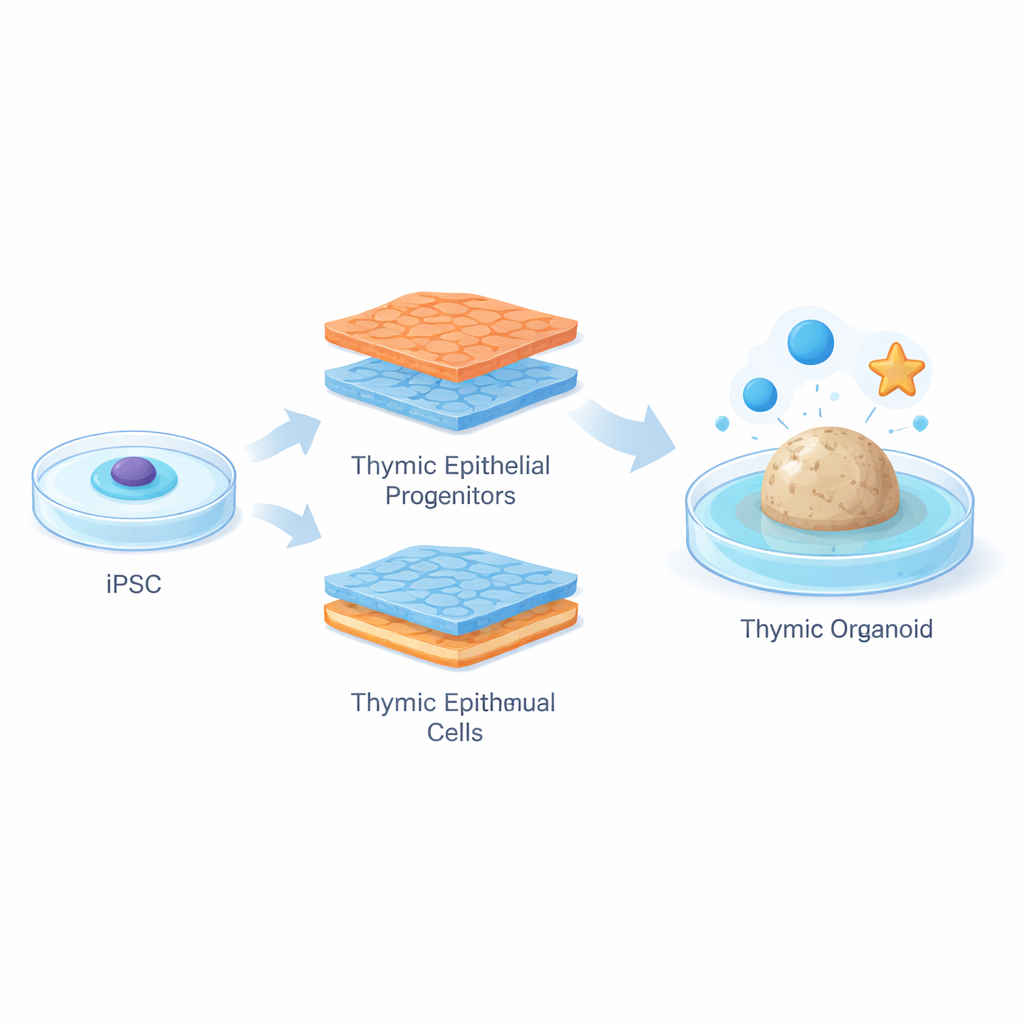
Assembler des organoïdes thymiques miniatures
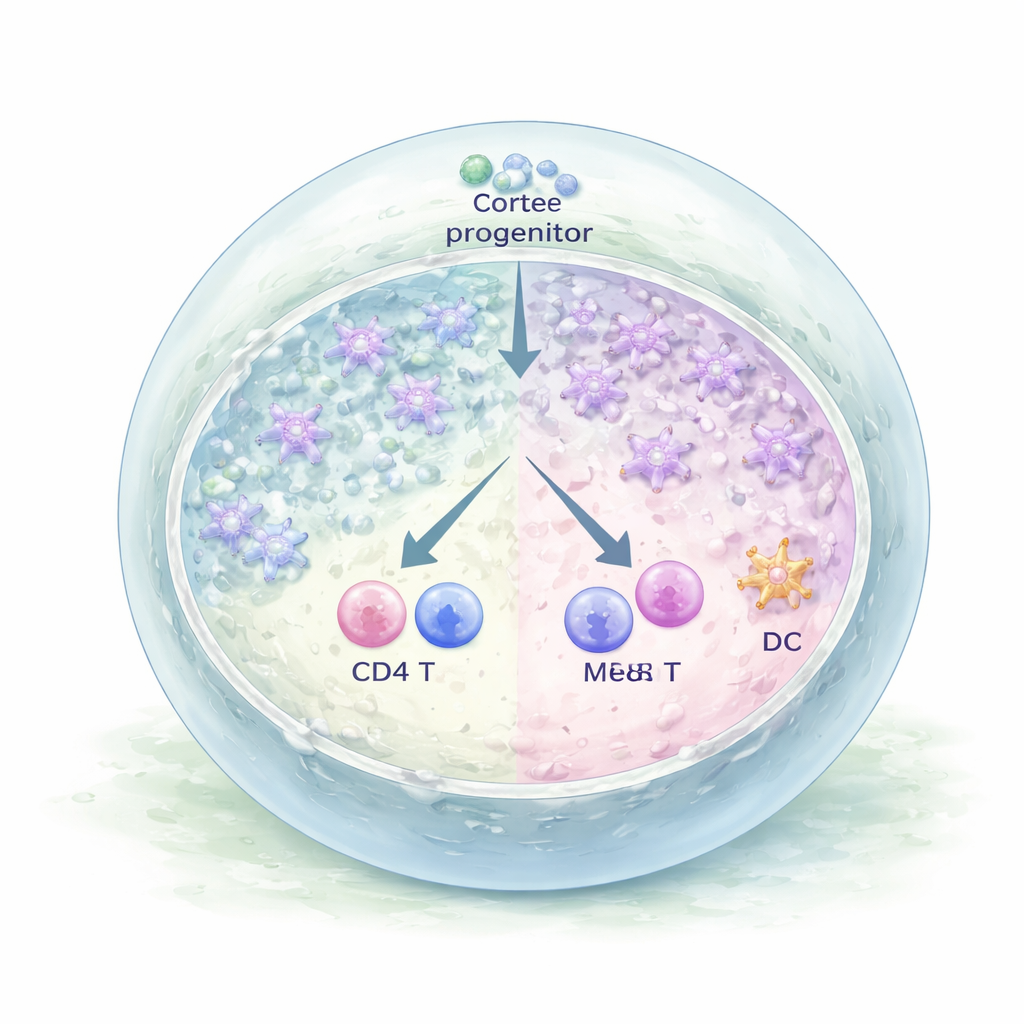
Après avoir généré un grand nombre de ces cellules progénitrices, l’équipe les a mélangées à des précurseurs rares formant le sang, fraîchement isolés de tissu thymique humain. Le mélange a été compacté en petits agrégats et encapsulé dans un gel mou de fibrine à l’interface air‑liquide, formant des « organoïdes thymiques humains » en trois dimensions. En quelques jours, les organoïdes ont évolué en sphères complexes avec des projections s’étendant dans le gel. Des images détaillées et des analyses géniques ont montré que de nombreuses cellules épithéliales au sein de ces organoïdes avaient maturé en cellules de type medulla affichant des niveaux élevés de HLA‑DR, une molécule nécessaire pour présenter des antigènes du soi aux lymphocytes T en développement. Les organoïdes ont également commencé à exprimer un large ensemble de gènes tissulaires, rappelant la façon dont les cellules de la medulla thymique réelle contribuent à imposer la tolérance vis‑à‑vis de nombreux organes.
Former plusieurs types de cellules immunitaires
Les organoïdes n’ont pas seulement ressemblé à du tissu thymique — ils ont fonctionné comme tel. Lorsque les chercheurs ont examiné les cellules d’origine sanguine après plusieurs semaines, ils ont constaté que les progéniteurs précoces avaient perdu leur identité de cellules souches et s’étaient différenciés en lymphocytes T portant des récepteurs T complets. Les deux grandes branches des lymphocytes T sont apparues : les lymphocytes T alpha–bêta conventionnels et les lymphocytes T gamma–delta. Parmi eux se trouvaient des lymphocytes T CD4 et CD8 mûrs à simple positivité portant des marqueurs de surface (CCR7 et CD62L) typiques des récents émigrants thymiques prêts à entrer dans la circulation sanguine. Le profilage unicellulaire a également révélé que certains progéniteurs au sein des organoïdes empruntaient une voie différente, devenant des cellules dendritiques, un autre type clé de cellule immunitaire qui collabore avec les CET pour façonner un répertoire de lymphocytes T sûr.
Du modèle de laboratoire aux thérapies futures
Dans l’ensemble, ce travail présente un organoïde humain de type thymique entièrement in vitro, construit à partir de cellules souches pluripotentes, capable d’orienter des cellules sanguines immatures vers des lymphocytes T et des cellules dendritiques diversifiés et fonctionnels. Pour le grand public, l’idée essentielle est que les chercheurs apprennent à reconstruire le thymus dans une boîte — à la fois sa structure et sa fonction d’enseignement. Avec des améliorations supplémentaires, de tels organoïdes pourraient aider à réparer des systèmes immunitaires endommagés chez les enfants nés sans thymus fonctionnel, à rajeunir la production de lymphocytes T chez les personnes âgées, et à fournir une « usine » contrôlée pour produire des lymphocytes T sur mesure pour l’immunothérapie anticancéreuse et d’autres traitements cellulaires.
Citation: Provin, N., d’Arco, M., Le Bozec, A. et al. Combinatory differentiation of human induced pluripotent stem cells generates functional thymic epithelium driving dendritic cell and CD4/CD8 T cell development. Nat Commun 17, 1969 (2026). https://doi.org/10.1038/s41467-026-68675-y
Mots-clés: organoïdes thymiques, cellules souches pluripotentes induites, développement des lymphocytes T, cellules épithéliales thymiques, immunologie régénérative