Clear Sky Science · fr
Des macrophages péricapillaires atypiques Ly6G⁺Nur77⁺ initient des réponses immunitaires de type 2 aux allergènes dans le poumon de la souris
Pourquoi les acariens de la poussière importent pour vos poumons
Pour des millions de personnes souffrant d’asthme ou de rhinite allergique, la poussière quotidienne peut déclencher toux, respiration sifflante et yeux qui grattent — mais la façon dont l’organisme détecte d’abord ces particules apparemment inoffensives restait mystérieuse. Cette étude, menée chez la souris, met au jour un ensemble jusque-là inconnu de cellules « sentinelles » dans le poumon qui détectent les allergènes d’acariens de la poussière et déclenchent le type de réaction immunitaire qui alimente les allergies. Comprendre ce système d’alarme précoce pourrait ouvrir des voies nouvelles pour prévenir ou calmer l’inflammation allergique avant qu’elle ne dégénère en maladie manifeste. 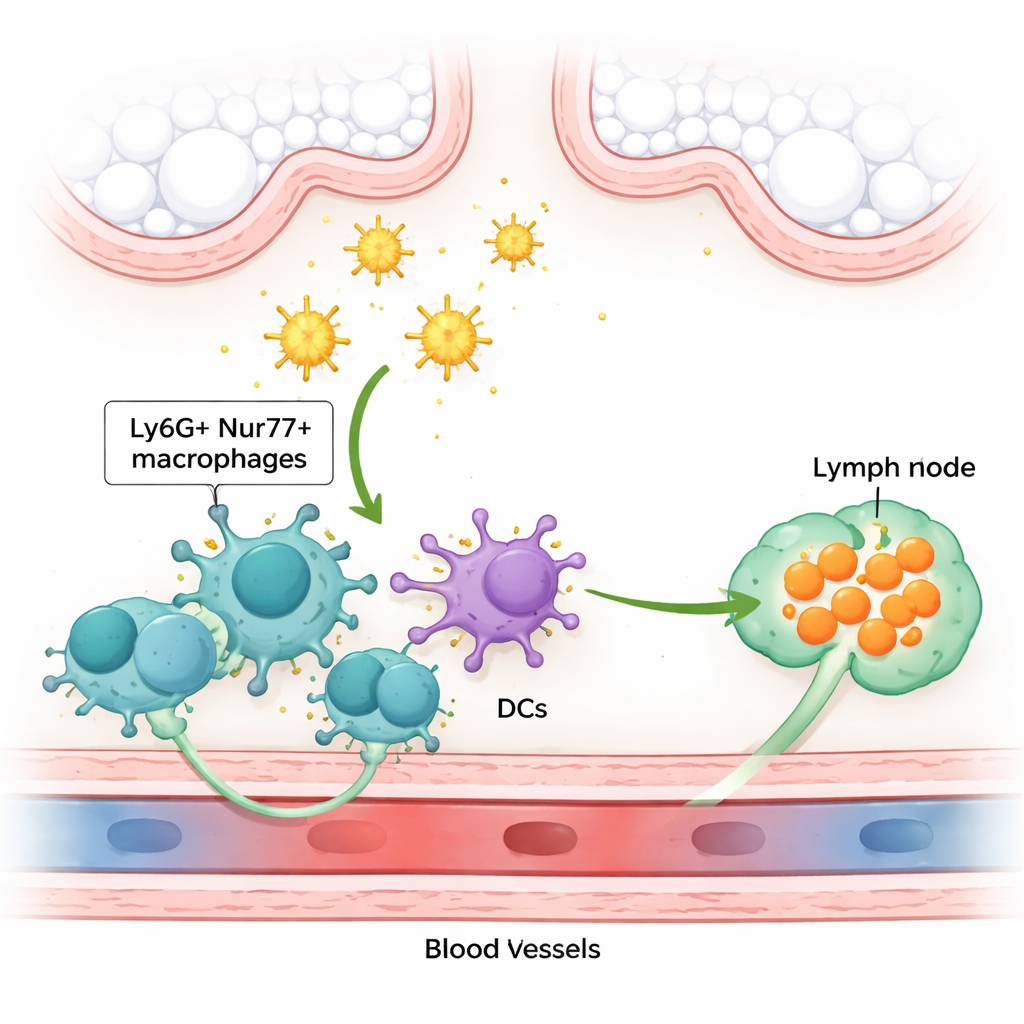
Un système d’alarme caché dans les vaisseaux pulmonaires
Les chercheurs se sont concentrés sur l’extrait d’acarien de la poussière domestique, l’un des déclencheurs d’allergie d’intérieur les plus répandus au monde. Plutôt que de considérer l’allergène comme un simple envahisseur étranger, l’équipe s’est posée une autre question : le système immunitaire réagit-il à ce que l’allergène inflige aux tissus ? De nombreuses protéines d’acariens agissent comme des ciseaux, en coupant d’autres protéines. Les scientifiques ont montré qu’une activité de découpe spécifique — appelée activité des cystéine protéases — provenant des acariens et d’allergènes modèles apparentés est absolument nécessaire pour déclencher une réponse classique de type 2, la voie associée à l’asthme et à d’autres maladies allergiques. Lorsque cette activité de découpe était bloquée, les souris ne développaient pas de cellules T helper 2 (Th2) ni d’éosinophiles dans leurs poumons, même si l’allergène était toujours présent.
Rencontrez les macrophages « sentinelles » périvasculaires
En creusant davantage, l’équipe a découvert un groupe inhabituel de cellules immunitaires installées juste à côté de minuscules vaisseaux sanguins pulmonaires. Ces cellules ressemblent à des macrophages — des cellules professionnelles d’« engloutissement » — mais portent un marqueur de surface inattendu (Ly6G), plus souvent observé sur les neutrophiles, ainsi qu’une protéine nucléaire appelée Nur77 (aussi nommée Nr4a1), qui participe à la régulation de l’activité génique. En raison de leur position enroulée autour des capillaires, les auteurs les appellent macrophages péricapillaires Ly6G⁺Nur77⁺. Ces sentinelles sont particulièrement efficaces pour capturer les allergènes inhalés : bien qu’elles ne représentent qu’environ 1 % des cellules pulmonaires, elles constituent une large part des cellules qui internalisent effectivement les allergènes d’acarien ou de papain. Elles forment en outre une population stable et s’auto-renouvelant, établie tôt dans la vie, distincte des macrophages alvéolaires et interstitiels mieux connus.
Comment la détection d’un allergène se traduit en réponse allergique
Les macrophages péricapillaires Ly6G⁺Nur77⁺ détectent l’activité des allergènes via un récepteur de surface appelé PAR2, qui est activé lorsque des protéases le clivent. Une fois activés par des allergènes riches en protéases, ces macrophages se multiplient dans le poumon et lancent un signal chimique qui redéfinit les étapes suivantes de la réponse immunitaire. Ils ne migrent pas eux-mêmes vers les ganglions lymphatiques ; ils contrôlent plutôt le déplacement des cellules dendritiques conventionnelles, celles qui transportent des fragments d’allergène vers les ganglions lymphatiques médiastinaux voisins où les lymphocytes T sont amorcés. Les macrophages réalisent cela en produisant des leucotriènes cystéinylés — des médiateurs lipidiques mieux connus dans le traitement de l’asthme — en particulier le LTC₄. Ces molécules renforcent la capacité des cellules dendritiques, via leur récepteur CCR7, à migrer vers un signal d’orientation appelé CCL21 et à atteindre efficacement le ganglion lymphatique. 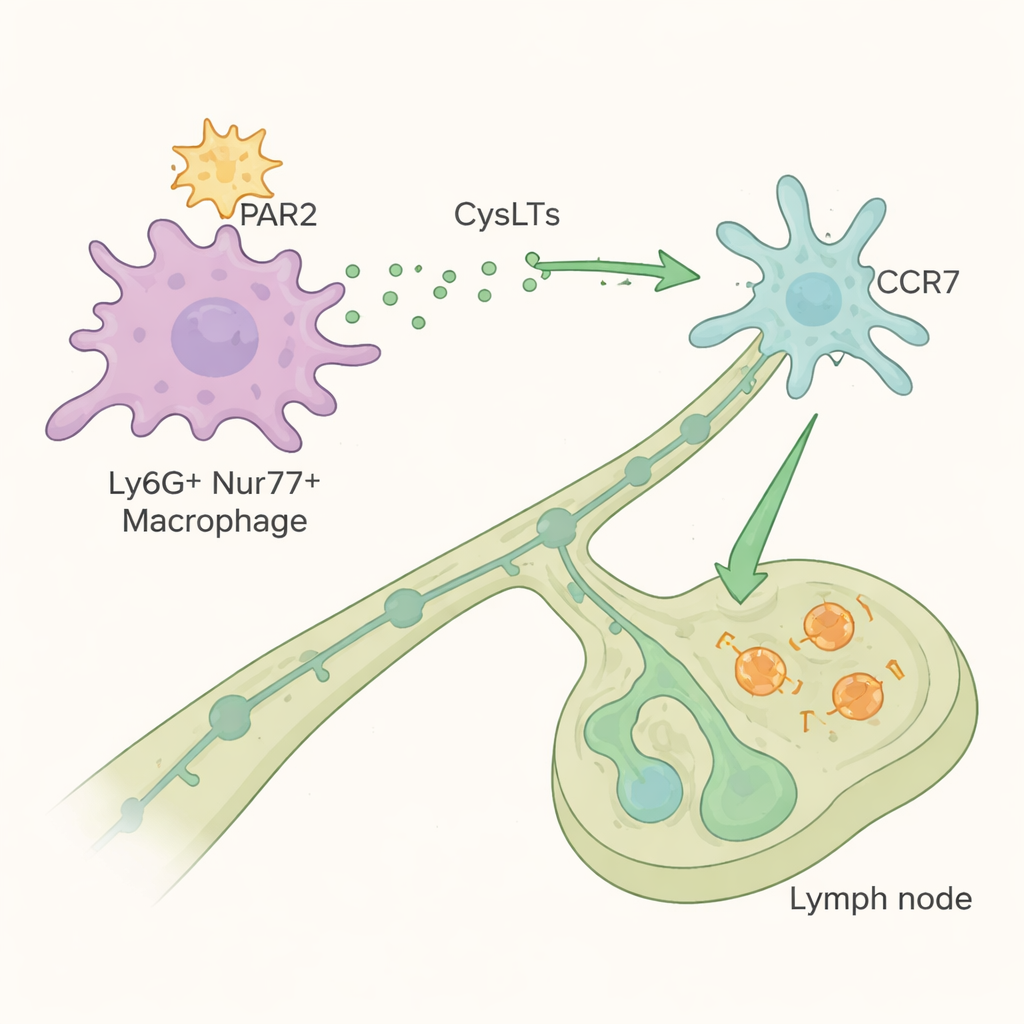
Éteindre le signal sans supprimer toute l’immunité
À l’aide de modèles génétiques et de chimères de moelle osseuse, les auteurs ont montré que PAR2 et Nur77 sont intrinsèquement nécessaires dans ces macrophages atypiques pour qu’ils puissent se développer, produire des leucotriènes et entraîner la migration des cellules dendritiques. Les souris dépourvues de macrophages Ly6G⁺Nur77⁺ fonctionnels ou de leurs enzymes de synthèse des leucotriènes présentaient une arrivée insuffisante des cellules dendritiques dans les ganglions lymphatiques, une faible expansion des lymphocytes T spécifiques de l’allergène et une inflammation Th2 atténuée dans le poumon. Il est crucial que cette voie semble sélective pour les allergènes riches en protéases : les réponses à une infection virale ou à un signal bactérien (LPS) étaient préservées, ce qui suggère que son blocage ne compromettrait pas l’immunité globale. Lorsque l’équipe a bloqué pharmacologiquement l’enzyme synthase du LTC₄ — l’étape qui génère les leucotriènes cystéinylés — ils ont pu réduire fortement la migration des cellules dendritiques, l’amorçage des lymphocytes T et l’inflammation allergique pulmonaire, même lorsque le médicament n’était administré que pendant la sensibilisation ou seulement lors de l’exposition allergénique ultérieure.
Ce que cela signifie pour les personnes allergiques
En termes simples, ce travail identifie un groupe spécialisé de macrophages pulmonaires qui siègent près des capillaires, détectent l’activité « ciseaux » des allergènes d’acariens via PAR2, puis recrutent d’autres cellules immunitaires au moyen de leucotriènes pour lancer une réponse allergique de type 2. En ciblant la production de leucotriènes à sa source, plutôt qu’en bloquant seulement un récepteur de leucotriène comme le font les traitements actuels contre l’asthme, il pourrait être possible d’atténuer plus précisément l’inflammation liée aux allergies tout en préservant les défenses immunitaires saines. Cet axe macrophage périvasculaire–leucotriène offre une nouvelle clé conceptuelle pour comprendre pourquoi certaines protéines environnementales deviennent des allergènes et met en lumière une voie prometteuse pour de futures thérapies visant à prévenir ou atténuer les maladies respiratoires allergiques.
Citation: Meloun, A., Bachus, H., Lewis, C. et al. Atypical pericapillary Ly6G⁺Nur77⁺ macrophages initiate type-2 immune responses to allergens in the mouse lung. Nat Commun 17, 1946 (2026). https://doi.org/10.1038/s41467-026-68652-5
Mots-clés: asthme allergique, acarien de la poussière domestique, macrophages pulmonaires, leucotriènes, immunité de type 2