Clear Sky Science · fr
Variations de l’histoire naturelle des types d’HPV à haut risque après vaccination bivalente HPV-16/18 chez des femmes de 18 à 45 ans
Pourquoi cette étude compte pour la santé quotidienne
Le cancer du col de l’utérus est l’un des cancers les plus évitables, grâce aux vaccins et au dépistage régulier. Pourtant, le virus responsable—le papillomavirus humain, ou HPV—se présente sous de nombreux types, et les vaccins ne couvrent pas tous ces variants. Cette étude a suivi plus de 7 000 femmes en Chine pendant environ dix ans pour examiner comment un vaccin ciblant deux types majeurs (HPV‑16 et HPV‑18) modifiait non seulement ces infections spécifiques, mais aussi le comportement d’autres types d’HPV à risque. Les résultats suggèrent que, à mesure que la vaccination se généralise, les règles du dépistage du col pourraient devoir évoluer.
Suivre des femmes pendant une décennie
Les chercheurs ont mené un grand essai clinique randomisé d’un vaccin bivalent HPV‑16/18 produit à partir d’E. coli. Des femmes âgées de 18 à 45 ans ont été assignées au hasard pour recevoir soit le vaccin anti‑HPV soit un vaccin témoin (hépatite E) puis suivies jusqu’à dix ans, y compris dans une étude d’extension. Lors de visites régulières, les médecins ont prélevé des échantillons cervicaux pour rechercher les types d’HPV à haut risque et vérifier la présence de cellules anormales ou de modifications précancéreuses appelées CIN2+ (néoplasie intraépithéliale cervicale de grade 2 ou plus). Étant donné l’assignation aléatoire, les différences observées ultérieurement peuvent être attribuées avec confiance à la vaccination plutôt qu’à des facteurs de mode de vie ou d’origine.
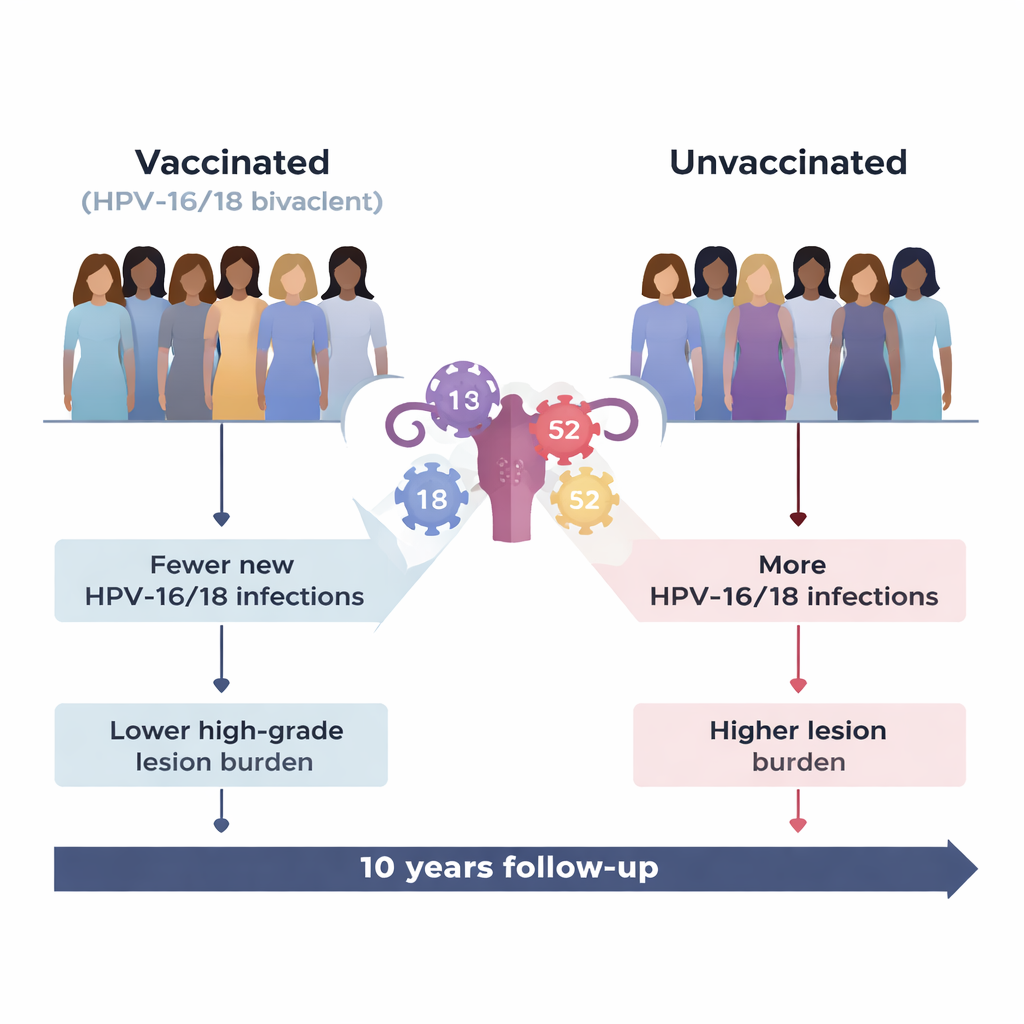
Ce que le vaccin a fait comme prévu
Le vaccin a très bien protégé contre les types pour lesquels il a été conçu, HPV‑16 et HPV‑18, qui ensemble causent la majorité des cancers du col dans le monde. Les femmes vaccinées ont eu beaucoup moins d’infections nouvelles par ces types et beaucoup moins de lésions précancéreuses de haut grade associées que les femmes non vaccinées. Même lorsqu’une femme vaccinée a présenté une infection « percée » par HPV‑16/18, cette infection était plus susceptible de disparaître spontanément et moins susceptible d’évoluer vers des modifications cervicales graves. Globalement, le fardeau des lésions CIN2+ attribuables à HPV‑16/18 dans le groupe vacciné a été réduit de près de 90 %.
Une augmentation inattendue d’un autre type à risque
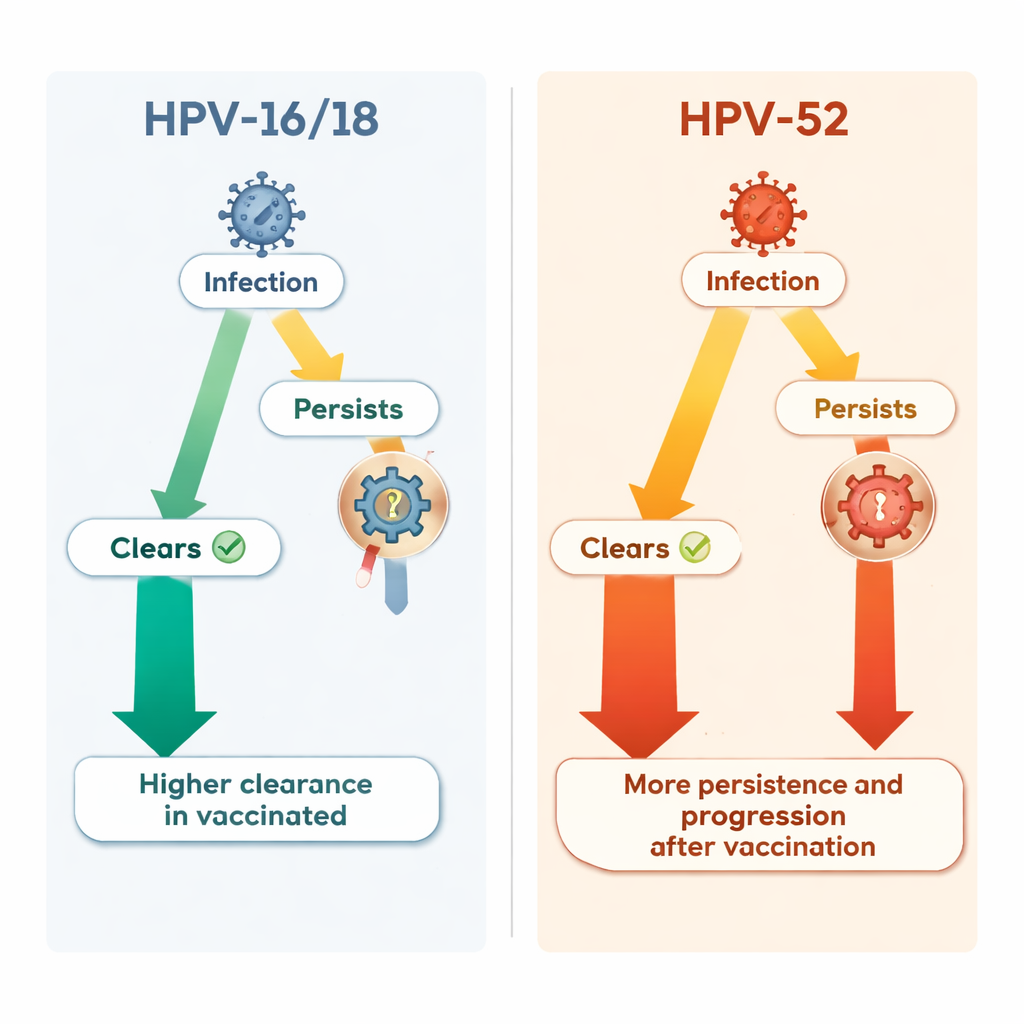
Lorsqu’ils ont examiné au‑delà des types ciblés par le vaccin, un tableau plus complexe est apparu. Un type à haut risque non couvert par le vaccin, HPV‑52, est devenu relativement plus important parmi les femmes vaccinées. La probabilité globale d’être infectée par HPV‑52 en premier lieu était similaire dans les deux groupes. Cependant, une fois qu’une femme était infectée par HPV‑52, le statut vaccinal semblait modifier le cours de cette infection. Chez les femmes vaccinées, les infections à HPV‑52 persistaient moins souvent à disparaître, duraient plus longtemps et étaient plus susceptibles d’aboutir à des lésions précancéreuses de haut grade que chez les femmes non vaccinées. Au cours de la période d’étude, HPV‑52 est devenu la cause la plus fréquente de lésions cervicales graves dans le groupe vacciné, représentant près de deux cas sur cinq de nouvelles lésions de haut grade.
Repenser les explications simplistes
Les scientifiques débattent depuis longtemps pour savoir si la suppression de certains types d’HPV par la vaccination pourrait créer un « vide écologique » laissant d’autres types se propager plus facilement, ou si des interactions entre types lors de co‑infections pourraient modifier leur comportement. Cette étude n’a pas fourni de preuve claire que les infections à HPV‑52 soient devenues plus fréquentes dans l’ensemble, ni que la co‑infection avec d’autres types explique son comportement. Au lieu de cela, les données suggèrent que la vaccination peut influencer subtilement la manière dont certains types d’HPV non vaccinaux persistent et progressent, par des mécanismes encore mal compris. Il est important de noter que, malgré ce changement, le nombre total de lésions graves toutes causes à haut risque confondues restait inférieur chez les femmes vaccinées par rapport aux témoins.
Ce que cela implique pour le dépistage et les vaccins
Pour celles et ceux qui se demandent quoi faire aujourd’hui, le message reste rassurant : la vaccination contre HPV‑16 et HPV‑18 offre une protection majeure et réduit clairement le risque global de modifications cervicales dangereuses. Cependant, à mesure que des générations plus vaccinées intègrent les programmes de dépistage, les tests qui ne signalent que HPV‑16/18 pour un suivi urgent pourraient ne plus suffire. Parce que HPV‑52 joue désormais un rôle plus important chez les femmes vaccinées, les recommandations pour le dépistage et le suivi de l’HPV pourraient devoir être mises à jour afin que les types non vaccinaux à haut risque soient correctement identifiés et pris en charge. Les auteurs estiment que les vaccins futurs devraient viser une couverture plus large des types d’HPV à haut risque, tandis que les systèmes de santé affinent les stratégies de dépistage pour s’ajuster à la réalité post‑vaccination.
Citation: Chen, Q., Quan, J., Zhu, K. et al. Variations in the Natural History of High-Risk HPV Types Following HPV-16/18 Bivalent Vaccination in Females Aged 18-45 Years. Nat Commun 17, 1677 (2026). https://doi.org/10.1038/s41467-026-68379-3
Mots-clés: vaccination contre l’HPV, dépistage du cancer du col de l’utérus, vaccin bivalent HPV-16/18, HPV-52, précurseur du cancer du col