Clear Sky Science · fr
Récepteurs opioïdes endogènes et alternance festin/famine dans les comportements alimentaires inadaptés
Pourquoi notre cerveau peut nous pousser à trop manger ou presque pas du tout
La plupart des gens ont éprouvé à la fois de fortes envies d’aliments riches et, à d’autres moments, une perte d’appétit sous l’effet du stress. Cet article explique comment le système opioïde du cerveau — la même famille de molécules impliquée dans le soulagement de la douleur et la dépendance aux drogues — peut conduire les comportements alimentaires à des extrêmes dangereux. En examinant à la fois l’obésité et l’anorexie mentale, les auteurs montrent comment des circuits cérébraux et des signaux chimiques similaires peuvent produire des résultats opposés : une surconsommation chronique ou une auto-privation sévère.

Les substances du plaisir et de la douleur dans le cerveau
L’organisme produit naturellement des molécules apparentées aux opioïdes, comme les endorphines, les enképhalines et les dynorphines. Ces substances agissent sur des récepteurs opioïdes répartis dans le cerveau, notamment dans les zones qui contrôlent la récompense, la motivation, la faim et la douleur. Lorsque nous mangeons, en particulier des aliments savoureux et riches en calories, ces systèmes répondent par des signaux qui peuvent rendre la nourriture gratifiante et atténuer l’inconfort. Dans des conditions normales, cela nous aide à chercher suffisamment de nourriture sans tomber dans les excès. Mais quand ces récepteurs sont hyperactifs, hypoactifs ou câblés différemment, ils peuvent fausser la perception de la récompense alimentaire, notre sensation de faim et la manière dont nous ressentons la douleur ou le stress.
Comment les opioïdes naturels peuvent alimenter la suralimentation et l’obésité
Dans l’obésité, les circuits de la récompense cérébrale semblent se remodeler d’une manière qui rappelle les changements observés avec les drogues addictives. Les récepteurs opioïdes dans un centre clé de la récompense, le noyau accumbens, favorisent l’impulsion à rechercher et à apprécier des aliments appétissants riches en graisses et en sucres. Des études génétiques suggèrent que certaines variantes du gène du récepteur mu-opioïde peuvent protéger certaines personnes de la prise de poids, tandis que d’autres profils de régulation génique sont liés à l’obésité. Des expériences chez le rongeur montrent que bloquer les récepteurs opioïdes réduit l’attrait des régimes sucrés et riches en graisses, alors que la suppression de ces récepteurs peut rendre les animaux résistants à l’obésité induite par l’alimentation. Parallèlement, les personnes obèses présentent souvent une moindre disponibilité des récepteurs mu-opioïdes dans le système de récompense mais des niveaux plus élevés dans des régions hypothalamiques qui détectent la faim et la satiété, ce qui laisse entrevoir un déplacement à long terme de la manière dont le cerveau valorise et régule la nourriture.
Quand le même système soutient l’auto-privation
L’anorexie mentale, bien que extérieurement l’opposé de l’obésité, implique aussi une altération du signalement opioïde. Des études génétiques pointent de façon récurrente le gène du récepteur delta-opioïde comme facteur de risque, et l’imagerie cérébrale révèle une disponibilité réduite des récepteurs opioïdes dans des régions qui traitent la récompense, la peur et l’aversion. Une théorie de longue date propose que la privation alimentaire chez les individus susceptibles déclenche un « high » auto-entretenu : les opioïdes naturels libérés par le régime et l’exercice intense atténuent le stress et procurent un soulagement émotionnel, encourageant une perte de poids supplémentaire plutôt que la reprise alimentaire normale. Des modèles animaux combinant restriction alimentaire et course volontaire montrent des schémas similaires — hyperactivité, perte de poids et signes que le système opioïde a été poussé à un tel niveau de base que les opioïdes externes perdent leur effet. De manière importante, bloquer les récepteurs opioïdes dans certaines études semble aider des patientes anorexiques à reprendre du poids et encourage les rongeurs à augmenter leur consommation de graisses, ce qui suggère une piste thérapeutique possible.
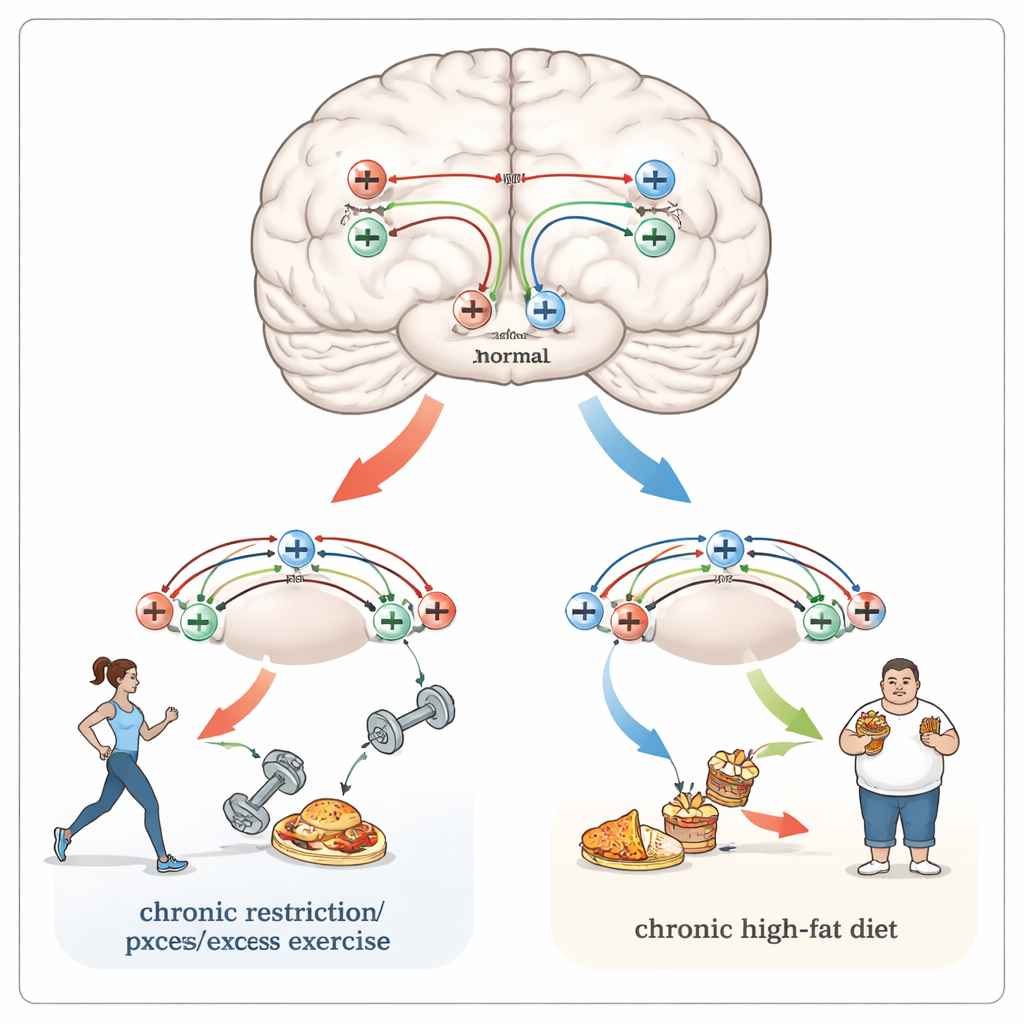
Liens communs avec la douleur, la dépendance et les habitudes rigides
Les mêmes régions cérébrales et récepteurs qui façonnent l’alimentation traitent aussi la douleur et la récompense liée aux drogues. Les personnes obèses ont tendance à ressentir davantage de douleur, y compris des migraines, tandis que celles atteintes d’anorexie de longue durée montrent souvent une réponse atténuée aux stimuli douloureux. Les opioïdes naturels, agissant dans des régions comme l’hypothalamus, le tronc cérébral et le noyau accumbens, peuvent à la fois atténuer la douleur et orienter l’attention vers des besoins urgents tels que la faim. Ces circuits recoupent des voies remodelées par les drogues addictives, et la restriction alimentaire chronique accroît la sensibilité à des substances comme les opioïdes dans des études animales. L’obésité et l’anorexie sont également liées à une flexibilité cognitive réduite — la capacité d’adapter les habitudes à de nouvelles circonstances — ce qui peut refléter des changements profonds et durables au niveau des connexions entre neurones, en partie induits par les récepteurs opioïdes.
Ce que cela signifie pour la compréhension et le traitement des comportements alimentaires extrêmes
Pris ensemble, les éléments de preuve suggèrent que le système opioïde endogène du cerveau contribue à déterminer si des changements alimentaires — comme l’exposition à des aliments riches ou des périodes de régime — demeurent temporaires et adaptatifs ou basculent vers des schémas nocifs et durables. Dans l’obésité, la suralimentation répétée semble remodeler les circuits de la récompense et de la faim pour rendre les aliments à haute densité calorique particulièrement attractifs. Dans l’anorexie, la privation et l’exercice excessif peuvent détourner les mêmes processus d’apprentissage dirigés par les opioïdes pour faire paraître la privation et l’hyperactivité gratifiantes malgré une perte de poids dangereuse. En identifiant où et comment ces récepteurs changent, soutiennent les auteurs, la recherche future pourrait orienter des traitements plus précis — comme des bloqueurs de récepteurs ciblés, la stimulation cérébrale ou des médicaments qui normalisent la plasticité synaptique — pour ramener l’équilibre dans les circuits cérébraux de festin ou de famine.
Citation: Sutton Hickey, A.K., Matikainen-Ankney, B.A. Endogenous opioid receptors and the feast or famine of maladaptive feeding. Nat Commun 16, 2270 (2025). https://doi.org/10.1038/s41467-025-57515-0
Mots-clés: opioïdes endogènes, troubles de l’alimentation, obésité, anorexie mentale, circuits de la récompense cérébrale