Clear Sky Science · fr
Modifications dynamiques du microenvironnement immunitaire dans le cancer de l’ovaire après chimiothérapie néoadjuvante
Pourquoi cette recherche compte pour les femmes atteintes d’un cancer de l’ovaire
Le cancer de l’ovaire avancé est souvent traité par des chimiothérapies puissantes avant ou après la chirurgie, et pourtant de nombreuses patientes voient leur maladie récidiver et cesser de répondre aux médicaments. Cette étude pose une question urgente : comment la chimiothérapie remodèle-t-elle silencieusement les défenses de l’organisme autour de la tumeur, et peut-on ajuster cette réponse pour prolonger l’efficacité du traitement ? En examinant les cellules une par une et en testant de nouvelles combinaisons de médicaments chez la souris, les chercheurs révèlent un rôle jusque-là caché de molécules lipidiques de type hormonal, les prostaglandines, qui aident les tumeurs à échapper au système immunitaire après chimiothérapie.
Un champ de bataille qui se déplace autour de la tumeur
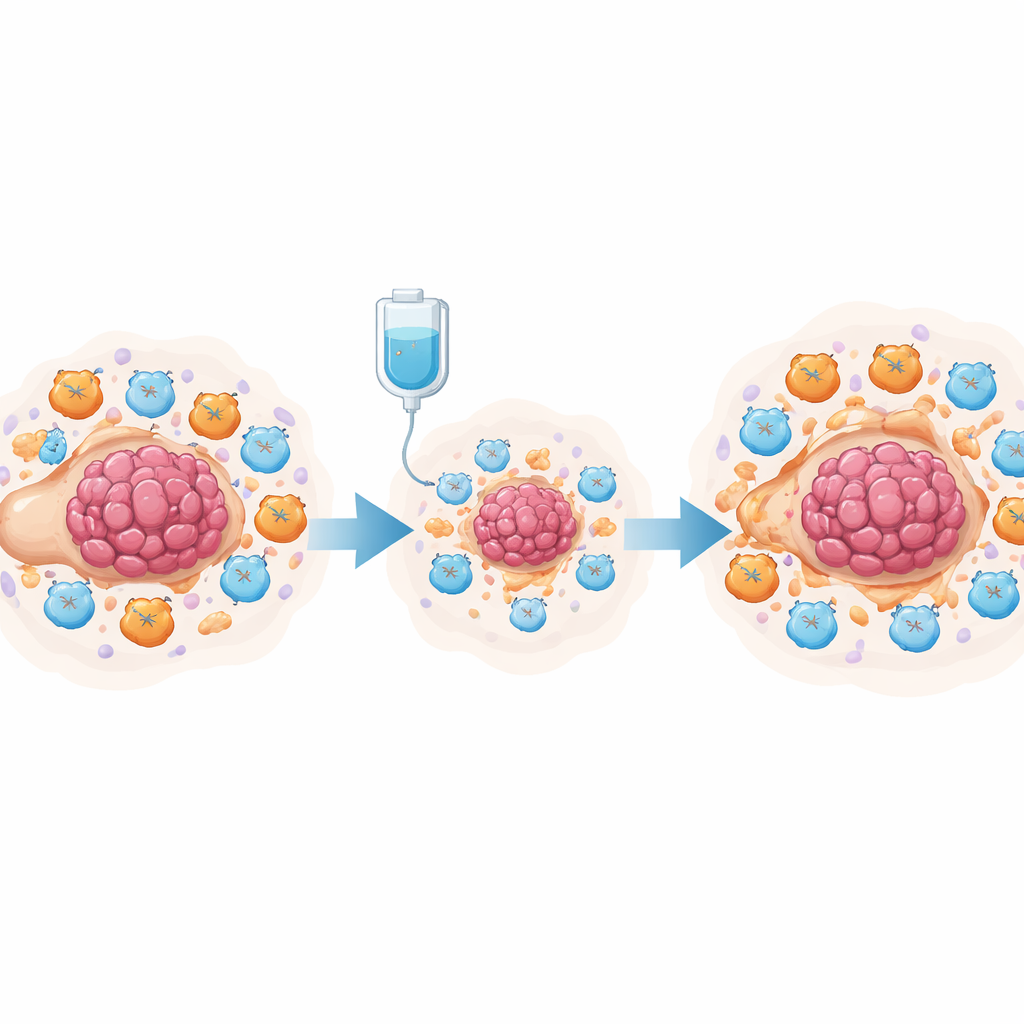
Les tumeurs ovariennes ne croissent pas en isolation : elles siègent dans un « voisinage » peuplé de cellules immunitaires, de tissu conjonctif et de liquide abdominal. Avant traitement, cet environnement favorise déjà le cancer, avec peu de lymphocytes T cytotoxiques agressifs et de nombreuses cellules qui atténuent l’attaque immunitaire. L’équipe a analysé des données publiées de séquençage ARN unicellulaire chez des femmes atteintes d’un carcinome séreux de haut grade, en comparant des échantillons prélevés avant et après chimiothérapie néoadjuvante (administrée avant la chirurgie). Ils ont constaté que la chimiothérapie ne se contentait pas de tuer des cellules tumorales ; elle déclenchait aussi temporairement une activité immunitaire, augmentant des signaux liés à la stimulation des lymphocytes T et à l’inflammation tout en réduisant certaines cellules T régulatrices qui suppriment habituellement l’attaque.
Quand des changements utiles deviennent nuisibles
Malgré ce bref renforcement, la plupart des patientes rechutent et deviennent résistantes aux agents à base de platine comme le cisplatine. Pour comprendre pourquoi, les chercheurs ont exploré plus en profondeur la communication entre types cellulaires après traitement. Ils ont découvert que la chimiothérapie augmentait fortement l’expression des gènes impliqués dans la synthèse des prostaglandines dans les macrophages associés à la tumeur et les fibroblastes, et renforçait les interactions entre ces cellules et les lymphocytes T. À l’aide d’outils mathématiques avancés, ils ont montré que l’ensemble de l’environnement basculait vers un état pro-inflammatoire mais finalement suppressif, avec une augmentation des chimiokines attirant des cellules myéloïdes et l’activation de voies susceptibles d’épuiser les lymphocytes T au fil du temps. Cela suggère que les prostaglandines peuvent agir comme un commutateur moléculaire, transformant une poussée immunitaire initialement bénéfique en un frein durable à l’immunité antitumorale.
Chimiothérapie, prostaglandines et lymphocytes T mis en sourdine
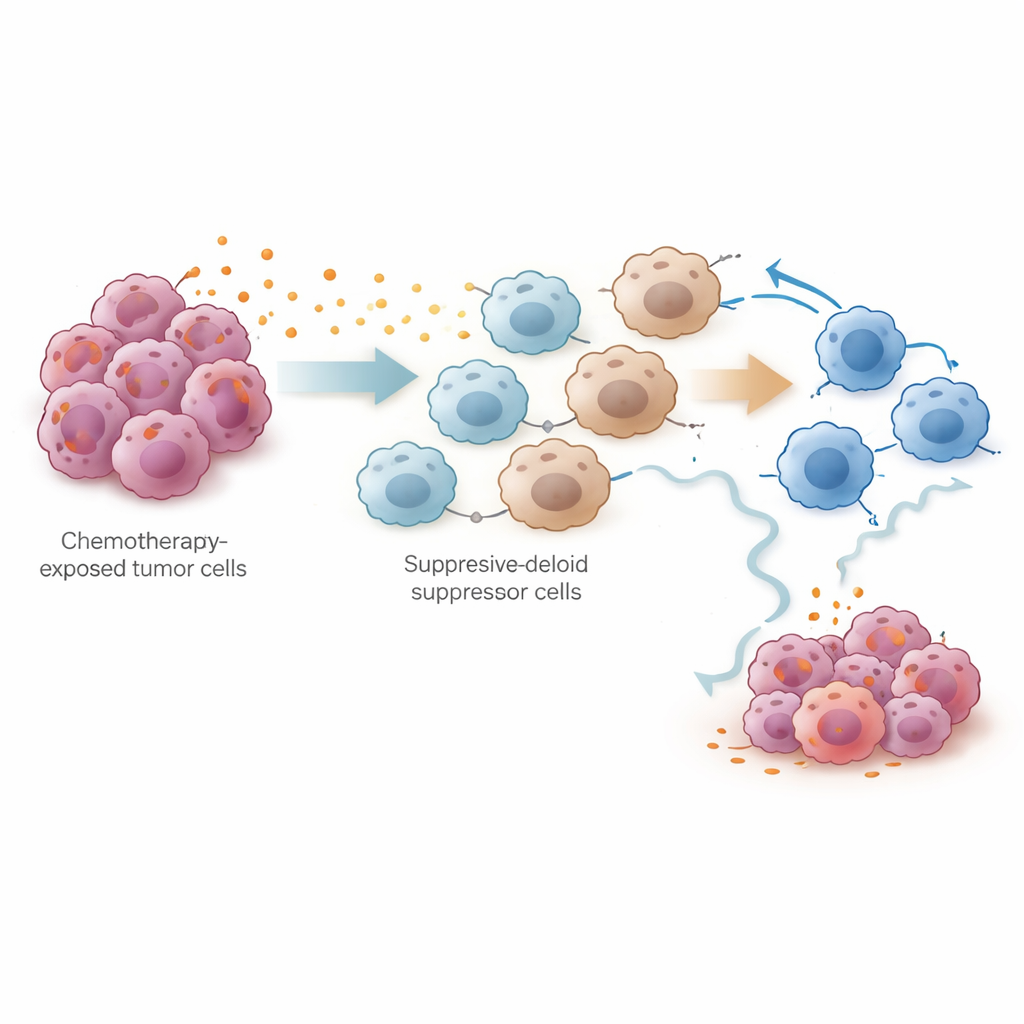
Pour tester cette hypothèse expérimentalement, l’équipe a utilisé un modèle murin de cancer de l’ovaire traité par cisplatine. L’analyse unicellulaire de dizaines de milliers de cellules provenant de la cavité abdominale a montré que le cisplatine réduisait les cellules tumorales et augmentait le nombre total de lymphocytes T, mais élargissait aussi de façon marquée les cellules myéloïdes suppressives dérivées de la moelle (MDSC) et les lymphocytes T cytotoxiques épuisés. Tant les cellules tumorales que ces cellules suppresseures produisaient de forts niveaux d’enzymes de synthèse des prostaglandines. En co-culture, des cellules tumorales traitées au cisplatine poussaient des cellules de moelle osseuse à adopter un phénotype de type MDSC et affaiblissaient l’activité et la prolifération des lymphocytes T CD8+. Les chercheurs ont retracé cet effet jusqu’à la voie de signalisation NF-κB dans les cellules tumorales, qui active le gène PTGES, une étape clé de la production de prostaglandine E2. Le blocage de cette voie réduisait les niveaux de PTGES et la production de prostaglandines.
Faire pencher la balance avec une thérapie combinée
La question la plus concrète était de savoir si bloquer les prostaglandines pouvait améliorer l’efficacité de la chimiothérapie. Chez la souris, les scientifiques ont utilisé la suppression génétique de Ptges dans les cellules tumorales, des anticorps neutralisants la prostaglandine E2, ou des petites molécules inhibitrices de la prostaglandine E synthase. Toutes ces approches ont réduit les niveaux de prostaglandines, limité l’accumulation de MDSC et restauré la capacité cytotoxique ainsi que la résilience de type souche des lymphocytes T CD8+. Associés au cisplatine, ou au schéma standard cisplatine-paclitaxel, ces inhibiteurs des prostaglandines ralentissaient la croissance et la dissémination tumorales plus efficacement que la chimiothérapie seule. Les données indiquent que la suppression immunitaire induite par les prostaglandines n’est pas un détail secondaire mais une raison centrale pour laquelle les tumeurs échappent après une réponse initiale.
Une nouvelle voie pour maintenir l’efficacité du traitement
Concrètement, ce travail suggère que la chimiothérapie transforme l’environnement tumoral en deux phases : d’abord elle affaiblit le cancer et mobilise brièvement le système immunitaire, mais ensuite elle déclenche une vague de prostaglandines qui recrutent des cellules suppresseures et fatiguent les forces naturelles de destruction tumorale. En identifiant la production de prostaglandines pilotée par PTGES comme coupable majeur, l’étude pointe une stratégie tangible : associer la chimiothérapie standard à base de platine à des médicaments bloquant les voies des prostaglandines pourrait aider à maintenir une attaque immunitaire vigoureuse et retarder ou prévenir la rechute du cancer de l’ovaire. Si des essais cliniques restent nécessaires, cette approche combinée offre une direction prometteuse pour prolonger le bénéfice des traitements existants.
Citation: Wu, M., Lv, F., Jin, Y. et al. Dynamic changes of the immune microenvironment in ovarian cancer following neoadjuvant chemotherapy. Cell Death Discov. 12, 130 (2026). https://doi.org/10.1038/s41420-026-03070-6
Mots-clés: cancer de l’ovaire, microenvironnement tumoral, résistance à la chimiothérapie, prostaglandines, immunothérapie