Clear Sky Science · fr
Un mécanisme de rétroaction des cellules du cancer de la prostate vers les macrophages, renforcé par STAT1, régule la progression tumorale et la résistance à la radiothérapie
Pourquoi cette recherche est importante
La radiothérapie est un traitement fondamental du cancer de la prostate, mais de nombreuses tumeurs cessent progressivement d’y répondre, permettant à la maladie de revenir ou de se disséminer. Cette étude révèle une « conversation » chimique cachée entre les cellules du cancer de la prostate et des cellules immunitaires voisines appelées macrophages, qui aide les tumeurs à survivre à la radiation. En décodant cette boucle, les chercheurs mettent en évidence de nouvelles cibles médicamenteuses susceptibles de rendre la radiothérapie plus efficace chez les hommes atteints d’un cancer de la prostate avancé.
Des cellules cancéreuses qui « brûlent » différemment le sucre
Les cellules du cancer de la prostate, comme beaucoup de tumeurs, dépendent d’une forme altérée de combustion du glucose appelée glycolyse aérobie. Plutôt que de dégrader complètement le sucre en présence d’oxygène, elles empruntent une voie plus rapide mais moins efficace qui produit de grandes quantités d’acide lactique. L’équipe a identifié une protéine à l’intérieur des cellules tumorales, STAT1, comme un commutateur clé qui active cet état avide en sucre. STAT1 augmente l’activité de trois enzymes centrales de la glycolyse, amplifiant à la fois l’absorption du glucose et la production d’acide lactique. En cultures cellulaires et chez la souris, les tumeurs présentant un niveau élevé de STAT1 croissaient plus vite et résistaient mieux à la radiothérapie, alors que le blocage de la glycolyse atténuait ces traits agressifs. 
Comment les déchets tumoraux reprogramment les cellules immunitaires
L’acide lactique est souvent perçu comme un « déchet » métabolique, mais dans le voisinage tumoral il agit plutôt comme un signal. Les chercheurs ont montré que l’acide lactique libéré par les cellules du cancer de la prostate est capté par les macrophages via un transporteur membranaire appelé MCT1. Une fois à l’intérieur, cet acide active un système d’alarme interne connu sous le nom de voie NFκB, qui pousse les macrophages vers un état aideur appelé M2. Plutôt que d’attaquer le cancer, les macrophages M2 tendent à réduire les réponses immunitaires et à soutenir la croissance tumorale, par exemple en favorisant la formation de vaisseaux sanguins. Lorsque les scientifiques ont bloqué la glycolyse dans les cellules cancéreuses, inhibé la production d’acide lactique ou empêché son entrée dans les macrophages, ces cellules immunitaires se sont éloignées de l’état M2 favorable à la tumeur pour adopter un profil plus défensif.
Les macrophages renvoient des signaux de croissance vers les tumeurs
L’histoire ne s’arrête pas au simple changement de caractère des macrophages. Une fois que l’acide lactique active NFκB en leur sein, les macrophages commencent à produire et sécréter une puissante molécule de signalisation appelée MCP-1. Cette molécule diffuse vers les cellules du cancer de la prostate et se lie à un récepteur de surface nommé CCR2. Cette liaison active une autre voie interne dans les cellules cancéreuses, impliquant des protéines JAK et STAT1. Autrement dit, le même STAT1 qui a initialement stimulé la surconsommation de glucose est réactivé par un signal qui remonte finalement à l’acide lactique qu’il a contribué à générer. Lorsque l’équipe a ajouté du MCP-1 aux cellules du cancer de la prostate, la glycolyse a augmenté, les cellules ont proliféré et migré plus facilement, et elles ont réparé plus efficacement les dommages à l’ADN induits par la radiation. Le blocage de CCR2 ou de JAK empêchait ces effets.
Une boucle d’autorenforcement pour la survie
Pris ensemble, les résultats révèlent une boucle d’autorenforcement entre les cellules cancéreuses et les macrophages. STAT1 à l’intérieur des cellules du cancer de la prostate renforce la dégradation du sucre et la libération d’acide lactique. Cet acide lactique est importé dans les macrophages, où il active NFκB et les pousse vers un état M2 favorable à la tumeur tout en déclenchant la production de MCP-1. MCP-1 retourne ensuite vers les cellules tumorales, active CCR2 et la voie JAK/STAT1, et renforce encore la glycolyse et la résistance à la radiothérapie. Des expériences sur animaux ont montré que des médicaments bloquant CCR2 ou JAK, en particulier en combinaison avec la radiothérapie, ralentissaient la croissance tumorale et réduisaient la présence de macrophages M2, soulignant le potentiel clinique de cibler ce circuit. 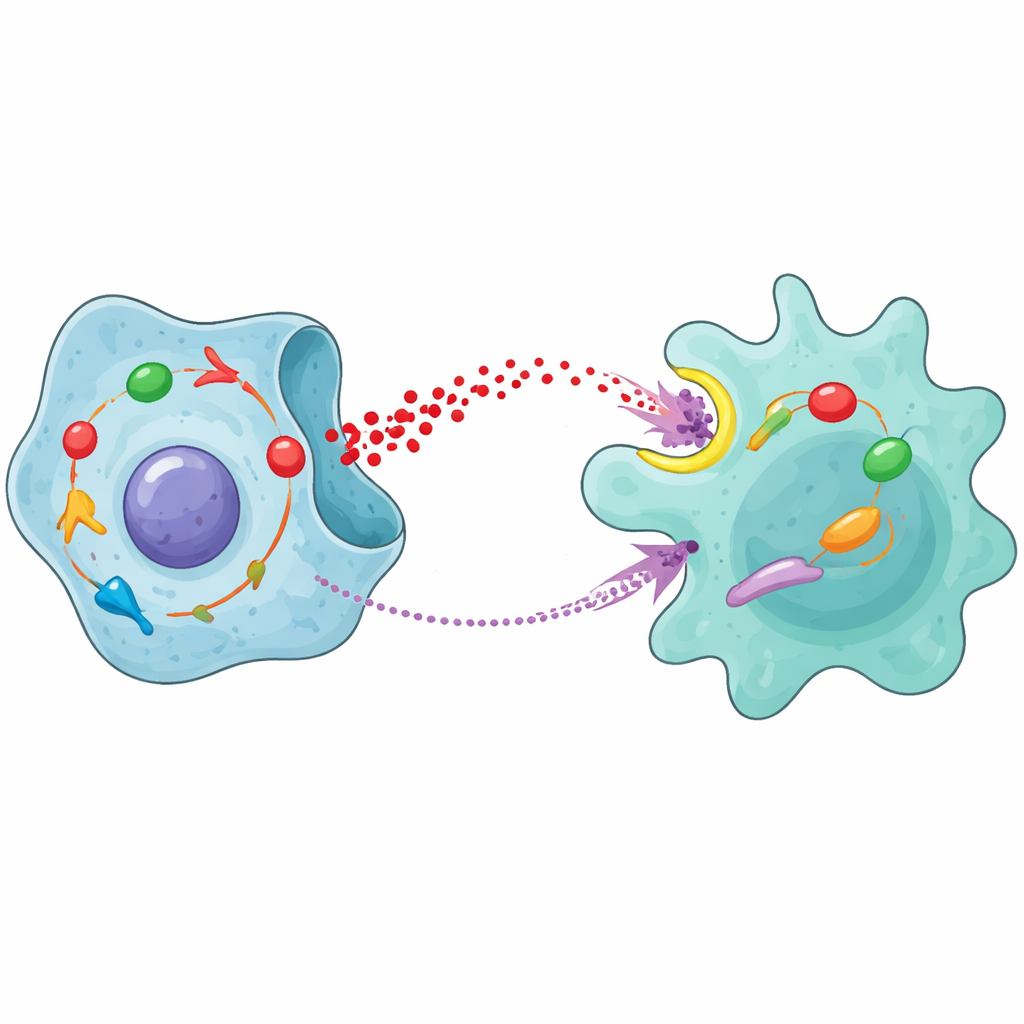
Ce que cela signifie pour les patients
Pour un non-spécialiste, l’idée clé est que les tumeurs prostatiques et certaines cellules immunitaires forment un partenariat chimique qui aide le cancer à résister au traitement par radiation. Les cellules tumorales modifient leur utilisation du glucose, produisant de l’acide lactique qui reprogramme les macrophages voisins en alliés plutôt qu’en ennemis. Ces cellules reprogrammées renvoient ensuite des signaux qui rendent les tumeurs plus robustes et plus difficiles à éliminer. En interrompant cette boucle — au niveau de la gestion de l’acide lactique, du signal MCP-1 ou de la voie en aval JAK/STAT1 — des thérapies futures pourraient affaiblir les défenses tumorales et permettre à la radiothérapie d’être plus efficace, offrant un nouvel espoir aux hommes atteints d’un cancer de la prostate difficile à traiter.
Citation: Chen, JY., Xue, YT., Lin, B. et al. A feedback mechanism from prostate cancer cells to macrophages, reinforced by STAT1, regulates tumor progression and resistance to radiotherapy. Cell Death Dis 17, 282 (2026). https://doi.org/10.1038/s41419-026-08577-5
Mots-clés: cancer de la prostate, résistance à la radiothérapie, microenvironnement tumoral, macrophages, métabolisme du lactate