Clear Sky Science · fr
La signalisation ROR1-PI3K/AKT entraîne une résistance adaptative au blocage du cycle cellulaire dans le cancer ovarien muté TP53
Pourquoi cette recherche est importante pour la santé des femmes
Le cancer de l’ovaire est l’un des cancers féminins les plus mortels, en grande partie parce que les tumeurs deviennent souvent résistantes à la chimiothérapie. Cette étude pose une question cruciale : lorsque des médicaments puissants sont conçus pour forcer les cellules cancéreuses à commettre une erreur fatale lors de la division, comment ces cellules parviennent-elles encore à survivre, et cette voie d’évasion peut‑elle elle-même devenir une vulnérabilité ? En suivant des cellules de cancer de l’ovaire sur des semaines à des mois de traitement, les chercheurs mettent au jour un système de contrôle central à l’intérieur des cellules qui décide si elles continuent à se diviser ou se replient pour réparer les dommages — et révèlent une nouvelle manière d’attaquer les tumeurs qui ont déjà appris à résister aux traitements standards. 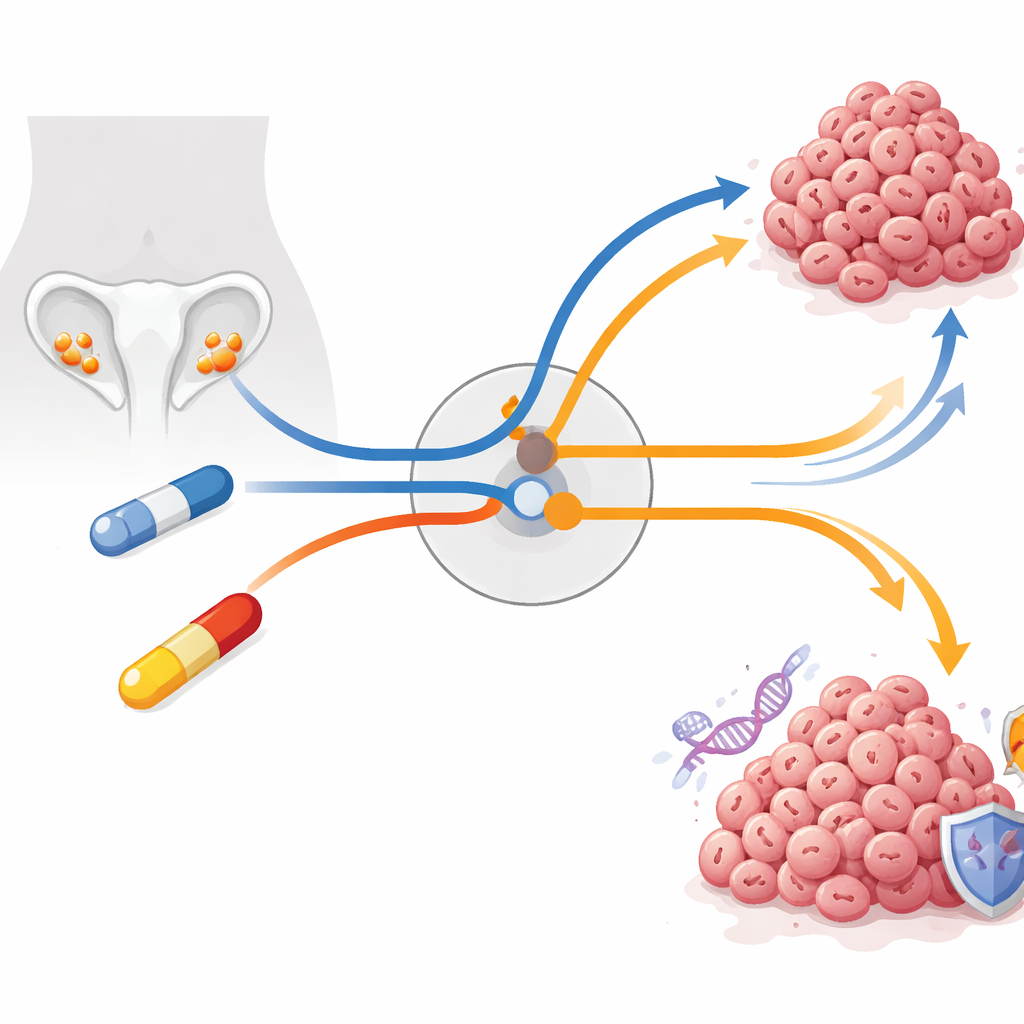
Deux médicaments courants, une voie d’évasion partagée
L’équipe s’est concentrée sur le carcinome séreux de haut grade, la forme la plus agressive et la plus fréquente de la maladie, qui porte presque toujours des mutations du gène TP53, « gardien du génome ». Parce que TP53 est défectueux, ces tumeurs dépendent de façon inhabituelle des points de contrôle ultérieurs du cycle cellulaire. Deux médicaments largement utilisés ou testés exploitent cette faiblesse : l’adavosertib, un inhibiteur expérimental de WEE1 qui pousse prématurément les cellules endommagées à entrer en division, et le paclitaxel, un agent cytotoxique de référence qui fige l’ossature interne nécessaire à la séparation des chromosomes. En théorie, les deux devraient entraîner les cellules cancéreuses dans une « catastrophe mitotique » — un échec létal de la division. Pourtant, en clinique et en laboratoire, les tumeurs s’adaptent fréquemment. Les chercheurs ont créé des modèles cellulaires résistants à long terme en augmentant lentement les doses de médicaments sur plusieurs mois, reproduisant mieux ce qui se passe chez les patients que des expériences courtes à doses élevées.
Comment les cellules cancéreuses se remodèlent pour survivre
Grâce à l’imagerie avancée et au « Cell Painting » — une technique qui colore simultanément plusieurs structures cellulaires — les scientifiques ont observé que les cellules résistantes ne ressemblent pas simplement à leurs anciennes homologues. Bon nombre présentaient plusieurs noyaux, une réorganisation des réseaux internes et formaient des amas plus compacts ainsi que des sphéroïdes 3D plus petits et plus dispersés, signes caractéristiques d’une transition épithélio–mésenchymateuse partielle. Ces changements physiques laissaient entendre que les cellules avaient reconfiguré leurs modes de déplacement, de division et d’interaction. Parallèlement, le séquençage ARN unicellulaire de haute résolution a révélé que chaque médicament et chaque lignée cellulaire développait son propre schéma de gènes et de chromosomes altérés. Malgré cette diversité génétique, un thème constant est apparu : l’activité d’une voie de croissance et de survie centrée sur PI3K et AKT augmentait dans les modèles résistants, souvent accompagnée de voies de signalisation connexes comme MAPK et NF-κB.
Un interrupteur cellulaire entre « contournement rapide » et « réparation lente »
En approfondissant, les chercheurs ont découvert que ce système PI3K/AKT fonctionne comme un interrupteur qui bascule les cellules cancéreuses entre deux stratégies de survie. En mode « contournement rapide », une activité élevée de PI3K/AKT désactive la protéine frein FOXO3 et affaiblit les points de contrôle du cycle cellulaire, permettant aux cellules de continuer à se diviser et d’esquiver les effets létaux de l’adavosertib ou du paclitaxel. En contraste, en mode « réparation lente », l’activité PI3K/AKT est plus faible, FOXO3 reste actif dans le noyau, et les cellules ralentissent leur réplication, activent des programmes de réparation de l’ADN et expulsent les médicaments plus efficacement. Fait remarquable, une exposition courte et précoce aux médicaments déclenchait un pic net d’activité PI3K/AKT dans tous les modèles ; la résistance à plus long terme s’établissait ensuite soit dans l’état de contournement rapide soit dans l’état de réparation lente selon le contexte génétique de la tumeur et son historique de signalisation. Cela montre que le même nœud central peut soutenir des voies d’évasion très différentes. 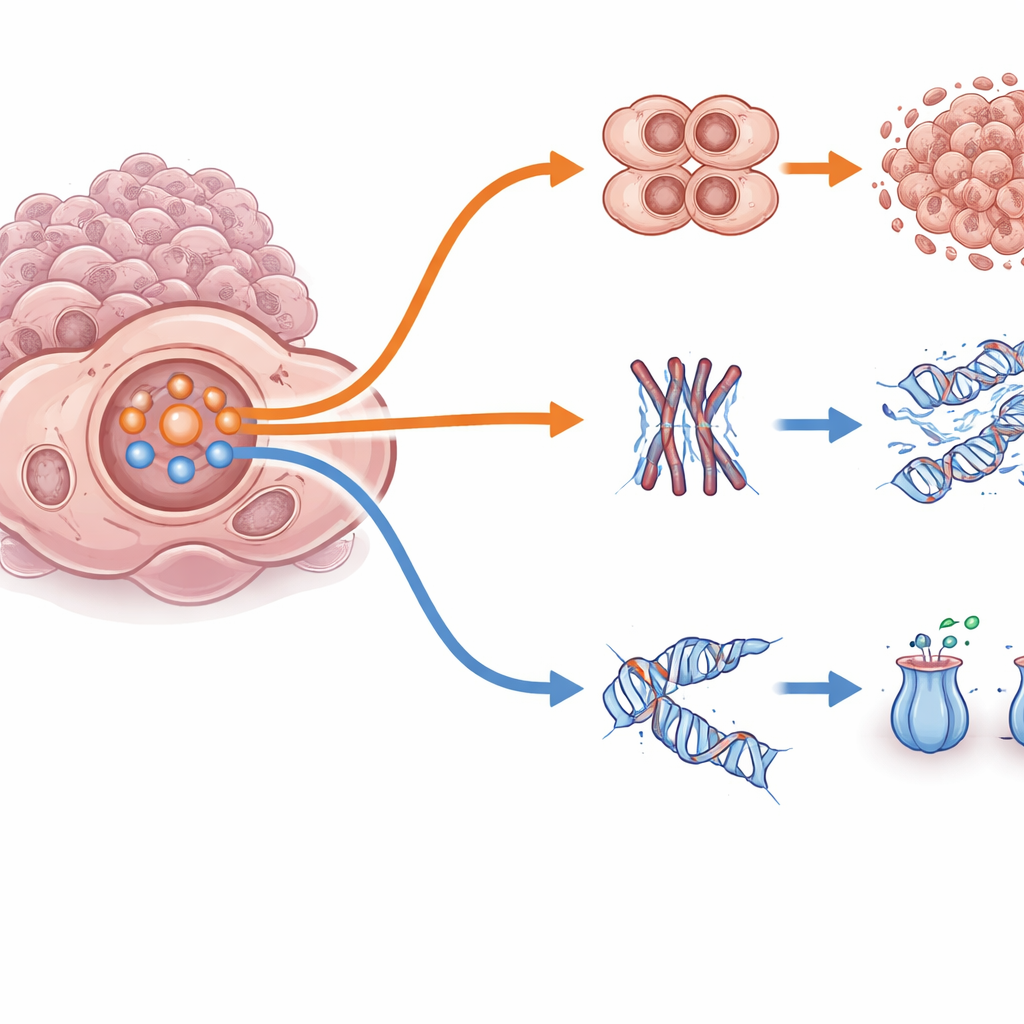
Transformer un signal de résistance en cible thérapeutique
Un acteur en amont clé de ce nœud est ROR1, une protéine réceptrice généralement rare dans les tissus adultes normaux mais élevée dans plusieurs cancers. Dans de nombreux modèles de cancer ovarien résistants, les niveaux de ROR1 augmentaient parallèlement à l’activité PI3K/AKT. L’équipe a montré que moduler l’expression de ROR1 influençait la facilité avec laquelle les cellules acquéraient la résistance à l’adavosertib ou au paclitaxel, de manière dépendante du contexte. Surtout, ils ont testé le zilovertamab-vedotine, une conjugaison anticorps‑médicament qui cible ROR1 et délivre un agent toxique. Tant dans des lignées cellulaires que dans des organoïdes 3D dérivés de patients, les tumeurs ROR1‑hautes résistantes à l’adavosertib se sont révélées particulièrement vulnérables à cet agent, et l’association avec l’adavosertib augmentait souvent l’efficacité cytotoxique. Certains modèles résistants au paclitaxel étaient moins réactifs, probablement parce qu’ils avaient également renforcé leur capacité à expulser les médicaments.
Ce que cela signifie pour le traitement futur du cancer de l’ovaire
Ce travail requalifie la résistance aux médicaments dans le cancer ovarien muté TP53, non pas comme un événement aléatoire mais comme une réponse coordonnée gouvernée par un interrupteur de signalisation central. En identifiant l’axe PI3K/AKT–FOXO3 et ROR1 comme nœuds clés, l’étude pointe vers des stratégies pratiques : associer des médicaments ciblant la mitose comme l’adavosertib et le paclitaxel à des thérapies qui bloquent le nœud de résistance ou exploitent ROR1 sur les cellules résistantes. Parce que ROR1 est largement absent des tissus sains, de telles combinaisons pourraient attaquer sélectivement les tumeurs récidivantes durcies par les médicaments tout en épargnant les cellules normales. Bien que ces résultats proviennent de modèles de laboratoire et de cultures dérivées de patients plutôt que d’essais cliniques aboutis, ils offrent une feuille de route claire pour concevoir des traitements plus intelligents et plus durables pour les femmes confrontées à un carcinome séreux de haut grade.
Citation: Raivola, J., Rantanen, F., Dini, A. et al. ROR1-PI3K/AKT signaling drives adaptive resistance to cell cycle blockade in TP53 mutated ovarian cancer. Cell Death Dis 17, 276 (2026). https://doi.org/10.1038/s41419-026-08501-x
Mots-clés: cancer de l’ovaire, résistance aux médicaments, voie PI3K AKT, thérapie par anticorps anti-ROR1, inhibiteurs du cycle cellulaire