Clear Sky Science · fr
Mécanismes d’échappement immunitaire et progrès thérapeutiques dans les hémopathies associées aux virus
Virus et cancers dissimulés dans le sang
La plupart d’entre nous associent les virus à des maladies aiguës comme le rhume ou la grippe. Mais une poignée de virus peuvent s’installer discrètement à long terme dans notre organisme et, des années plus tard, contribuer à déclencher des cancers hématologiques sérieux tels que les lymphomes et les leucémies. Cet article de synthèse rassemble les connaissances actuelles sur la façon dont ces virus contournent nos défenses immunitaires et sur la manière dont ces découvertes ouvrent la voie à des traitements plus précis et moins toxiques.
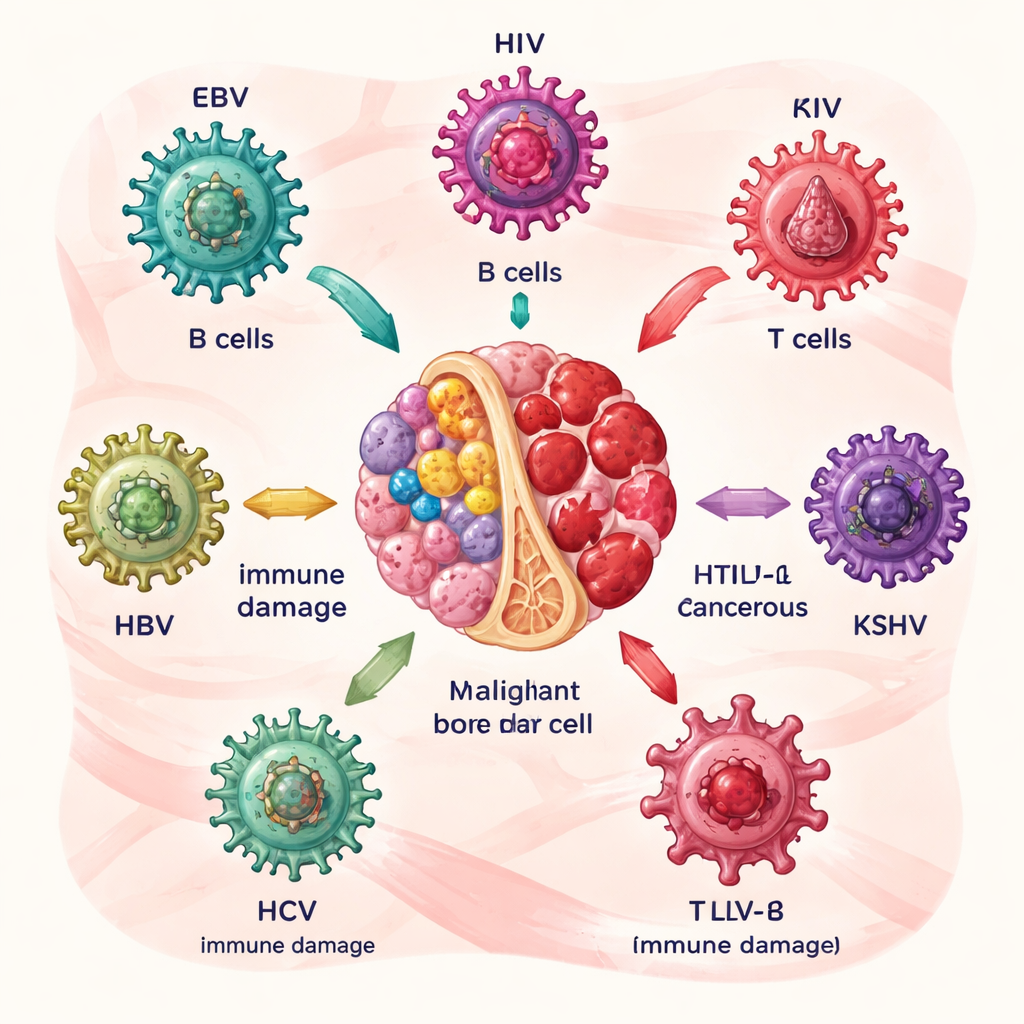
Comment certains virus préparent le terrain pour le cancer du sang
Les auteurs décrivent d’abord six principaux coupables : le virus Epstein–Barr (EBV), le virus de l’immunodéficience humaine (VIH), le virus T‑lymphotrope humain de type 1 (HTLV‑1), le virus de l’herpès associé au sarcome de Kaposi (KSHV), ainsi que les virus de l’hépatite B et C (VHB et VHC). Chacun cible les cellules sanguines ou immunitaires à sa manière. EBV et VHC perturbent principalement les cellules B, productrices d’anticorps ; HTLV‑1 attaque les cellules T ; le VIH affaiblit le système immunitaire dans son ensemble ; KSHV favorise la croissance anormale de certains globules blancs ; et VHB et VHC peuvent se cacher dans les lymphocytes et les cellules souches. Au fil des années, des protéines virales poussent les cellules infectées à se multiplier, à échapper à la mort cellulaire normale et à accumuler des lésions de l’ADN, augmentant progressivement le risque de lymphomes et de maladies apparentées.
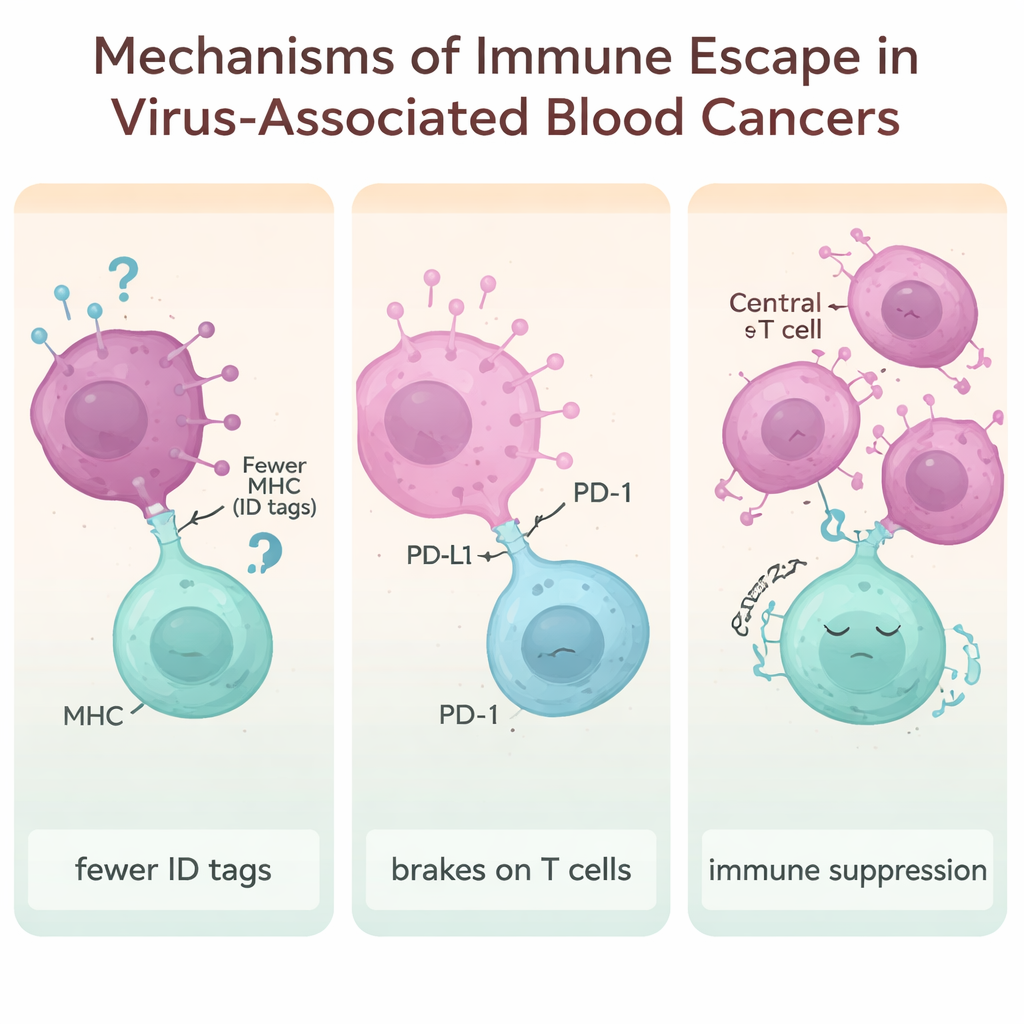
Comment les cellules cancéreuses apprennent à se cacher du système immunitaire
Un thème central de l’article est l’« échappement immunitaire » – les ruses employées par les cancers induits par des virus pour rester invisibles ou intouchables pour nos défenses. Une stratégie consiste à réduire les « plaques d’identification » moléculaires (appelées molécules CMH) à la surface cellulaire que les lymphocytes T scrutent normalement pour détecter un danger. Des protéines virales d’EBV, HTLV‑1, VIH et VHB peuvent diminuer l’expression de ces « badges », de sorte que les cellules malveillantes sont moins susceptibles d’être reconnues et attaquées. Une autre tactique est d’exploiter les « freins » immunitaires tels que PD‑1, PD‑L1, CTLA‑4, LAG‑3 et TIM‑3. Lorsque ces points de contrôle sont hyperactifs, les lymphocytes T s’épuisent et deviennent peu réactifs. De nombreux lymphomes associés à des virus présentent des niveaux très élevés de ces freins, en particulier dans les tumeurs liées à EBV et VHB.
Des cellules immunitaires transformées de combattantes en pacificatrices
La revue met aussi en lumière une ruse plus subtile : remodeler l’environnement immunitaire pour qu’il favorise la tumeur. Les lymphocytes T régulateurs – un sous‑ensemble de cellules T qui empêchent normalement l’inflammation excessive – peuvent être amplifiés et activés par des infections virales persistantes. Des signaux tels que les cytokines IL‑10 et TGF‑β encouragent ces cellules régulatrices à se multiplier et à supprimer les lymphocytes T « tueurs » à proximité. Dans les infections chroniques comme HTLV‑1, VHB et VIH, cet équilibre biaisé crée une bulle protectrice autour des cellules cancéreuses émergentes, rendant encore plus difficile pour l’organisme de monter une réponse efficace.
Nouvelles tactiques thérapeutiques basées sur les points faibles viraux
Munis d’une image plus claire de ces mécanismes, les chercheurs développent des thérapies ciblant spécifiquement la machinerie virale ou le paysage immunitaire déformé. Des petites molécules sont conçues pour bloquer des protéines virales clés d’EBV et d’HTLV‑1, ou même pour les marquer en vue d’une destruction intracellulaire. Les inhibiteurs des points de contrôle immunitaire – des anticorps qui relâchent les freins PD‑1/PD‑L1 ou CTLA‑4 – sont testés dans une gamme de lymphomes liés aux virus, souvent en association avec des chimiothérapies standard. Des virus oncolytiques, conçus pour infecter sélectivement et lyser les cellules cancéreuses tout en stimulant une réponse immunitaire nouvelle, entrent en essais précoces. Parallèlement, des approches plus complexes telles que les perfusions de lymphocytes T spécifiques d’un virus, la thérapie CAR‑T et les vaccins thérapeutiques visent à reconstruire ou réentraîner le système immunitaire pour reconnaître plus efficacement et plus durablement les cibles virales et les cellules tumorales.
Ce que cela signifie pour les patients et les soins futurs
Dans l’ensemble, l’article soutient que les cancers hématologiques associés aux virus ne sont pas de simples tumeurs avec un virus incrusté. Ce sont des maladies dont l’existence même dépend d’une lutte prolongée entre les virus, les cellules sanguines et le système immunitaire. En comprenant précisément comment les virus aident les cellules cancéreuses à se cacher et à prospérer, les médecins peuvent concevoir des combinaisons de traitements plus intelligentes qui bloquent les voies d’échappement, réveillent les cellules immunitaires épuisées et éliminent directement les cellules infectées par le virus. Bien que beaucoup de ces stratégies soient encore en essais cliniques, elles dessinent un avenir où les patients atteints de ces cancers complexes pourraient recevoir des thérapies plus personnalisées et efficaces – et, dans certains cas, obtenir un contrôle durable voire une guérison.
Citation: Li, T., Wang, C., Xiao, Q. et al. Immune escape mechanisms and therapeutic advances in virus-associated hematological malignancies. Blood Cancer J. 16, 24 (2026). https://doi.org/10.1038/s41408-026-01453-7
Mots-clés: lymphome associé à un virus, échappement immunitaire, thérapie par inhibiteur de point de contrôle immunitaire, CAR-T et thérapie par lymphocytes T, vaccins thérapeutiques anticancéreux