Clear Sky Science · fr
Étudier le TSPT, les troubles mentaux et le suicide par auto-comparaison : une étude en cas série auto-contrôlée sur deux décennies
Pourquoi ces résultats comptent dans la vie quotidienne
Beaucoup de personnes vivent des événements effrayants ou mettant la vie en danger, qu’il s’agisse d’accidents de la route, de catastrophes naturelles ou de violences. Certaines développent par la suite un trouble de stress post‑traumatique (TSPT), une affection qui peut perturber le sommeil, détériorer les relations et compromettre la vie professionnelle et familiale. Cette étude a suivi des adultes à Taïwan sur près de deux décennies pour poser une question simple mais cruciale : comment le TSPT s’insère‑t‑il dans le panorama plus large de la santé mentale au fil du temps — est‑il principalement cause d’autres problèmes, en est‑il la conséquence, ou les deux ? Les réponses aident médecins et responsables politiques à décider quand agir et où concentrer les soins afin de ne pas manquer les signes avant‑coureurs.
Un long regard sur le TSPT dans le monde réel
Le chercheur a utilisé la base de données de l’assurance maladie nationale de Taïwan, qui couvre presque l’intégralité de la population, pour suivre plus de 16 000 adultes nouvellement diagnostiqués avec un TSPT entre 2000 et 2012. Ces personnes ont été suivies jusqu’en 2018 ou jusqu’à leur décès. Plutôt que de comparer une personne à une autre, l’étude a comparé chaque personne à elle‑même à différents moments de sa vie. La période autour du premier diagnostic de TSPT — l’année elle‑même et les cinq années avant et après — a été traitée comme une « fenêtre de risque », et les autres années de la vie de cette personne ont servi de référence personnelle. Ce dispositif aide à éliminer les différences fixes telles que le sexe, la génétique ou l’éducation et se concentre sur la manière dont le moment d’apparition du TSPT et d’autres affections coïncident.
Le TSPT et d’autres troubles mentaux évoluent de concert
L’analyse a montré que le TSPT et plusieurs autres troubles mentaux sont étroitement liés. La schizophrénie, le trouble bipolaire, le trouble obsessionnel‑compulsif, l’anxiété généralisée, les troubles alimentaires et les problèmes liés à l’usage de substances sont tous devenus plus probables aussi bien dans les années précédant le TSPT que dans les années qui ont suivi. Autrement dit, ces affections et le TSPT tendent à se regrouper dans le temps, ce qui suggère une relation bidirectionnelle plutôt qu’une simple chaîne causale dans un seul sens. Le risque était particulièrement élevé l’année du diagnostic de TSPT et l’année qui le précède, soulignant une fenêtre étroite durant laquelle les personnes sont particulièrement vulnérables à la cooccurrence de plusieurs problèmes.
La dépression comme signal d’alerte précoce
La dépression majeure s’est distinguée. Dans cette étude, la dépression apparaissait principalement avant le TSPT plutôt qu’après. Les personnes avaient beaucoup plus de chances d’obtenir un diagnostic de dépression dans les années précédant le TSPT, avec des liens particulièrement forts dans l’année immédiate avant le diagnostic. Ce schéma soutient l’idée que la dépression peut être un signe précoce de problèmes plus profonds, rendant éventuellement les personnes plus susceptibles de subir des traumatismes conduisant au TSPT, ou les amenant à consulter uniquement lorsque les deux affections sont présentes. Cela concorde également avec des résultats génétiques récents suggérant que, pour certaines personnes, le TSPT pourrait être un sous‑type ou une branche de la dépression plutôt qu’une maladie entièrement distincte.
Le risque de suicide augmente plusieurs années après le TSPT
Quand l’étude s’est intéressée aux décès, elle a mis en évidence un schéma inquiétant mais précis. Les décès toutes causes confondues n’ont pas montré d’augmentation nette au cours des cinq premières années suivant un diagnostic de TSPT. Les décès par suicide, en revanche, racontent une histoire différente. Le risque de mourir par suicide était sensiblement plus élevé trois à cinq ans après l’apparition du TSPT, avec un pic la quatrième année. Cette augmentation retardée suggère que, même après la période de crise initiale autour du diagnostic, les personnes avec un TSPT restent en danger et peuvent nécessiter un soutien prolongé plutôt qu’un suivi à court terme uniquement.
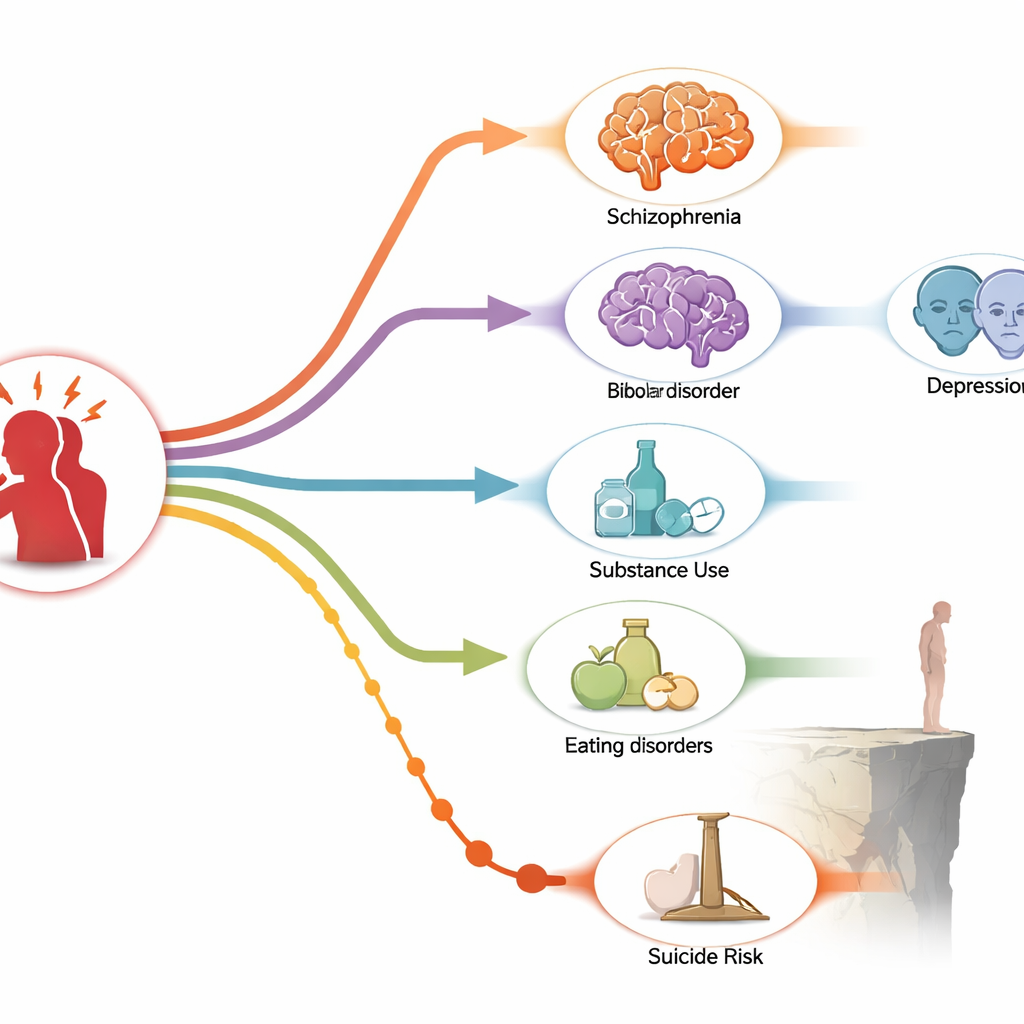
Ce que cela implique pour les soins et la prévention
Pris ensemble, les résultats dépeignent le TSPT non pas comme une affection isolée mais comme une partie d’un réseau changeant de problèmes de santé mentale qui peuvent à la fois le précéder et le suivre. Pour le grand public et pour les cliniciens, cela signifie qu’un diagnostic de tout trouble mental grave — en particulier la dépression — devrait déclencher un dépistage attentif des traumatismes et du TSPT, et vice versa. L’année entourant le diagnostic de TSPT est une période critique pour rechercher des troubles supplémentaires, tandis que la période de trois à cinq ans qui suit est essentielle pour la prévention du suicide. En reconnaissant ces fenêtres de risque et les liens réciproques entre les affections, les systèmes de santé peuvent évoluer vers des soins plus intégrés et à long terme visant non seulement à traiter le TSPT mais aussi à prévenir des crises en cascade à l’avenir.
Citation: Chen, YL. Investigating PTSD, mental disorders, and suicide through self-comparison: a self-controlled case series study over two decades. Transl Psychiatry 16, 206 (2026). https://doi.org/10.1038/s41398-026-03975-x
Mots-clés: trouble de stress post-traumatique, comorbidité, dépression, risque de suicide, étude longitudinale