Clear Sky Science · fr
L’efficacité de la thérapie cognitivo‑comportementale contre l’insomnie sur l’hyperactivation cérébrale pendant le sommeil : une étude polysomnographique multicentrique
Pourquoi les nuits blanches importent pour votre cerveau
L’insomnie chronique n’est pas seulement se tourner et se retourner dans son lit : c’est un problème qui dure 24 heures et où le cerveau peine à s’éteindre. Cette étude pose une question simple mais importante : lorsque des personnes suivent une thérapie cognitivo‑comportementale pour l’insomnie (TCC‑I), leur cerveau devient‑t‑il réellement plus calme pendant le sommeil, et pas seulement selon les questionnaires ? En observant directement les ondes cérébrales durant le sommeil, les chercheurs montrent comment une thérapie basée sur la parole et le comportement peut apaiser un cerveau « survolté » la nuit et ce que cela implique pour adapter le traitement à différents profils d’insomniaques.
Regarder sous le capot de l’insomnie
Les personnes souffrant d’insomnie chronique vivent souvent dans un état d’« hyperactivation » : leur corps et leur cerveau restent en état d’alerte en permanence. Cela peut augmenter le risque de dépression, de maladies cardiaques, d’accidents et de difficultés professionnelles. La TCC‑I est le traitement de première intention recommandé et aide généralement les patients à s’endormir plus vite et à rester endormis plus longtemps, selon leurs propres déclarations. Mais la plupart des études s’arrêtent là : elles ne vérifient pas si le cerveau pendant le sommeil a réellement changé, ni si différents « types » d’insomnie répondent différemment. Pour combler cette lacune, les auteurs se sont concentrés sur l’activité électrique cérébrale mesurée pendant le sommeil non‑REM, en utilisant un indice simple appelé ratio delta/beta, qui compare les ondes lentes du sommeil profond (delta) aux ondes rapides liées à l’éveil (beta). Un ratio plus élevé signifie un cerveau plus calme, moins en état d’alerte.
Comment l’étude a été réalisée
L’équipe a regroupé les données de 98 adultes souffrant d’insomnie de longue date, traités dans cinq centres du sommeil au Canada, aux États‑Unis, en République tchèque et en Italie. Tous les participants ont suivi un programme standardisé de TCC‑I de 6 à 8 semaines incluant la restriction du temps passé au lit (pour augmenter la pression du sommeil), le contrôle des stimuli (dissocier lit et éveil), des techniques cognitives (remettre en question les pensées nocives sur le sommeil), la relaxation et l’éducation à l’hygiène du sommeil. Avant et après le traitement, chacun a réalisé une étude du sommeil nocturne avec enregistrement complet des ondes cérébrales, tenu un carnet de sommeil pendant une semaine et rempli l’échelle de sévérité de l’insomnie. Les chercheurs ont ensuite calculé le ratio delta/beta de chaque personne pendant le sommeil non‑REM et un autre indice appelé stabilité du sommeil, qui reflète la probabilité que le cerveau reste dans des stades de sommeil profonds plutôt que d’osciller entre sommeil léger, sommeil profond et phases de rêve.
Ce qui a changé dans le sommeil et l’activité cérébrale
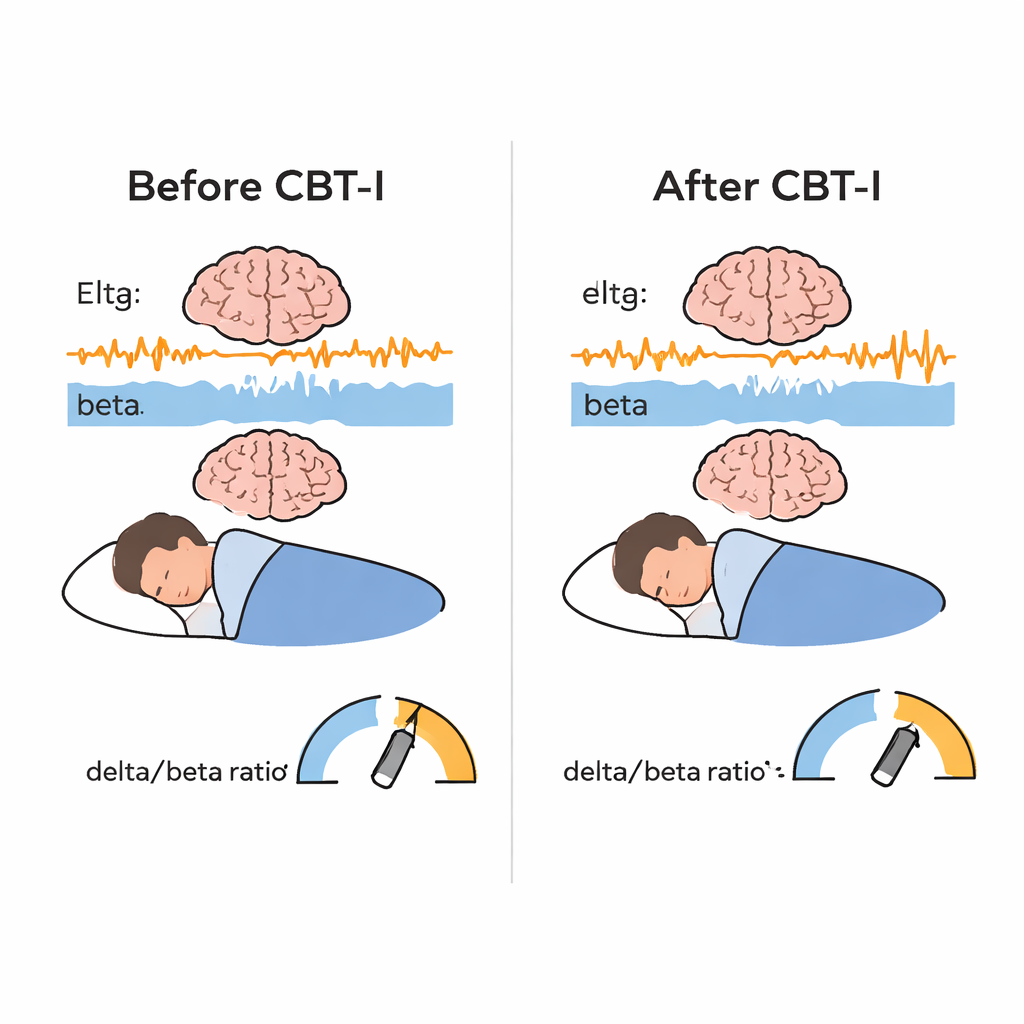
Comme prévu, la TCC‑I a entraîné de nettes améliorations dans la perception du sommeil par les patients : ils ont déclaré s’endormir plus rapidement, passer moins de temps éveillés la nuit, réduire le temps passé au lit et obtenir une meilleure efficacité du sommeil. Les mesures objectives issues des études du sommeil ont montré des gains similaires mais plus modestes sur le temps d’endormissement, l’éveil nocturne, le temps au lit et l’efficacité du sommeil, tandis que la durée totale du sommeil a peu changé. La découverte la plus nouvelle provient des données d’EEG. Après la TCC‑I, l’activité lente delta a augmenté et l’activité rapide beta a diminué pendant le sommeil non‑REM, entraînant une hausse significative du ratio delta/beta. En termes concrets, le cerveau endormi semblait moins « en alerte » et davantage « en repos profond ». Cet effet est apparu dans tous les centres, ce qui suggère qu’il n’était pas lié à une clinique ou un protocole unique. La stabilité du sommeil s’est également améliorée : les cerveaux avaient davantage tendance à rester en sommeil non‑REM et REM stables plutôt qu’à passer d’un stade à l’autre, bien que cette amélioration de la stabilité ne soit pas strictement corrélée au changement du ratio delta/beta.
Des types d’insomnie différents, des réponses différentes
Toutes les insomnies ne se ressemblent pas. Les chercheurs ont divisé les participants en deux groupes selon leur durée totale de sommeil mesurée : ceux avec une durée de sommeil courte et ceux dont la durée totale de sommeil se situait dans une plage plus typique, malgré le sentiment d’insomnie. Les deux groupes avaient une sévérité d’insomnie similaire au départ, mais leurs réponses cérébrales différaient. Les personnes ayant une courte durée de sommeil ont montré une amélioration plus marquée du ratio delta/beta, principalement due à une augmentation plus forte de l’activité lente delta. Elles ont aussi présenté des gains plus importants sur certaines mesures standard des enregistrements du sommeil, comme une réduction du temps éveillé la nuit et une meilleure efficacité du sommeil. Cela suggère que les individus dont l’insomnie se caractérise par une véritable diminution du temps de sommeil peuvent connaître une apaisement nocturne du cerveau plus prononcé avec la TCC‑I, même si leur durée totale de sommeil n’augmente pas de façon spectaculaire.
Ce que cela signifie pour les personnes qui peinent à dormir
Pour quelqu’un qui vit avec une insomnie chronique, ces résultats sont encourageants : la TCC‑I ne se contente pas d’améliorer la sensation de sommeil — elle semble modifier le comportement du cerveau pendant le sommeil, le faisant passer d’un état d’hyperalerte à un repos plus profond. Dans le même temps, l’étude montre que l’apaisement cérébral et la stabilité du sommeil sont partiellement indépendants, et que différents sous‑types d’insomnie répondent différemment. En utilisant des marqueurs simples des ondes cérébrales comme le ratio delta/beta, des travaux futurs pourraient personnaliser le traitement de l’insomnie, identifier qui risque une rechute et comprendre quelles composantes de la TCC‑I sont les plus efficaces pour quels patients.
Citation: Sforza, M., Morin, C.M., Dang-Vu, T.T. et al. The effectiveness of Cognitive behavioral therapy for insomnia on sleep EEG hyperarousal: a multicentric polysomnographic study. Transl Psychiatry 16, 88 (2026). https://doi.org/10.1038/s41398-026-03882-1
Mots-clés: insomnie, thérapie cognitivo‑comportementale, EEG du sommeil, hyperactivité, stabilité du sommeil