Clear Sky Science · fr
Utilisation de médicaments avec des recommandations pharmacogénomiques et résultats indésirables chez des patients âgés hospitalisés : une étude rétrospective transversale
Pourquoi vos gènes peuvent avoir de l’importance lors d’une hospitalisation
Beaucoup de personnes âgées prennent une longue liste de médicaments, et certaines finissent à l’hôpital à cause d’effets secondaires ou de confusions médicamenteuses. Cette étude pose une question simple mais importante : des différences génétiques qui influencent la façon dont nous métabolisons les médicaments pourraient‑elles être liées à des séjours hospitaliers prolongés et à davantage de réadmissions, en particulier chez les personnes très fragiles ? Comprendre ce lien pourrait aider les médecins à choisir et à doser les traitements de façon plus sûre avec l’âge.
Médicaments, âge et risques cachés
Les personnes âgées sont plus susceptibles que les plus jeunes de subir des réactions néfastes aux médicaments. Elles vivent souvent avec plusieurs maladies chroniques, ce qui nécessite de nombreux traitements. Cette « polymédication » peut solliciter l’organisme et augmenter la probabilité qu’un ou plusieurs médicaments posent problème. En outre, la fragilité — une moindre capacité à récupérer face à la maladie ou au stress — rend plus difficile la réaction de l’organisme lorsqu’un événement indésirable survient, comme une mauvaise réaction à un médicament.
Comment les gènes influencent des médicaments courants
La pharmacogénomique étudie comment de petites différences génétiques modifient la façon dont notre corps traite les médicaments. Pour de nombreux médicaments d’usage courant, des groupes d’experts ont établi des recommandations indiquant en substance : « si un patient présente ce profil génétique, ajustez la dose ou choisissez un autre médicament. » Les chercheurs se sont concentrés sur ces médicaments faisant l’objet de recommandations pharmacogénomiques, en examinant la fréquence de leur utilisation chez les personnes de 65 ans et plus admises dans un grand groupement hospitalier anglais, et en évaluant si leur usage était lié à des résultats importants : durée du séjour, admission en urgence et réadmissions.
Ce que les dossiers hospitaliers ont révélé
En analysant près de 60 000 admissions pour plus de 35 000 patients âgés en 2018–2019, l’équipe a constaté un usage massif de médicaments : la plupart des patients prenaient au moins cinq médicaments. Parmi plus de 1 400 médicaments différents, 63 faisaient l’objet de recommandations d’ordonnance basées sur le profil génétique, et 12 étaient classés comme à haut risque car souvent impliqués dans des effets indésirables graves. Plus de quatre admissions sur cinq impliquaient au moins un médicament avec recommandations pharmacogénomiques. Des médicaments tels que les statines hypolipémiantes, les comprimés antiacides et des analgésiques comme la codéine étaient particulièrement fréquents. Les admissions non planifiées ou en urgence concernaient non seulement davantage de médicaments au total, mais aussi un nombre plus élevé de ces médicaments sensibles aux gènes par patient que les admissions planifiées.
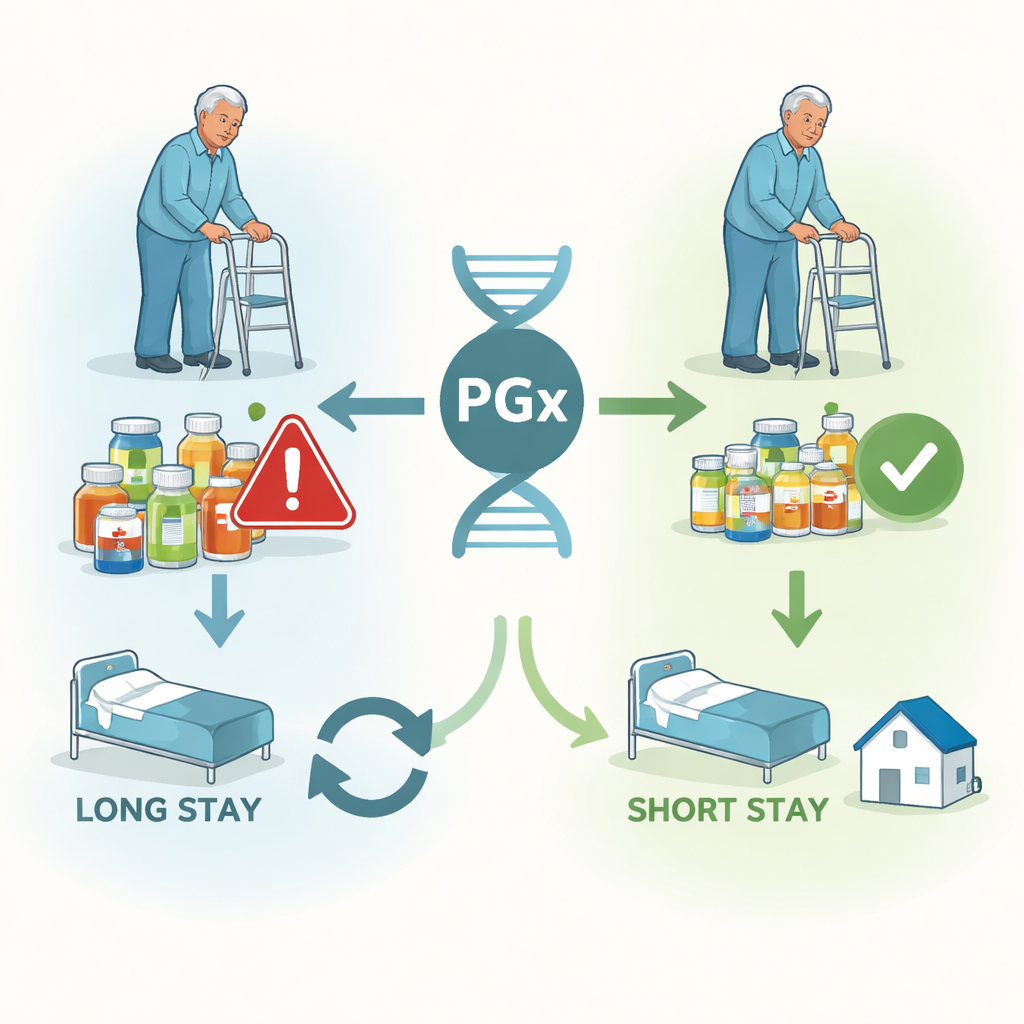
Fragilité, visites d’urgence et séjours plus longs
Les chercheurs ont ensuite utilisé des modèles statistiques pour déterminer si le nombre de médicaments sensibles aux gènes pris par une personne était associé à des résultats pires, en tenant compte de l’âge, du sexe, du groupe ethnique, de la fragilité et du nombre total de médicaments. La fragilité est apparue comme le facteur prédictif le plus fort : les patients plus fragiles avaient beaucoup plus de risques d’avoir des admissions en urgence, de rester plus longtemps à l’hôpital et de revenir. Mais même après ajustement sur ces facteurs, chaque médicament supplémentaire faisant l’objet de recommandations pharmacogénomiques était associé à un séjour hospitalier plus long, à une probabilité accrue d’admission en urgence et à davantage de réadmissions. Ce schéma était le plus net chez les patients très fragiles, où les modèles incluant les médicaments sensibles aux gènes expliquaient mieux les données que ceux qui les ignoraient.
Ce que cela pourrait signifier pour les soins
L’étude ne permet pas de prouver qu’un décalage gène‑médicament a directement causé une admission ou un séjour prolongé, car elle n’incluait pas de résultats de tests génétiques réels ni de revues cliniques détaillées de chaque cas. Elle montre toutefois que les personnes très fragiles sont couramment exposées à des médicaments pour lesquels les gènes comptent, et qu’un recours plus fréquent à ces traitements s’observe parallèlement à de moins bons résultats. Pour le grand public, la conclusion est que votre liste de médicaments et votre fragilité sous‑jacente sont étroitement liées à votre expérience à l’hôpital — et que vos gènes peuvent constituer un élément supplémentaire, aujourd’hui sous‑exploité, de la sécurité médicamenteuse. Intégrer la pharmacogénomique dans les soins de routine, en particulier pour les personnes âgées fragiles, pourrait aider les médecins à affiner les traitements, éviter certains effets indésirables, raccourcir les séjours et réduire les réadmissions.
Citation: David, V., McInerney, C.D., Tomlinson, J. et al. Use of medications with pharmacogenomic guidelines and adverse outcomes in hospitalised older patients: a retrospective cross-sectional study. Pharmacogenomics J 26, 3 (2026). https://doi.org/10.1038/s41397-026-00396-3
Mots-clés: pharmacogénomique, personnes âgées, fragilité, polymédication, admissions à l'hôpital