Clear Sky Science · fr
Intégrer l’évaluation de la composition corporelle en pratique clinique chez des patients atteints de lésion médullaire aiguë : étude pilote de faisabilité
Pourquoi la silhouette compte après une lésion médullaire
Lorsqu’une personne subit une lésion de la moelle épinière, sa vie change du jour au lendemain. Au‑delà d’apprendre à se déplacer et à vivre différemment, son corps change en profondeur : la masse musculaire diminue, la masse grasse peut augmenter, et les besoins énergétiques évoluent considérablement. Cette étude examine si les hôpitaux peuvent, de manière réaliste, suivre ces changements internes dans les soins quotidiens et utiliser ces informations pour adapter les conseils alimentaires et d’exercice afin d’améliorer la récupération et la santé à long terme.
Une nouvelle feuille de route nutritionnelle en rééducation
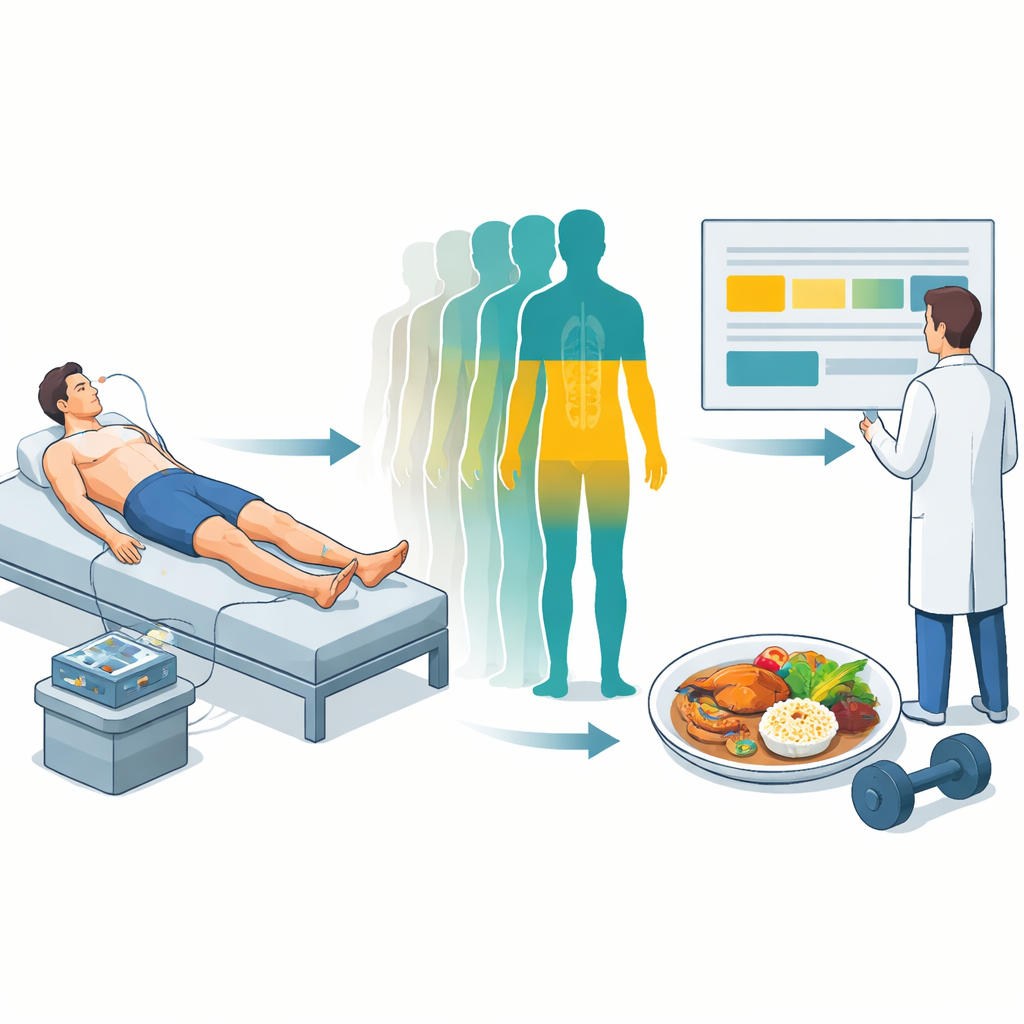
Les chercheurs ont conçu une « voie de soins » structurée pour les personnes présentant une lésion médullaire traumatique récente, prises en charge dans un centre spécialisé en Australie. Plutôt que de se fier uniquement au poids corporel, la voie intègre des contrôles réguliers de la composition corporelle — la proportion de muscle par rapport à la graisse — à l’aide d’une technique au chevet appelée bioimpédance. Ces mesures sont ensuite appliquées à des formules adaptées à la lésion médullaire pour estimer les besoins énergétiques réels d’une personne, afin que les diététiciens puissent ajuster les repas et le soutien nutritionnel au fil du temps. La voie précise également quand les patients doivent être vus, qui fait quoi, et à quelle fréquence les bilans doivent être réalisés, depuis la phase initiale à l’hôpital jusqu’à la rééducation.
Tester ce qui fonctionne dans la réalité
Pour vérifier si ce plan pouvait fonctionner dans l’activité d’un hôpital réel, l’équipe a suivi 21 adultes avec une lésion médullaire récente qui ont accepté de recevoir des soins selon la voie. La plupart avaient une tétraplégie (atteinte des bras et des jambes), et près de la moitié étaient en surpoids ou obèses selon les seuils standards de l’indice de masse corporelle. Le personnel a été formé pour réaliser les mesures de composition corporelle, calculer les besoins énergétiques et fournir des retours individualisés lors des consultations diététiques ou d’exercice. Les chercheurs ont ensuite suivi combien de patients ont effectivement reçu ces mesures et bilans dans les délais prévus, et ont interviewé patients et cliniciens sur leur expérience.
Ce que patients et cliniciens ont vécu
L’adhésion aux éléments clés de la voie était contrastée mais prometteuse. Les évaluations nutritionnelles initiales ont été réalisées à temps pour la plupart des patients, et environ sept personnes sur dix ont bénéficié de bilans réguliers avec le diététicien et de séances de fixation d’objectifs pendant la rééducation. Environ deux tiers des mesures de composition corporelle programmées ont été effectuées, bien que moins de la moitié des patients aient reçu toutes les mesures à chaque moment prévu. Les obstacles pratiques comprenaient des patients trop malades, alités pour des escarres, absents du service ou des conflits avec la disponibilité du personnel. Néanmoins, patients et cliniciens ont globalement jugé les mesures utiles plutôt que contraignantes, surtout lorsque les résultats étaient présentés sous forme de graphiques simples au fil du temps.
Comment connaître la situation interne modifie les choix
Les entretiens ont révélé que voir l’évolution de leur masse musculaire et grasse rendait la situation plus tangible pour les patients. Beaucoup s’inquiétaient déjà de la prise de poids ou de la perte de force, et les chiffres confirmaient leurs impressions. Certains ont été motivés en constatant des gains musculaires après la reprise d’activités en salle ou de la marche ; d’autres ont modifié leur alimentation — réduction des portions ou des glucides, augmentation des protéines, fruits et légumes — pour préserver le muscle et éviter l’excès de graisse. Les cliniciens se sont sentis plus sûrs en utilisant des estimations d’énergie spécifiques à la lésion médullaire plutôt que des règles génériques, et ont utilisé les tendances de composition corporelle pour orienter les discussions sur l’activité physique, la gestion du poids et les risques de santé à long terme.
Obstacles, ajustements et étapes suivantes
Malgré l’enthousiasme, la voie n’était pas parfaite. Le personnel a signalé que la collecte des mesures, la saisie des données, la génération de graphiques puis la prise de temps pour expliquer les résultats entraient souvent en conflit avec d’autres tâches urgentes. Les patients, confrontés à la douleur, à la fatigue et à des programmes de thérapie intensifs, avaient parfois du mal à assimiler les retours. Certaines personnes avec des lésions de très haut niveau avaient des options d’exercice limitées, rendant les discussions sur l’augmentation de la masse grasse émotionnellement difficiles. L’équipe a proposé des solutions pragmatiques : moins de mesures par semaine, ciblage des patients les plus susceptibles de bénéficier, utilisation d’appareils plus simples et ajout d’outils mobiles pour partager les résultats en temps réel au chevet.
Ce que cela signifie pour la vie après la lésion
Dans l’ensemble, l’étude montre qu’il est à la fois possible et apprécié par patients et soignants de suivre régulièrement le muscle et la graisse après une lésion médullaire, même si chaque étape n’est pas parfaite. La nouvelle voie de soins a contribué à faire passer la nutrition et la composition corporelle d’un élément secondaire à une composante centrale de la rééducation, fournissant aux personnes des informations plus claires pour guider leur alimentation et leur activité physique. Avec une simplification et un ciblage appropriés, cette approche pourrait aider davantage de patients à quitter l’hôpital non seulement vivants et stables, mais mieux préparés pour préserver leur force, gérer leur poids et se protéger contre les problèmes de santé à long terme.
Citation: Desneves, K.J., Fittall, B., Elson, C. et al. Implementing body composition assessment into clinical practice in patients with acute spinal cord injury- a pilot feasibility study. Spinal Cord 64, 266–278 (2026). https://doi.org/10.1038/s41393-026-01169-2
Mots-clés: lésion de la moelle épinière, composition corporelle, prise en charge nutritionnelle, réadaptation, bioimpédance