Clear Sky Science · fr
Justification d’une vaccination multi-épitope contre le TGFβ dans le cancer du pancréas : preuves issues de corrélats immunologiques et cliniques
Une nouvelle façon d’aider le système immunitaire à détecter le cancer du pancréas
Le cancer du pancréas est l’un des cancers les plus mortels, en partie parce qu’il se cache derrière un rempart biologique puissant qui empêche les cellules immunitaires d’agir. Cette étude explore une stratégie vaccinale qui apprend au système immunitaire à reconnaître et attaquer les cellules produisant une molécule clé, le TGFβ, qui participe à la formation de ce rempart. En ciblant simultanément plusieurs fragments de cette molécule, les chercheurs visent à transformer une tumeur « froide » qui échappe à l’immunité en une tumeur « chaude » que l’organisme peut mieux combattre, notamment en association avec les immunothérapies modernes.
La barrière cachée autour des tumeurs pancréatiques
L’adénocarcinome canalaire pancréatique se développe au sein d’un tissu dense, cicatriciel, et est entouré de cellules qui suppriment activement les attaques immunitaires. Un acteur central de cet environnement hostile est la protéine de signalisation TGFβ. Elle est libérée par les cellules cancéreuses et les cellules de soutien environnantes, stimulant à la fois la fibrose (le tissu rigide qui cloisonne la tumeur) et une forte suppression immunitaire. Cette combinaison empêche les cellules T utiles d’entrer dans la tumeur ou de fonctionner correctement, ce qui explique en grande partie pourquoi des médicaments puissants comme les inhibiteurs de points de contrôle immunitaire échouent souvent dans le cancer du pancréas. Plutôt que de bloquer le TGFβ uniquement par des drogues traditionnelles, les auteurs proposent d’exploiter le système immunitaire lui‑même pour traquer et éliminer les cellules productrices de TGFβ.
Apprendre aux cellules T à reconnaître les cellules productrices de TGFβ
Les cellules T reconnaissent de petits fragments de protéines, appelés épitopes, affichés à la surface des cellules. Des travaux antérieurs avaient identifié un tel fragment du TGFβ, nommé TGFβ‑15, capable de provoquer de fortes réponses immunitaires et corrélé à une meilleure survie chez certains patients recevant immunothérapie et radiothérapie. Dans cette étude, les chercheurs ont élargi la recherche et se sont concentrés sur plusieurs fragments supplémentaires du TGFβ (notamment TGFβ‑33 et TGFβ‑38). Ils ont montré que des cellules sanguines de volontaires sains et de patients atteints d’un cancer du pancréas contenaient déjà des cellules T pouvant être activées par ces fragments en laboratoire, TGFβ‑33 se distinguant comme particulièrement puissant chez les patients. La plupart de ces cellules étaient de type aide (CD4⁺), mais elles présentaient à la fois des caractéristiques inflammatoires et des capacités de cytotoxicité directe.
Une immunité naturelle liée à de meilleurs résultats chez les patients
L’équipe a ensuite cherché à savoir si une immunité préexistante à ces fragments de TGFβ avait une importance pour les patients réels en cours de traitement. Dans un groupe de patients atteints d’un cancer du pancréas recevant des inhibiteurs de points de contrôle immunitaire plus radiothérapie, ceux qui présentaient des réponses de base plus fortes au fragment TGFβ‑33 vivaient plus longtemps et étaient plus susceptibles de bénéficier cliniquement que ceux dont les réponses étaient plus faibles. Lorsque les chercheurs ont combiné les données sur les réponses à la fois au TGFβ‑15 et au TGFβ‑33, ils ont constaté que les patients dont les cellules T reconnaissaient plusieurs fragments du TGFβ au début du traitement présentaient une survie globale et une survie sans progression nettement meilleures que ceux qui n’en reconnaissaient aucun ou un seul. Ce schéma suggère qu’une réponse plus large, multi‑épitope contre les cellules exprimant le TGFβ peut aider à renverser la balance en faveur du contrôle tumoral.
Comment le concept vaccinal fonctionne au niveau cellulaire
Pour être utiles, les cellules T spécifiques du TGFβ doivent reconnaître et attaquer de véritables cellules cibles qui produisent naturellement le TGFβ, et pas seulement des peptides fabriqués en laboratoire. Les chercheurs ont généré des cultures de cellules T spécifiques du TGFβ‑33 et du TGFβ‑38 et les ont co‑cultivées avec des cellules dendritiques dérivées de patients et une lignée myéloïde de type cancéreux productrice de TGFβ. Ces cellules T se sont activées et ont produit des molécules cytotoxiques lorsqu’elles ont rencontré des cellules cibles présentant des fragments du TGFβ. Lorsque les niveaux de TGFβ dans les cellules cibles ont été réduits expérimentalement, l’activation des cellules T a diminué, confirmant que la reconnaissance dépendait du TGFβ lui‑même. Fait important, beaucoup des cellules T CD4⁺ répondantes exprimaient des molécules typiquement associées à la destruction directe des cellules tumorales, renforçant l’idée qu’elles pourraient aider à démanteler la niche suppressive autour de la tumeur.
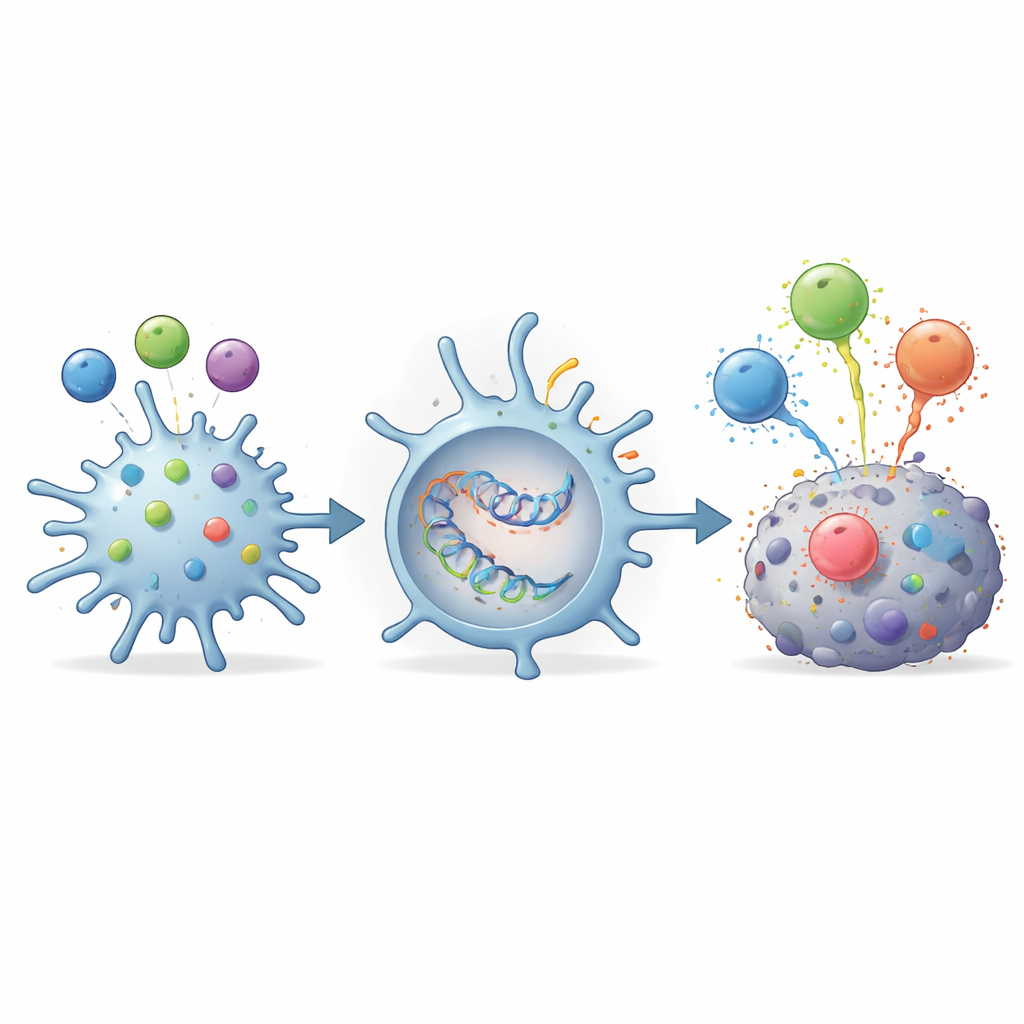
Regrouper plusieurs cibles TGFβ dans un seul vaccin à ARNm
Parce que différentes personnes peuvent reconnaître différents fragments de TGFβ, les chercheurs ont conçu un seul construit d’ARNm codant simultanément plusieurs épitopes clés du TGFβ. Ils ont utilisé cet ARNm pour programmer des cellules dendritiques, les pédagogues professionnels du système immunitaire, afin qu’elles produisent et présentent tous ces fragments en même temps. Lorsque ces cellules dendritiques modifiées ont été mises en contact avec des cellules T reconnaissant chacune un fragment particulier du TGFβ, chaque groupe de cellules T a été activement stimulé. Ce résultat montre qu’un vaccin multi‑épitope — administré soit sous forme de peptides soit en ARNm — peut réveiller efficacement des cellules T spécifiques du TGFβ diverses à partir d’une seule formulation, élargissant potentiellement la couverture entre les patients.
Ce que cela pourrait signifier pour les soins du cancer à l’avenir
Pour les non‑spécialistes, le message clé est que les tumeurs pancréatiques survivent souvent en s’entourant de cellules qui diffusent le TGFβ, un signal qui calme le système immunitaire et durcit les défenses physiques de la tumeur. Cette étude montre que de nombreuses personnes, y compris des patients atteints d’un cancer du pancréas, possèdent déjà des cellules T capables de reconnaître de petits morceaux de TGFβ, et que les patients dont les cellules T répondent à plusieurs de ces fragments ont tendance à mieux répondre à l’immunothérapie et à la radiothérapie. En développant des vaccins qui présentent plusieurs fragments du TGFβ, notamment avec des plateformes flexibles comme l’ARNm, les cliniciens pourraient être en mesure de renforcer ces armées de cellules T préexistantes, d’ôter le bouclier protecteur de la tumeur et de rendre des cancers du pancréas autrement résistants plus sensibles aux traitements immunitaires modernes.
Citation: Ruders, J.H., Ahmad, S.M., Mortensen, R.E.J. et al. Rationale for multi-epitope TGFβ vaccination in pancreatic cancer: evidence from immunologic and clinical correlates. Sig Transduct Target Ther 11, 107 (2026). https://doi.org/10.1038/s41392-026-02626-3
Mots-clés: cancer du pancréas, immunothérapie du cancer, microenvironnement tumoral, vaccin anti‑TGF‑bêta, vaccin à ARNm contre le cancer