Clear Sky Science · fr
La perte de CHEK2 confère une résistance à la chimiothérapie aux cellules souches hématopoïétiques
Pourquoi certains globules sanguins résistent à la chimiothérapie
À mesure que les traitements contre le cancer s’améliorent et que davantage de personnes survivent à la chimio et à la radiothérapie, les médecins observent un effet secondaire inattendu : des années après, de nombreux survivants portent des poches de cellules sanguines génétiquement altérées qui ont discrètement pris le dessus sur une partie de leur moelle osseuse pendant la thérapie. Cet article pose la question centrale de ce mystère : pourquoi certaines cellules souches sanguines mutées supportent-elles mieux que les cellules normales les médicaments anticancéreux agressifs, et quelles sont les conséquences pour le risque futur de leucémie et les choix thérapeutiques ?
L’évolution cachée dans notre moelle osseuse
Notre système sanguin est constamment renouvelé par une petite réserve de cellules souches dans la moelle osseuse. Au cours de la vie, ces cellules accumulent progressivement des altérations aléatoires de l’ADN. Lorsqu’une cellule souche porteuse d’une modification avantageuse acquiert un bénéfice de survie, elle peut produire un grand « clone » de cellules descendantes, un phénomène appelé hématopoïèse clonale. C’est étonnamment fréquent chez les personnes âgées et a été lié non seulement aux cancers du sang, mais aussi aux maladies cardiaques et autres affections liées à l’âge. Les thérapies contre le cancer ajoutent un stress intense à ce système, tuant de nombreuses cellules et favorisant involontairement ces rares mutants qui résistent mieux aux lésions de l’ADN.
Un interrupteur de sécurité qui se retourne contre nous sous traitement
Le propos ici porte sur un gène nommé CHEK2, qui fait partie du circuit de détection des dommages cellulaires. Dans les cellules saines, CHEK2 aide à repérer l’ADN cassé, à suspendre la division cellulaire et, si les dommages sont trop importants, à déclencher l’autodestruction. À l’aide d’un criblage à grande échelle par inactivation de gènes dans des lignées leucémiques, les chercheurs ont désactivé systématiquement des milliers de gènes pour voir quelles pertes aidaient les cellules à survivre aux agents chimiothérapeutiques classiques qui endommagent l’ADN. CHEK2 s’est rapidement distingué : lorsqu’il était inactivé, les cellules avaient beaucoup plus de chances de survivre à des traitements par des médicaments comme le cisplatine et le mélphalan. Sans cet interrupteur de sécurité, les cellules endommagées continuaient de se diviser au lieu de s’arrêter ou de mourir.
Des cellules souches mutées qui refusent d’abandonner
Pour aller au‑delà des lignées cellulaires, l’équipe a généré des souris dont les cellules souches et progénitrices hématopoïétiques étaient dépourvues de Chek2. En conditions normales, ces souris produisaient du sang de manière parfaitement ordinaire, ce qui suggère que le gène n’est pas essentiel à la formation sanguine quotidienne. Cela a changé lorsque les animaux ont reçu des doses répétées de chimiothérapie. Dans ce contexte de stress, les cellules souches et progénitrices précoces déficientes en Chek2 ont été beaucoup moins épuisées que leurs homologues normales et ont progressivement pris le contrôle d’une grande partie du système sanguin. Ces cellules survivantes portaient davantage de marques de lésions de l’ADN que les cellules normales, et pourtant elles ont persisté et reconstitué la moelle osseuse, illustrant un compromis préoccupant : une résistance au traitement au prix d’un fardeau génétique accru.
Quand les médicaments anti‑leucémie alimentent des clones résistants
L’étude a ensuite cherché à savoir si les médicaments plus récents et « plus doux » utilisés pour les troubles de la moelle osseuse, connus sous le nom d’agents hypométhylants, exercent des pressions similaires. Ces médicaments, dont l’azacitidine et la décitabine, sont généralement considérés comme des traitements épigénétiques qui assouplissent les marques chimiques sur l’ADN. Les auteurs ont découvert qu’en réalité ils provoquent aussi une forme distincte de dommage à l’ADN en piégeant directement une enzyme appelée DNMT1 sur l’ADN. Dans des cultures mixtes de cellules normales et déficientes en CHEK2, et dans des cellules souches de souris cultivées hors de l’organisme, ce dommage a de nouveau favorisé les mutants, qui échappaient à l’arrêt du cycle cellulaire et à la mort. Lorsqu’un composé distinct bloquant DNMT1 mais ne causant pas de lésions de l’ADN a été ajouté, l’avantage des mutants CHEK2 a largement disparu, soulignant que c’est la lésion de l’ADN — et non la déméthylation elle‑même — qui sélectionne ces clones résistants.
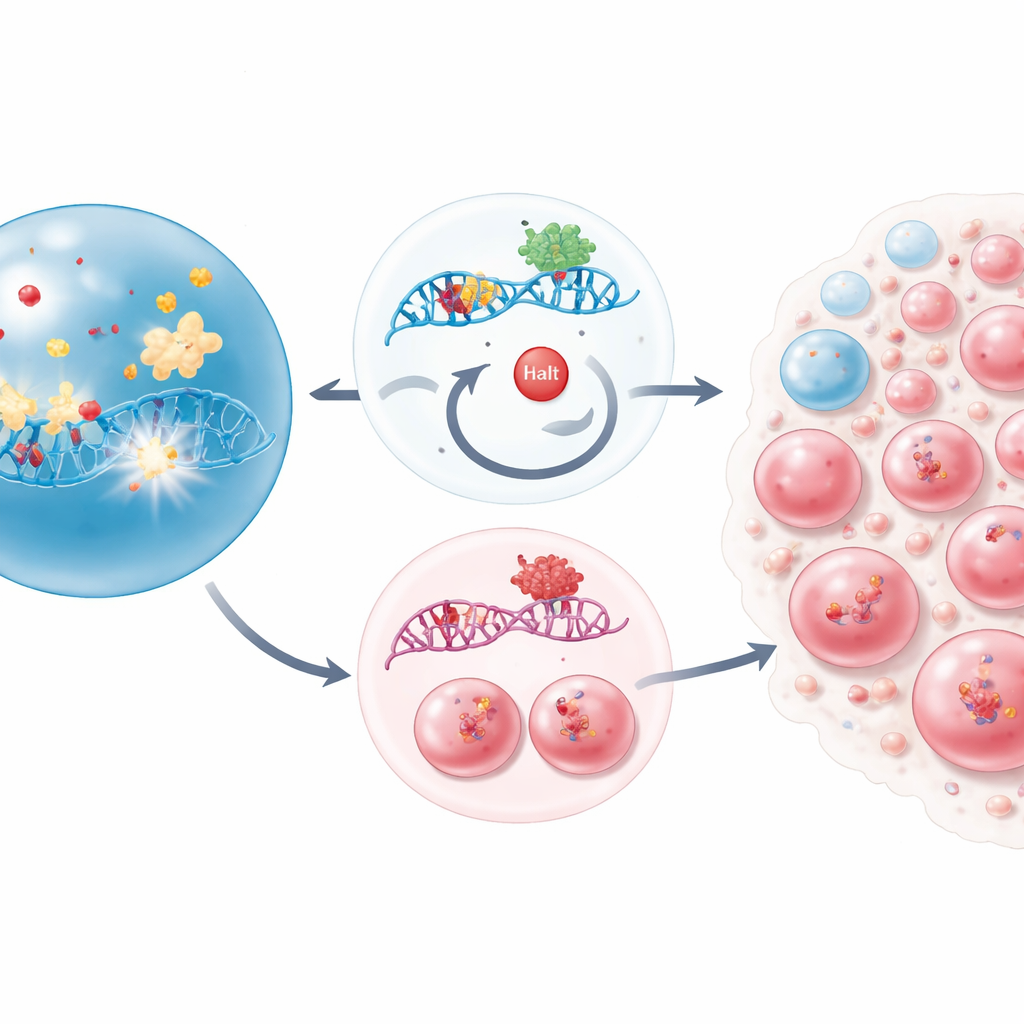
Ce que cela signifie pour les patients et les soins futurs
Pris ensemble, ces travaux esquissent de manière saisissante comment un simple interrupteur de sécurité endommagé dans les cellules souches sanguines peut, en silence, remodeler le système sanguin après une thérapie anticancéreuse. La perte de CHEK2 permet aux cellules souches d’ignorer à la fois les chimiothérapies classiques et les médicaments couramment utilisés pour la moelle osseuse, de survivre avec des dommages persistants à l’ADN et de s’étendre en clones dominants. Pour les patients, cela aide à expliquer pourquoi certaines mutations de gènes de réparation de l’ADN sont souvent retrouvées dans le sang des années après un traitement et peuvent annoncer des leucémies liées à la thérapie. Comprendre que des médicaments spécifiques peuvent involontairement favoriser de telles cellules mutantes suggère que les plans thérapeutiques futurs, et peut‑être de nouvelles thérapies ciblées, devront prendre en compte l’« écosystème » génétique de la moelle osseuse d’un patient, pas seulement la tumeur traitée.
Citation: Zhou, J., Hu, T., Li, D. et al. CHEK2 loss endows chemotherapy resistance to hematopoietic stem cells. Leukemia 40, 511–521 (2026). https://doi.org/10.1038/s41375-025-02850-w
Mots-clés: hématopoïèse clonale, CHEK2, résistance à la chimiothérapie, réponse aux lésions de l’ADN, cellules souches hématopoïétiques