Clear Sky Science · es
Actualizaciones en el Programa inglés de cribado ocular para personas con diabetes
Por qué esto importa para las personas con diabetes
Para muchas personas que viven con diabetes, perder la vista es una de las complicaciones más temidas. El Programa inglés de cribado ocular para personas con diabetes (DESP), en funcionamiento desde 2003, ya ha contribuido a reducir las tasas de ceguera al detectar el daño de forma temprana. Pero, con el número de personas con diabetes aumentando de forma notable y las consultas oftalmológicas hospitalarias bajo presión, el propio programa debe evolucionar para seguir siendo eficaz y sostenible. Este artículo explica cómo se está actualizando el DESP para que pueda seguir protegiendo la visión al tiempo que aprovecha mejor el personal, el tiempo y la tecnología limitados.
De controles anuales a un calendario más inteligente
Hasta hace poco, todas las personas con diabetes tipo 1 o tipo 2 en Inglaterra eran invitadas a un cribado ocular anual. En cada visita se administran gotas para dilatar las pupilas y se toman fotografías del fondo de ojo. Evaluadores formados buscan signos de retinopatía diabética (daño en la retina fotosensible) y maculopatía (alteraciones cerca de la zona central necesaria para la visión nítida). Estudios con cientos de miles de personas han mostrado que quienes presentan resultados totalmente normales en dos visitas consecutivas tienen una probabilidad muy baja —menos del 1 % en dos años— de progresar a una enfermedad que amenace la visión. Con base en esta evidencia, el DESP ha comenzado a trasladar a algunas de estas personas de bajo riesgo a cribados cada dos años en lugar de anuales.
Equilibrar seguridad y justicia
Ampliar el intervalo entre revisiones oculares genera temores comprensibles sobre diagnósticos retrasados. Investigaciones en un programa de cribado con mayor diversidad étnica sugirieron que, para algunas personas —particularmente provenientes de las comunidades negra y surasiática y los individuos más jóvenes—, un recuerdo cada dos años podría retrasar el hallazgo de cambios graves en un año. El artículo subraya que los programas nacionales y locales deben vigilar de cerca a estos grupos para evitar ampliar las desigualdades en salud. Ciertas situaciones de mayor riesgo ya están excluidas del intervalo más largo: las mujeres embarazadas siguen un calendario separado y más frecuente, y las personas con diabetes tipo 1 que inician bombas de insulina permanecen en cribado anual al principio porque las mejoras rápidas en el control glucémico pueden empeorar temporalmente la enfermedad ocular.
Distinguir daño ocular moderado de grave
Otra actualización clave es una división más detallada de uno de los niveles de graduación tradicionales usados para describir la severidad de la retinopatía. Anteriormente, una categoría intermedia amplia llamada R2 abarcaba una amplia gama de cambios «preproliferativos»: signos de que los vasos sanguíneos de la retina están sufriendo más daño pero aún no han formado los frágiles nuevos vasos asociados a pérdida súbita de visión. El nuevo sistema divide esto en bajo riesgo (R2L) y alto riesgo (R2H). R2H corresponde a hemorragias y alteraciones vasculares más extensas que conllevan casi un 50 % de probabilidad de progresar a enfermedad avanzada en cinco años. Las personas en este grupo son derivadas a los servicios oftalmológicos hospitalarios para revisión especializada. Sin embargo, quienes tienen R2L pueden permanecer en el DESP, siendo seguidos más de cerca en clínicas de vigilancia específicas en lugar de engrosar automáticamente las listas de espera hospitalarias.
Usar escáneres 3D para afinar las derivaciones hospitalarias
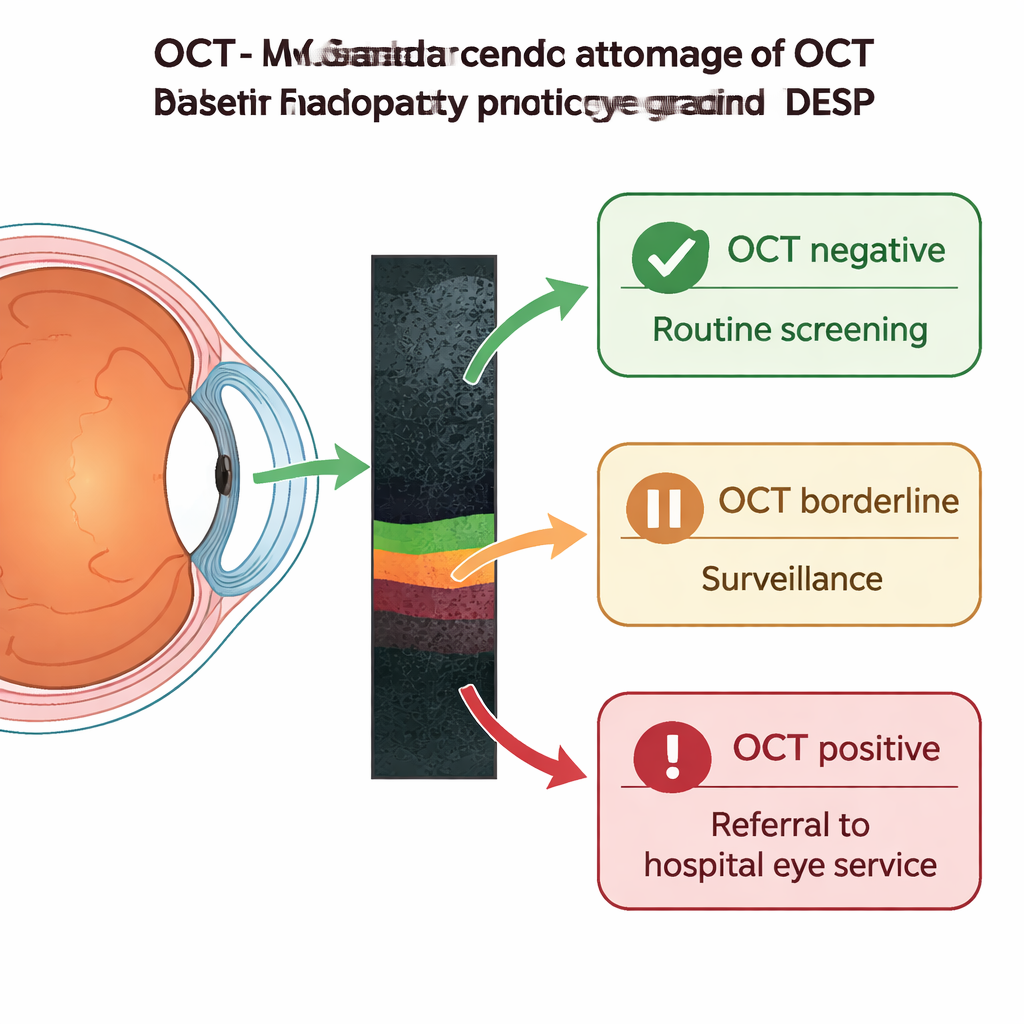
Las alteraciones alrededor del punto central de la visión (la mácula) han sido durante mucho tiempo agrupadas en una sola categoría llamada M1, que desencadenaba la derivación al hospital incluso cuando el riesgo de pérdida visual era bajo. El artículo describe cómo la nueva tomografía de coherencia óptica (OCT) —esencialmente una imagen 3D y sin dolor en sección de la retina— se está incorporando al DESP para refinar esto. Ahora, cualquier persona clasificada como M1 es enviada a una clínica de OCT dentro del servicio de cribado. La exploración se clasifica luego como OCT negativo, límite u OCT positivo. Los casos OCT negativos, donde no se observa un engrosamiento significativo ni quistes, pueden volver con seguridad al cribado digital de rutina. Las exploraciones límite permanecen en la vía de vigilancia por OCT para controles repetidos, mientras que las OCT positivas —que muestran hinchazón significativa o cambios de forma en el centro de la visión— se derivan a las consultas hospitalarias oftalmológicas para posibles tratamientos con láser o inyecciones. Esta clasificación también permite acelerar problemas no diabéticos urgentes detectados en OCT, como la degeneración macular relacionada con la edad.
Qué significan estos cambios de cara al futuro
En conjunto, estas actualizaciones pretenden liberar capacidad donde el riesgo es bajo y concentrar la atención especializada donde el riesgo de pérdida visual es mayor. El cribado bienal para personas con resultados repetidamente normales reduce visitas innecesarias, mientras que la graduación refinada y las vías basadas en OCT mantienen muchos casos moderados de forma segura dentro del programa de cribado en lugar de saturar las consultas hospitalarias. Al mismo tiempo, los hospitales verán cada vez más solo a pacientes con enfermedad más avanzada o compleja, que necesitan atención y tratamiento presenciales y oportunos. El autor señala que estas mejoras dependen de una formación adecuada, controles de calidad y una monitorización cuidadosa para detectar brechas injustas en la atención. Para las personas con diabetes, el mensaje es claro: el cribado ocular sigue siendo esencial, pero entre bastidores se está volviendo más inteligente, más selectivo y mejor equipado para proteger la visión a largo plazo.
Cita: Mann, S.S. Updates in the English Diabetic Eye Screening Programme. Eye Open 2, 7 (2026). https://doi.org/10.1038/s44440-026-00014-y
Palabras clave: cribado ocular diabético, retinopatía diabética, imagen OCT, prevención de la pérdida de visión, programas de salud pública