Clear Sky Science · es
Resultados ajustados por riesgo, basados en la población, para la parada cardíaca fuera del hospital
Por qué el lugar donde colapsas puede definir tus posibilidades
Cuando el corazón de alguien se detiene de forma repentina fuera del hospital, cada segundo cuenta. Sin embargo, en Estados Unidos, las probabilidades de sobrevivir a este tipo de crisis pueden depender en gran medida de dónde vive la persona y de qué hospitales atienden a su comunidad. Este estudio examina por qué la supervivencia tras una parada cardíaca fuera del hospital varía tanto de una región a otra, centrándose en adultos mayores cubiertos por Medicare, y plantea qué tipos de sistemas de salud ofrecen a las personas la mejor oportunidad de volver a casa con vida.
Emergencias cardíacas antes de llegar al hospital
La parada cardíaca fuera del hospital ocurre cuando el corazón deja de latir de forma abrupta en domicilios, calles o lugares públicos. Es menos común que los infartos o los accidentes cerebrovasculares, pero mucho más letal, y supone una enorme presión sobre los servicios de emergencia y los hospitales. La American Heart Association ha sostenido que las comunidades deberían tratar estos eventos como un gran traumatismo o un ictus grave: condiciones en las que sistemas regionales de atención bien organizados ya han mejorado la supervivencia. En lugar de que cada hospital actúe por su cuenta, la idea es construir redes de “rescate cardíaco” que conecten la llamada al 911, las ambulancias y los hospitales en un sistema coordinado capaz de ofrecer atención rápida y de alta calidad desde la acera hasta la unidad de cuidados intensivos.
Un vistazo nacional a los resultados
Para ver qué tan bien lo estaban haciendo distintas partes del país, los investigadores analizaron más de 200.000 paradas cardíacas entre pacientes de Medicare con pago por servicio entre 2013 y 2015, distribuidas en 205 regiones hospitalarias definidas empíricamente. Emparejaron esta enorme base de datos de reclamaciones con un registro detallado de casos de parada cardíaca llamado CARES para construir un modelo de ajuste por riesgo —esencialmente una forma de estimar cuántos pacientes en cada región deberían haber sobrevivido, dadas su edad, comorbilidades y otros factores. Comparar el número de personas que realmente sobrevivieron con el número esperado permitió al equipo calcular una razón de incidencia estandarizada (SIR) para cada región y señalar aquellas que funcionaban mejor o peor de lo predicho.
Regiones que se quedan atrás y otras que avanzan
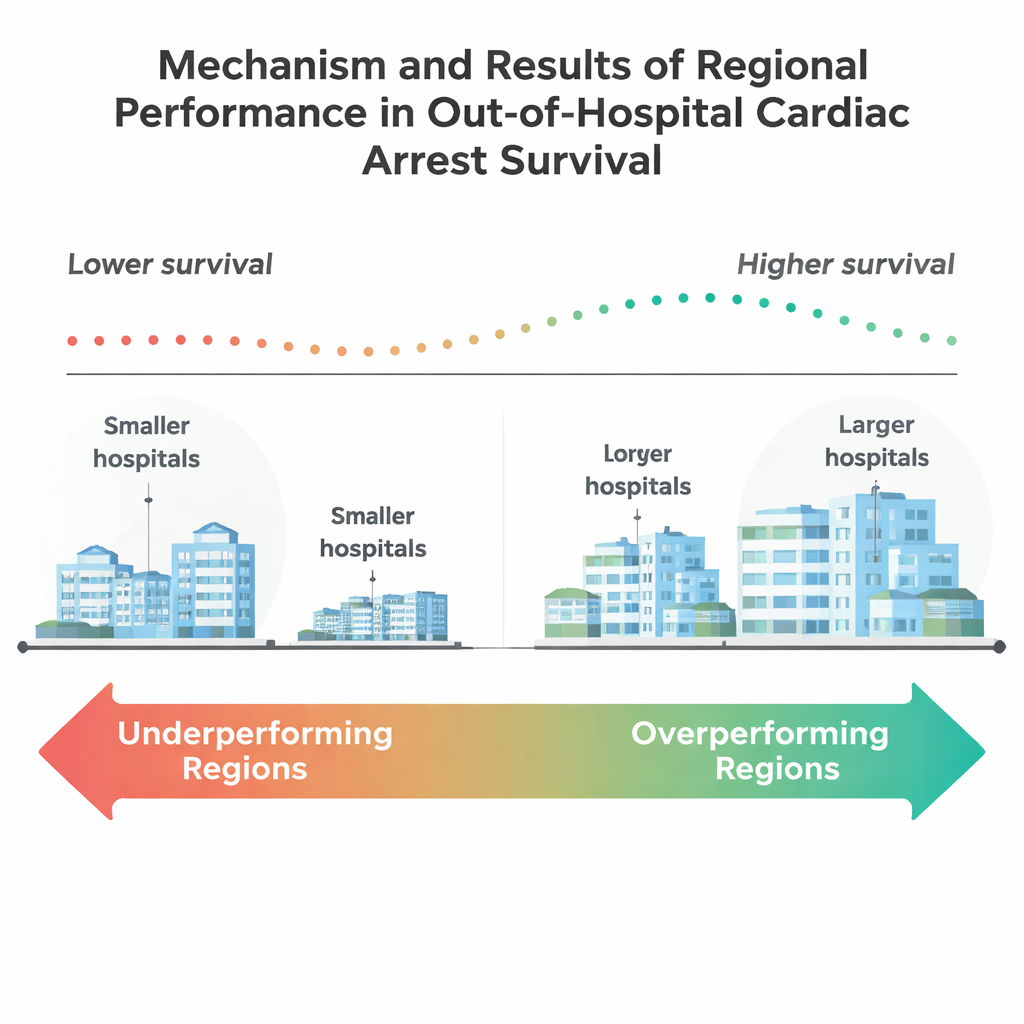
Los resultados fueron desalentadores. En conjunto, solo alrededor del 15% de estos pacientes mayores sobrevivieron hasta el alta hospitalaria. Aproximadamente la mitad de las 205 regiones tuvieron tasas de supervivencia significativamente peores de lo esperado después de ajustar por riesgo del paciente, mientras que solo nueve regiones lo hicieron mejor de lo esperado. Estas regiones sobrerendidoras tendían a tener poblaciones más pequeñas, con una mayor proporción de residentes de 65 años o más. También contaban con más hospitales grandes y más hospitales docentes importantes, lo que sugiere que centros de mayor capacidad e instituciones académicas pueden estar mejor preparados para ofrecer cuidados complejos tras la parada cardíaca. En contraste, muchas regiones grandes y densamente pobladas quedaron rezagadas a pesar de contar, en papel, con más recursos.
Hospitales, comunidades y desigualdades ocultas
Al indagar más, el estudio encontró que el tamaño del hospital importaba: las regiones con más hospitales de al menos 100 camas —y especialmente aquellas con 400 o más— eran más propensas a sobreperformar. Sorprendentemente, el simple hecho de disponer de un laboratorio de cateterismo cardíaco, que puede abrir arterias bloqueadas, no se asoció por sí mismo con un mejor rendimiento regional. Esto sugiere que la supervivencia depende menos de un procedimiento de alta tecnología y más del sistema en su conjunto: cómo trabajan coordinados los servicios de emergencias médicas, los servicios de urgencias, las unidades de cuidados intensivos y los servicios de rehabilitación. El equipo también halló diferencias llamativas en la composición de las comunidades. Las regiones que se desempeñaban mejor tenían mayores proporciones de residentes blancos y menores proporciones de residentes negros e hispanos, junto con menor desempleo y tasas de graduación de secundaria ligeramente superiores. Estos patrones reproducen preocupaciones de larga data sobre que la raza, la educación y las condiciones del vecindario pueden influir en quién se beneficia más de los avances en la atención de emergencia.
Qué significan estos hallazgos para pacientes y responsables políticos
Para un público general, el mensaje principal es claro: la supervivencia tras una parada cardíaca súbita no depende solo de la suerte o de la salud personal, sino también de lo bien organizado que esté el sistema de salud local. Muchas regiones de Estados Unidos están rindiendo peor de lo que deberían, incluso después de tener en cuenta la gravedad de sus pacientes. Construir redes regionales más sólidas que den prioridad a hospitales grandes y capaces; rutas de traslado claras; formación estandarizada; y apoyo comunitario generalizado para la RCP y la atención temprana podría ayudar a cerrar estas brechas. Los autores sostienen que los responsables políticos, aseguradoras y sistemas de salud deberían ir más allá de la mentalidad de un solo hospital e invertir en “sistemas de atención para la parada cardíaca” regionales, de modo que el lugar donde se detiene tu corazón pese menos y tus posibilidades de volver a casa importen más.
Cita: Abbott, E.E., Buckler, D.G., Petrozzo, K. et al. Population-based risk adjusted outcomes for out-of-hospital cardiac arrest. npj Cardiovasc Health 3, 8 (2026). https://doi.org/10.1038/s44325-026-00108-7
Palabras clave: paro cardíaco fuera del hospital, sistemas médicos de emergencia, disparidades regionales de salud, resultados de Medicare, centros de resucitación cardiaca