Clear Sky Science · es
Revisión narrativa sobre los impactos de las apolipoproteínas en las placas coronarias ateroscleróticas
Por qué las grasas en tu sangre siguen importando
Los infartos y los ictus con frecuencia comienzan con cambios silenciosos en los vasos que irrigan el corazón. Este artículo va más allá del conocido colesterol “bueno” y “malo” para centrarse en las envolturas proteicas que transportan las grasas por la sangre, llamadas apolipoproteínas. Siguiendo cómo cuatro de estas proteínas moldean el crecimiento, la composición y el tratamiento de las placas coronarias —los depósitos grasos que obstruyen las arterias cardíacas—, los autores muestran por qué algunas personas permanecen en alto riesgo de enfermedad cardiaca incluso cuando sus cifras de colesterol parecen ideales.
Los actores ocultos que viajan sobre el colesterol
La mayoría conoce el colesterol LDL y HDL, pero cada una de estas partículas está envuelta en una o más apolipoproteínas que ayudan a decidir a dónde va la partícula y cuán peligrosa es. Esta revisión se centra en cuatro tipos clave: apolipoproteína(a), apolipoproteína A‑I, apolipoproteína B y apolipoproteína C‑III. En conjunto rigen cómo se ensamblan las partículas grasas, cuánto tiempo permanecen en circulación y con qué facilidad penetran y dañan la pared arterial. Las herramientas de imagen modernas —ecografía intraluminal, exploraciones de alta resolución basadas en luz y angiografía por TC— permiten ahora a los médicos ver no solo cuánto se estrecha una arteria, sino si sus placas son blandas y propensas a romperse o densas y calcificadas. 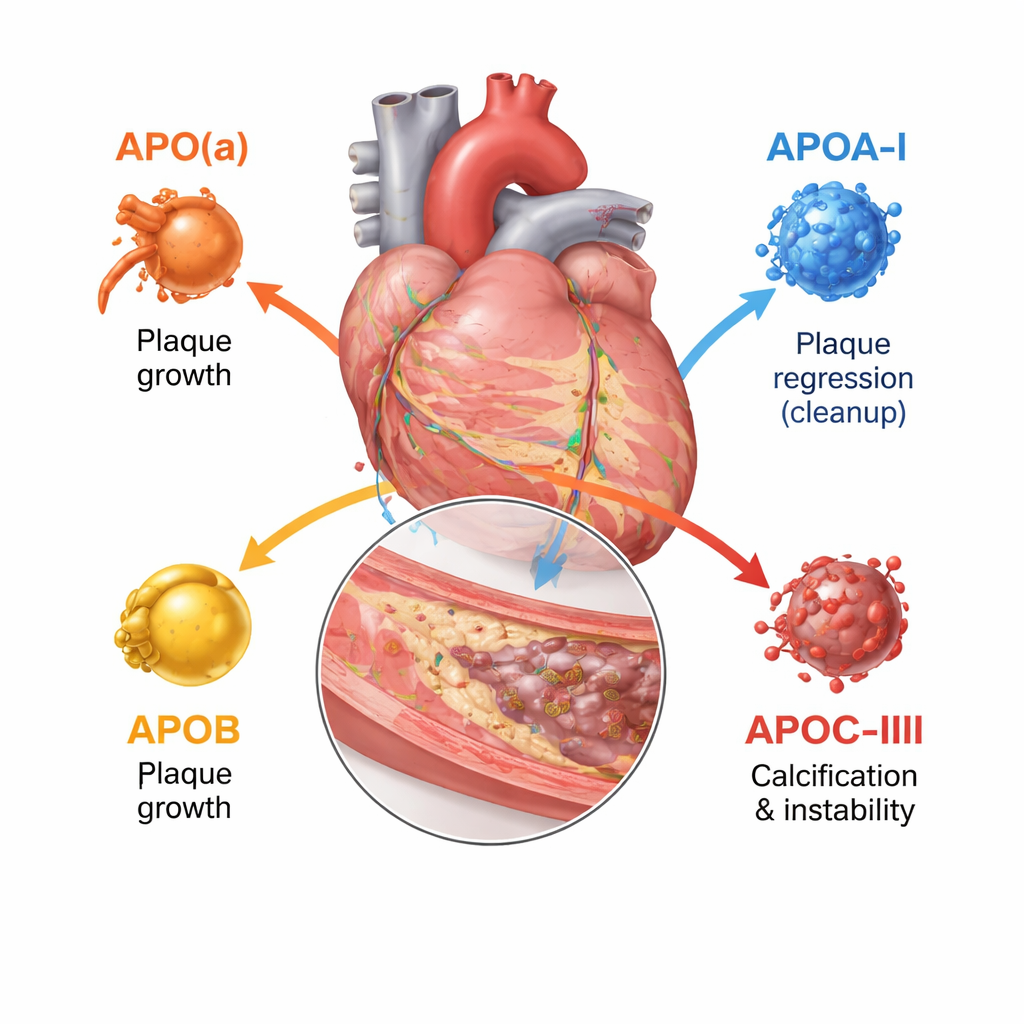
Cómo cuatro proteínas moldean las placas peligrosas
La apolipoproteína B está presente en cada partícula LDL y similares y, en la práctica, cuenta cuántas partículas aterogénicas —que obstruyen las arterias— hay en la sangre. Cuantas más partículas que portan ApoB tenga una persona y cuanto más tiempo circulen, mayor será la carga total de placas en las arterias coronarias. Estudios con imágenes dentro de las arterias cardíacas muestran que niveles más altos de ApoB se asocian con placas más grandes, lesiones más largas, más núcleos necróticos y blandos, y menos depósitos estabilizadores de calcio. En contraste, la apolipoproteína A‑I, la proteína principal del HDL, ayuda a extraer colesterol de las células de la placa y transportarlo de vuelta al hígado. Una mayor actividad funcional de ApoA‑I y un equilibrio favorable de colesterol HDL frente a ApoA‑I se asocian con un crecimiento más lento de las placas y con tejido más fibroso y estable, aunque elevar simplemente el colesterol HDL en sangre no se ha traducido en menos eventos clínicos.
Una proteína de riesgo especial y un promotor de la calcificación
La apolipoproteína(a) forma una partícula llamada lipoproteína(a), o Lp(a), cuando se une a un núcleo similar al LDL. Lp(a) está determinada casi por completo por la genética y suele ser poco afectada por la dieta. Estudios de imagen en miles de pacientes muestran que las personas con Lp(a) alta tienen más placa total, más regiones de baja densidad ricas en lípidos y más placas focales “de alto riesgo” propensas a la ruptura, incluso cuando el colesterol LDL ya se trata de forma agresiva. La revisión concluye que Lp(a) representa un importante “riesgo residual” que las terapias estándar para reducir el colesterol no abordan por completo. La apolipoproteína C‑III, que se encuentra sobre todo en partículas ricas en triglicéridos, ralentiza su depuración y promueve la inflamación. Las personas con niveles más altos de ApoC‑III presentan más calcio coronario y nódulos calcificados más complejos dentro de las placas, rasgos asociados con enfermedad avanzada y endurecimiento arterial.
Nuevos fármacos dirigidos a los objetivos adecuados
Dado que estas proteínas reflejan el riesgo con mayor precisión que el colesterol por sí solo, se están convirtiendo en objetivos farmacológicos directos. Para Lp(a), varios fármacos genéticos inyectables —terapias antisense y de ARN de interferencia pequeña— pueden reducir los niveles entre un 80 y un 95% en ensayos iniciales, y una píldora que bloquea el ensamblaje de la partícula también muestra reducciones importantes. Para ApoC‑III, terapias recientemente aprobadas pueden bajar drásticamente los triglicéridos y la propia ApoC‑III, y datos preliminares sugieren que podrían reducir la pancreatitis y modificar la calcificación de las placas. 
Qué significa esto para proteger tu corazón
En términos sencillos, esta revisión sostiene que quién sufre un infarto no está decidido únicamente por los niveles de colesterol, sino por la mezcla y el comportamiento de las partículas recubiertas de proteína que transportan ese colesterol. ApoB refleja cuántas partículas “malas” bombardean la pared arterial, ApoA‑I refleja el sistema que extrae el colesterol, Lp(a) añade un riesgo extra fijado genéticamente, y ApoC‑III favorece placas endurecidas e inflamadas. Los fármacos emergentes que reducen específicamente Lp(a) y ApoC‑III, y el uso más preciso de ApoB y ApoA‑I en pruebas rutinarias, podrían permitir a los médicos personalizar la prevención según la biología de la placa de cada paciente, detectando el riesgo oculto que los paneles lipídicos estándar no revelan.
Cita: Fukase, T., Dohi, T. A narrative review of impacts of apolipoproteins on atherosclerotic coronary plaques. npj Cardiovasc Health 3, 4 (2026). https://doi.org/10.1038/s44325-026-00104-x
Palabras clave: lipoproteína(a), apolipoproteína B, apolipoproteína A-I, apolipoproteína C-III, imagen de placas coronarias